Электрокардиостимулятор – что это такое?
Кардиостимулятор — это такое устройство, которое регулирует частоту сердечного ритма. При нарушении сердцебиения он нормализует сердечную активность путем генерации электрических импульсов.
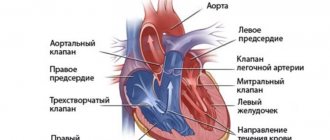
Представляет собой аппарат, состоящий из:
- Аккумулятора, помещенного в герметичный корпус c титановым покрытием. Он вшивается под кожу в верхней части грудной клетки. Его габариты 5-10 см, вес не более 50 г. Титановый сплав уменьшает риск отторжения аппарата до минимума.
- Чипа, также встроенного в корпус, который отвечает за анализ и контроль сердечных сокращений.
- Электродов (электро-катетеров), помещенных в камеры сердца и соединенных с аккумулятором. Они проводят электрические разряды к определенным зонам сердца. Число электродов варьируется от 1-го до 3-х в зависимости от вида аппарата.
Работа элемента питания рассчитана на срок от 5 до 15 лет. Плановая замена корпуса происходит в пределах от 3-х до 12 лет, в зависимости от периода на который рассчитана эксплуатация прибора. Операция производится под местной анестезией. Процедура длится 15-20 мин, пациента выписывают максимум через 2-е суток.
На схеме представлено устройство кардиостимулятора.
Электроды, помещенные в камеры сердца, обычно не требуют замены и подключаются к новому корпусу. Контрольные посещения врача, для определения состояния здоровья человека и качества работы прибора, выполняются 1 раз в 2-12 месяцев. Частота посещений зависит от типа модели кардиостимулятора, емкости аккумулятора и прошедшего после операции времени.
Как аппарат взаимодействует с сердцем?
Кардиостимулятор — это такое приспособление, которое действует по определенному принципу. Чтобы нормализовать работу миокарда, на определенные участки сердца с помощью электро-катетеров посылаются электрические импульсы. Ранние модели устройств работают в непрерывном режиме, импульсы тока посылаются постоянно.
Модернизированные типы устройств, при нормальном сердцебиении, находятся в режиме ожидания, из которого они выходят при нарушении ритмов биения сердца. Если в течение определенного программой времени миокард не начинает сокращаться в правильном ритме, прибор переходит в режим активности. Электроимпульсами он восстанавливает нормальную работу сердца (работа по требованию).
На некоторых моделях электрокардиостимуляторов (ЭКС, пейсмейкеров) присутствует режим отслеживания.
Он позволяет собрать данные по работе сердца, отследить такие нарушения как:
- фибрилляция желудочков;
- трепетание предсердий;
- мерцательную аритмию.
Собранная информация передается врачам для дальнейшего анализа. Заряд аккумуляторов на датчиках такого типа расходуется быстрее.
Типы электрокардиостимуляторов
Приборы разделяют всего на два типа: стандартный и внутренний. Внутренний кардиостимулятор — это не только стандартный прибор, стимулирующий работу сердца, но и дефибриллятор. Встроенный дефибриллятор подразумевает под собой подведения к сердцу электрического тока, чтобы восстановить правильные сокращения.
Устройство:
- способно не просто контролировать частоту сердцебиения;
- может восстановить сердцебиение после наступления опасной для жизни аритмии, которую некоторые называют «летальный ритм».
Смысл такой же, как при проведении данного действия вручную, но провода прибора находятся внутри и подведены прямо к сердцу. Из-за этого разряд электрического тока слабее и не слишком болезненный.
Стандартный кардиостимулятор — посылает в сердце слабые электрические импульсы через провода, которые прикреплены к сердцу. Это помогает при нарушениях сердечного ритма, когда сердце не способно самостоятельно посылать сигналы.
Чувствуется ли работа электрокардиостимулятора?
Непосредственно сразу после операции большая часть пациентов испытывает неприятные чувства от функционирования прибора при его активном режиме.
Они воспринимаются человеком как:
- чувство гудения в груди;
- вибрация;
- подергивания и сокращения в груди;
Ощущения могут усиливаться во время сна, когда пациент лежит на боку. Работа прибора может чувствоваться во время активных физических усилий или эмоциональных переживаниях. В течение 2 месяцев происходит постепенное привыкание к работе датчика и чувство дискомфорта пропадает.
Восстановление после операции
Реабилитация после установки кардиостимулятора обычно длится от недели до месяца. Ниже представлены некоторые советы, как вести себя в восстановительный период. Более подробную информацию стоит узнать от своего лечащего врача. Только он может детально рассказать о необходимых корректировках образа жизни в зависимости от конкретной ситуации. На что стоит обратить внимание:
- Необходимо стараться избегать поднятия тяжелых предметов, чрезмерной физической нагрузки. Это позволит быстрее зажить послеоперационной ране, «зафиксироваться» кардиостимулятору.
- Исключить давление после установки кардиостимулятора на область, где он размещается в тканях.
- Сообщить своему врачу, если появился отек, покраснение или выделения из послеоперационной раны.
- Обратиться к доктору, если в течение 2 дней не исчезает возникшая субфебрильная температура.
Одно из осложнений имплантации кардиостимулятора, которое может возникнуть в долгосрочной перспективе, — отечность левой верхней конечности.
Провода, направленные от устройства к сердцу, сначала проникают в вену, которая проходит вдоль грудной стенки вверх. Через нее они попадают в вену, по которой кровь оттекает от верхней конечности. Затем провода проникают в верхнюю полую и сердце. Они достаточно толстые, что может вызвать воспаление вен и их сужение — это приводит к застойным явлениям в руке, ее отеку.
Когда после установки кардиостимулятора болит рука, это может быть одним из симптомов воспаления вены. Состояние диагностируется с помощью ультразвукового исследования или флебографии. Последняя процедура предусматривает введение контрастного вещества. В случае подтверждения диагноза такая проблема может быть разрешена с помощью баллонной ангиопластики. Иной вариант — перемещение проводов из поврежденной вены в другую.
О том, насколько быстро пациент привыкает к кардиостимулятору, какие ощущения испытывает, смотрите в этом видео:
Разновидности кардиостимуляторов и специальные режимы работы
Кардиостимулятор — это такое устройство, которое может иметь несколько режимов работы. C 1974 г. принято кодирование маркировки аппаратов из 3-5 букв.
Их обозначения:
| Буква 1 | Буква 2 | Буква 3 | Буква 4 | Буква 5 |
| Указывает на камеру сердца подвергаемую стимуляции. | Функция чувствительности. Обозначает какая камера. анализируется стимулятором. | Тип реакции кардиостимулятора на полученные данные об активности анализируемых камер. | Обозначает тип настройки кардиостимулятора. | Многофокусная стимуляция миокарда. Функция, позволяющая купировать приступ тахиаритмии, провести дефибрилляцию или кардиоверсию. |
| A – предсердие (Atrium). V – желудочек (Ventricle). D – предсердие с желудочком (Dual). | A – предсердие. V – желудочек. D – предсердие с желудочком. О – отсутствие функции чувствительности. | I – блокирование импульсов генератора (Inhibition). Т – запуск импульсов генератора (Triggering). D – блокирование и запуск (Dual). O – отсутствие реакции. | R – способность увеличить или уменьшить частоту импульсов при изменении двигательной активности (Rate-adaptive). | О – отсутствие функции в аппарате. А, V, D — наличие второго электрода. |
Распространенные режимы стимуляции:
| VVI | AAI | VVIR | AAIR | DDD | DDDR |
| 1-камерная, желудочковая, по требованию. | 1-камерная, предсердная, по требованию. | 1-камерная желудочковая, по требованию, с частотной адаптацией. | 1-камерная предсердная, по требованию, с частотной адаптацией. | 2-камерная предсердно-желудочковая биоуправляемая. | 2-камерная предсердно-желудочковая биоуправляемая с частотной адаптацией. |
Кардиостимуляторы постоянного ношения разделяют по зонам воздействия.
1-камерный кардиостимулятор
Кардиостимулятор с 1 электро-катетером, который крепится в предсердии или желудочке. Ранние модели генерировали импульсы в асинхронном режиме, постоянно, по запрограммированной частоте сокращений. Современные 1-камерные стимуляторы работают по требованию.
Их недостаток состоит в том, что сокращения предсердия и желудочка могут периодически совпадать и в этом случае кровь из желудочка попадает в предсердие и в вены сердца.
Имплантация аппаратов с 1 электродом показана лишь при постоянной форме мерцательной аритмии и синдроме слабости синусового узла (СССУ). В остальных случаях отдается предпочтение ЭКС с количеством электродов от 2-х и выше.
2-камерный кардиостимулятор
При установке этой модели стимулятора в сердце укрепляется 2 электрода. При подобной стимуляции ритмы желудочка и предсердия согласовываются, сохраняется физиологический темп сердцебиения, что гарантирует правильный кровоток в сердце, полное заполнение сосудов кровью и комфорт пациента.
Распространенное крепление электродов:
- в предсердии и в желудочке (предсердно-желудочковая стимуляция);
- в ушке правого предсердия и в венечном (коронарном) синусе сердца (биатриальная стимуляция);
В 2-камерном кардиостимуляторе может присутствовать функция частотной адаптации. В маркировке она обозначается буквой R. Функция позволяет изменить частоту ритмовождения, запрограммировать продолжительность атриовентрикулярной задержки.
Кардиостимуляторы с частотной адаптацией позволят заняться такими видами спорта как плавание, бег. Однако дополнительные опции аппарата приводят к более короткому сроку эксплуатации аккумулятора. Однако дополнительные опции аппарата приводят к более короткому сроку эксплуатации аккумулятора.
2-камерный кардиостимулятор имплантируют при:
- патологии с урежением и учащением сердечных сокращений;
- брадикардии с пульсом ниже 40 уд./мин;
- тяжелые нарушения сократительной функции миокарда при физической активности;
- синдром каротидного синуса;
- атриовентрикулярная (АВ) блокада от 2 и выше степени;
3-камерный кардиостимулятор
Аппараты с 3 электродами, стимулируют 3 сердечных отдела (предсердие и два желудочка). Стимуляция происходит в определенной последовательности, обеспечивая естественное движение крови по камерам сердца. Конфигурация прибора позволяет эксплуатировать его в режиме 1 или 2-камерного кардиостимулятора.
Часто ЭКС оснащен сенсорным датчиком и имеет функцию частотной адаптации. Датчики снимают показания о частоте дыхания, процессах нервной активности, температуру пациента. На основании этих данных выбирается оптимальный режим кардиостимулятора.
Датчик вживляют при:
- Нарушении сердечной деятельности (ресинхронизации).
- Диссинхронии сердечных камер на фоне брадиаритмии или брадикардии тяжелой формы.
- Ригидном синусовом ритме, спровоцированным истощением резервов органа.
Временный кардиостимулятор
Для предупреждения летальных исходов при нарушении ритма сердечной деятельности в медицинской практике применяется временный кардиостимулятор.
Его устанавливают при:
- Инфаркте миокарда.
- Аритмии.
- При инфаркте правого желудочка и некоординированном сокращении предсердий и желудочков.
- Абсолютной блокаде.
- При трепетаниях предсердий I типа.
- Наджелудочковой тахикардии с участием АВ-узла и устойчивых мономорфных желудочковых тахикардий.
- Замедленная частота сердечных сокращений в комплексе с обморочным состоянием.
- Желудочковых тахикардий на фоне брадикардии и прочих опасных для жизни патологий.
Аппарат устанавливается врачом – реаниматологом. Способы установки прибора:
| Эндокардиальный | В центральной вене сначала закрепляют катетер и уже через него электроды проводят в камеры сердца. Для исключения пневмоторакса (скопление воздуха в плевральной полости) пациенту проводят рентгенографию. Установка электрода занимает много времени, и требует наличие обученных специалистов, но этот метод признан самым эффективным. |
| Черезпищеводный | Электрод вводится в пищевод и устанавливается в нем на уровне предсердий. Метод не эффективен при АВ блокадах. |
| Транскаторальный (наружный) | Электрод крепится снаружи, к грудной клетке. Способ используется как профилактика при вероятности проаритмических осложнений, или как экстренная мера в критических ситуациях. При этом методе используют длительные и мощные импульсы электрического тока (200 мА), что доставляет пациенту сильные болезненные ощущения. Кардиостимуляция проводится после обезболивания или погружения больного в седативное состояние. |
Кардиостимулятор дефибриллятор
Кардиостимуляторы подобного типа предназначены для выявления и устранения фибрилляции желудочков, которая в 5% заканчивается клинической смертью. В обычном режиме аппарат отслеживает сердцебиение и нормализует его. При возникновении аритмии устройство генерирует низкоэнергетические разряды, восстанавливающие нормальный ритм сердцебиения.
После того как приступ снят, аппарат переходит на режим мониторинга.
Датчики имплантируют при следующих заболеваниях:
- Врожденные пороки сердца.
- Сердечные приступы, наносящие вред электрической системе сердца.
- Длинный QT синдром.
- Синдром Бругарда.
- Внезапная остановка сердца и риск её повторения.
Показания и противопоказания к установке
Кардиостимулятор — это такое устройство, имплантация которого может быть отложена у пациента в связи с:
- Острыми инфекционными и вирусными заболеваниями.
- Острым течением хронических заболеваний.
- Психическим расстройством в остром периоде.
Строгих ограничений установка пейсмейкера не имеет. Перед имплантацией прибора врач принимает решение об обоснованности этой процедуры.
Показания к вшиванию прибора можно разделить на:
| Абсолютные | Относительные |
| Эпизоды асистолии по ЭКГ длительностью более 3 с. Зарегистрированная частота сердечных сокращений, с физическими нагрузками, менее 40 в мин. Трехпучковая блокада в системе Гиса. АВ блокада II степени на фоне симптомной брадикардии. | АВ блокада III степени с ЧСС при нагрузке свыше 40 уд./мин., без клинических проявлений. Наличие 2-х и 3-х пучковых блокад, без желудочковых тахикардий и поперечных блокад, сопровождающихся обмороками. АВ блокада 2 типа и II степени в отсутствии клинических проявлений. |
При существовании абсолютных показаний к установке стимулятора, противопоказания перестают учитываться. Процедура вживления стимулятора проводится в плановом режиме или экстренно. При относительных показаниях на установку пейсмейкера решение об операции принимается индивидуально, принимая во внимание физическое состояние больного.
Отзывы пациентов
Мне 55 лет, кардиостимулятор ЭКС 452 поставили 3 года назад в режиме DDD. Хожу к врачу каждые полгода, иногда чаще. За это время меняли только электрод.
Мне 66 лет, электрокардиостимулятор стоит уже 8 лет. Вернее, два поочередно – второй переимплантирован через 3 года после имплантации первого ЭКС. Веду активный образ жизни, я – в прошлом спортсменка. Почти ничего не изменилось с ЭКС – пробежки, активный отдых. Не нужно зацикливаться на болезни, нужно жить. А когда сбои – врачи оперативно устраняют неполадки. Хочу заметить, что мое сердце само не бьется – работает только ЭКС.
Никто не знает, какая продолжительность жизни с электрокардиостимулятором? Имплантирован год назад, всё это время не покидает страх, что отключится, батарейки сядут, что-то произойдет… Уже устала жить в страхе!
Если бояться, то и от страха можно нарушения здоровья получить. Мне кажется, сейчас аппараты такие технически продвинутые, что бояться просто глупо. Ну человек же в своей жизни не ощущает панический страх, что его сердце возьмет – да остановится? Случаи всякие бывают. А человек с кардиостимулятором больше защищен от всяких недоразумений – работой сердца управляет умный прибор. У меня ЭКС 6 лет, выполняю правила здоровой жизни – и не боюсь ничего.
С электрокардиостимулятором в 2009 году я родила дочку – поставили аппарат прямо перед родами. Сейчас уже привыкла к нему, даже не замечаю, в повседневной жизни и на работе (я учитель) перемен не произошло – всё, как и прежде. Так что живите здоровой жизнью, радуйтесь жизни и не бойтесь ничего – всё будет хорошо!
У меня была блокада 2 степени 3 типа. Поставили электрокардиостимулятор полтора года назад. Живу, как и раньше, даже бегаю, закончил институт, работаю на производстве – никаких проблем. Это раньше я всего боялся, самый большой страх – умереть, что сердце не выдержит. А со стимулятором этот страх ушел. Хочу сказать и про саму операцию – шов незаметный почти, внешне ничего не выпирает. Не бойтесь и ставьте стимулятор – значительно повышает качество жизни!
Предлагаем ознакомиться: После рюмки алкоголя тахикардия — Все про гипертонию
Обследование перед установкой
Кардиостимулятор такой аппарат, перед установкой которого требуется провести тщательное обследование пациента. Это минимизирует риски, и уменьшает вероятность послеоперационных осложнений. Пациенту перед хирургическим вмешательством могут назначаться следующие диагностические обследования.
В обязательном порядке:
- УЗИ сердца.
- ЭКГ.
- Суточный мониторинг по Холтеру.
Дополнительные обследования:
- ЭКГ под нагрузкой.
- Рентгенографию грудной клетки.
- Коронарографию.
- Допплерографию (УЗДГ) брахиоцефальных артерий.
- Электрофизиологическое исследование сердца (ЭФИ).
Анализы, назначаемые перед установкой стимулятора:
- Развернутый анализ крови и мочи.
- ВИЧ.
- Гепатит В и С.
- Сифилис.
Как проходит операция по имплантации ЭКС?
Операция проходит в рентген-операционной при полном сознании пациента. Ему делается обезболивающий укол в области ключицы. Через надрез кожи и подключичной вены, вводят электрод, который затем осторожно продвигают к сердцу. Движение спецэлектрода отслеживается с помощью рентгена.
Для нахождения оптимального места фиксации электро-катетера, после каждой возможной точки крепления делается кардиограмма. Далее провод закрепляется в одной из камер сердца. При наличии дополнительных электродов все манипуляции повторяются через тот же разрез.
В толще грудной мышцы, формируется ложе, в него укладывается корпус ЭКС. Сосуды и кожа сшивается, на место разреза накладывается асептическая повязка. Операция длится от 40 мин до 2,5 часа. Её продолжительность зависит от количества электро-катетеров на аппарате
Проведение операции и ее длительность
Данная операция относится к малоинвазивным (небольшим) и проводится под местной анестезией. Но в операционной обязательно должен быть рентген-аппарат.
Перед операцией проводится обезболивание, длительность которого редко превышает 40 минут. Этого достаточно, чтобы сделать надрез в грудной клетке и внедрить электрод в необходимый участок сердца. В случае установки двух-, трехкамерных аппаратов, процедура повторяется с остальными полостями сердца.
Установка водителя ритма
Затем врач программирует и проверяет прибор. После пробного ЭКГ, если оно удовлетворяет хирурга, под кожей грудной мышцы или в подключичной области фиксируется корпус стимулятора. После чего ткани зашиваются, накладываются швы.
В некоторых случаях ЭКС устанавливают в брюшной области. Руководствуясь результатами обследований, особенностями заболевания и индивидуальными нюансами, врач определяет, как происходит установка электрокардиостимулятора.
Особенности операции в разном возрасте
Операция по установке ЭКС проводится одинаково для людей всех возрастов.
Однако в связи с возрастными изменениями в организме пожилых людей есть несколько особенностей:
- Может быть увеличена дозировка обезболивающих средств, поскольку у людей после 55 лет понижен болевой порог.
- Ввиду хрупкости тканей, от хирурга требуется больше внимания, чтобы не проткнуть насквозь стенки сердца.
- В пожилом возрасте мышцы имеют склонность к жировой дистрофии, склерозированию — замещению мышечной ткани на соединительную и жировую. Это приводит к повышению порога стимуляции и увеличению силы электрических импульсов нужной для сокращения мышц сердца. Если ткань на месте крепления электрода склерозирована, заряд аккумулятора ЭКС расходуется быстрее.
Осложнения во время операции
По вине имплантолога:
Стерильность стоматологических инструментов — необходимое условие для безопасной операции
- Инфицирование лунки по причине недостаточной стерильности инструментов;
- неправильный подбор штифта;
- нарушение правил предоперационной подготовки;
- установление имплантата на недостаточно плотную кость, отказ от костной пластики и синус-лифтинга;
- травма или перегрев кости;
- нарушение стерильности;
- игнорирование противопоказаний.
Повреждение гайморовых пазух
Травма верхнечелюстной пазухи может иметь место из-за ошибочного определения высоты альвеолярного отростка или слишком усердного надавливания на инструмент. В таком случае имплант удаляется и проводится медикаментозное лечение. Следующую попытку имплантации проводят не ранее, чем через 6 месяцев.
Повреждение нижнечелюстного нерва
Риск повреждения повышается при имплантировании над нижнечелюстным каналом, в случае, когда кость недостаточно плотная. В таком случае предварительно проводят пластику кости (наращивание ткани). Травма может привести к онемению лица и слюнотечению изо рта.
Послеоперационный период
Восстановление после операции в больнице занимает от 4 до 10 дней. В первые дни после хирургического вмешательства, в месте разреза будут сохраняться болевые ощущения, которые снимаются анальгетиками.
Возможны послеоперационные осложнения:
- Отек и гематомы в прооперированной области.
- Геморрагические осложнения.
- Инфекционные осложнения.
- Воздух в плевральной полости.
- Закупорка сосудов и вследствие этого нарушение кровообращения.
Послеоперационные осложнения возникают менее чем в 5% случаев.
Как определить правильность работы ЭКС?
Первую проверку назначают через 2 дня после хирургического вмешательства. При нарушениях сердцебиения или возможности их развития делают повторную проверку через 15 дней. После выписки работу стимулятора проверяют через 1 месяц. Далее идут плановые проверки с периодом 1 раз в 2 месяца на протяжении 3-7 лет.
Далее проверки учащаются до 1 в месяц, остаточный резерв аккумулятора берется на контроль.
При диагностике используется:
- Электрокардиограф. На данных ЭКГ измеряют коронарный кровоток и спонтанный ритм сокращений.
- Аппарат для программирования чипа стимулятора, используют для корректировки настроек.
- Измерителем продолжительности импульса, анализатором частоты стимулов проверяется как, происходит восприятие сигналов от сердца и выработка импульсов ЭКС, анализируется ритм сердцебиения.
- С помощью рентгенографии определяется положение электрода.
- Остаточная емкость батареи проверяется специальным магнитом.
При отсутствии этих приборов точно оценить работу аппарата нельзя. Дома врачи рекомендуют пользоваться наручным пульсометром и ориентироваться на собственное самочувствие.
Можно ли работать и заниматься спортом после установки?
Если послеоперационный период прошел без осложнений и кардиостимулятор работает хорошо, большинство пациентов возвращается к исполнению своих прежних трудовых обязанностей, но – с учетом новых обстоятельств.
Рекомендации специалистов о трудовой деятельности пациента с электрокардиостимулятором сердца:
- Лечащего врача необходимо уведомить, если трудовая деятельность пациента связана с эксплуатацией электроприборов и электрооборудования под высоким напряжением, очень сильными промышленными магнитами, радарами, другими источниками электромагнитного излучения.
- Коллеги больного с ЭКС должны знать об этом факте и иметь координаты, инструкцию по первой помощи на случай желудочковой тахикардии и любых нештатных ситуаций со здоровьем пациента.
- Так же, как и в быту, человеку с ЭКС необходимо избегать работы с чрезмерным физическим напряжением, а также с риском падения, ударов в область груди и сердца, перенапряжением мышц груди при физическом труде. Если до операции пациент имел вредные условиях труда, попадающих в категории вышеперечисленных видов работ, ему необходимо сменить вид трудовой деятельности и перейти на более легкую работу.
Может ли человек с электрокардиостимулятором сердца заниматься спортом?
Бытует мнение, что человеку с ЭКС нельзя заниматься никакими видами физических упражнений — это не так. Более того, легкие виды спорта и некоторые физические упражнения очень полезны, и укрепляют сердце и сосуды, стимулируя организм к нормальной работе.
Перед началом занятий любым видом спорта необходимо получить рекомендации своего лечащего врача по количеству нагрузок, времени занятий и целесообразности выбранных физических упражнений.
Для человека с электрокардиостимулятором запрещены следующие виды спорта и упражнения:
- Все виды спорта, предполагающие непосредственный контакт и риск ударов. Например, игровые виды – хоккей, футбол, а также восточные единоборства – тхэквондо, карате.
- Стрельба из ружья и винтовки – отдача оружия в место расположения стимулятора может повредить ткани над аппаратом, а также механически воздействовать на сам электрокардиостимулятор.
- Подводное плавание, ныряние на любую глубину, дайвинг.
- Все виды спорта, связанные с поднятием тяжестей, сотрясением плечевого пояса, риском падений и ударов в область груди – прыжки в высоту, бокс, штанга.
Во время занятий физическими упражнениями, которые рекомендовал врач, больной должен ориентироваться на собственное самочувствие, и прекращать занятия сразу же, как возникнут тревожные симптомы или усталость.
Во время физических занятий и отдыха на улице в теплое время года необходимо защищать область стимулятора от прямых солнечных лучей.
Реабилитация
Первые дни после операции необходимо ограничить выполнение домашней работы, если возникает чувство усталости или неприятные ощущения следует прерваться и отдохнуть. Поднятие тяжестей более 2 кг может спровоцировать расхождение послеоперационных швов. Нагрузка на верхнюю часть туловища запрещена в течении 1-3 месяцев.
Под запретом резкое поднятие рук вверх и в стороны. На протяжение этого периода разрешается только лечебная гимнастика, рекомендованная лечащим врачом. Требуется соблюдать рекомендации врачей по уходу за послеоперационной раной. Нельзя ее мочить, обдирать болячки. Если реабилитация протекает без осложнений спустя 5 дней после операции можно принять теплый душ.
Можно ли человеку с кардиостимулятором работать за компьютером, звонить по мобильнику и делать УЗИ?
Современные стимуляторы накладывают очень небольшие ограничения на жизнь пациента.
Имплантация кардиостимулятора сама по себе не мешает человеку жить нормальной, обычной жизнью. Единственное, в первые 3-4 месяца надо снизить нагрузку на руку (обычно левую) для того, чтобы зажила рана. А потом возможна любая нагрузка, естественно, в разумных пределах. Подвигов совершать не надо, но ходить в магазин, убирать, стирать, подметать пол — все это человеку с искусственным водителем ритма по силам.
Отдельное замечание для фанатичных огородников: не надо хвататься за лопату сразу же после операции. А вот через полгода — в самый раз. Но опять-таки: работа должна быть умеренной. Если человек устал, он должен отдохнуть. Не потому, что стимулятор перетрудился, — с ним как раз ничего не будет, а вот чрезмерная нагрузка на больное сердце может привести к нехорошим последствиям.
Ведь электрическому прибору все равно, что человек делает: лежит, сидит, бежит. Ответственность за кровообращение в целом несет в основном сердце. И величина нагрузки, допустимой для больного, зависит, во-первых, от основного заболевания сердца, во-вторых, оттого, насколько совершенный аппарат ему поставили.
Осложнения в перспективе
Риск развития осложнений при длительном использовании электрокардиостимулятора составляет не более 7%.
Перечень возможных осложнений:
- Пастозность верхней конечности со стороны установки ЭКС.
- Повышенная утомляемость при нагрузках.
- Системная инфекция.
- Смещение кардиодатчика относительно ложа.
- Воспаление и нагноение в ложе.
- Смещение электро-катетеров и воспаление в месте их примыкания к тканям сердца.
- Тромбоз глубоких вен.
Жизнь с кардиостимулятором
При имплантации постоянного кардиостимулятора требуется пожизненно соблюдать ряд врачебных ограничений и рекомендаций.
Ограничения в повседневной жизни
- Нельзя подставлять под прямые солнечные лучи участок зону тела с имплантированным прибором, она должна быть прикрыта.
- Запрещается находиться рядом с электроподстанциями, высоковольтными линиями и кабелями.
- Не стоит подходить к спутниковым антеннам, телевышкам, радиолокационным станциям.
- Не проходить через металлодетекторы.
- Не выполнять виды работ, связанных с мышечным напряжением верхней части туловища — переноска грузов, рубка дров.
- Нужно избегать ударов, давления приходящихся на прооперированную область. Запрещается пытаться сместить прибор руками.
Использование бытовой техники, электроники, инструментов
- Должно войти в привычку что прикасаться к электроприборам, розеткам, проводам рукой со стороны которой находится ЭКС – нельзя.
- Использовать только заземленные и изолированные электроинструменты. Телефоны, микроволновки, аудиоплееры, в любом режиме, должны находится на расстоянии не менее 0,3 м от электрокардиостимулятора.
- Стоит воздержаться от работы с вибрирующими инструментами — перфоратор, газонокосилка, дрель.
Физкультура и спорт с кардиостимулятором
После периода реабилитации пациентам разрешаются умеренные физические нагрузки. Травматичные, контактные и активные виды спорта не допускаются.
| Запрещено | Разрешено | Ограничено |
| Батуты. | Спортивная ходьба. | Лыжный бег. |
| Самбо, дзюдо, карате. | Йога. | Волейбол. |
| Парашютный спорт. | Занятия в бассейне. | Городки, бейсбол. |
| Тяжелая атлетика. | Пилатес. | Стрельба. |
Ограничения в профессиональной деятельности
После проведенного оперативного вмешательства больному может быть присвоена инвалидность II-III группы.
Запрещенные виды работ:
- Сварщиком (минимальное расстояние до сварочного аппарата 61 см.)
- Грузчиком
- Электромонтажником и электротехником.
Запрещенные медицинские процедуры
Перед тем как выполнять любые медицинские процедуры стоит заранее проконсультироваться с врачом.
Строго запрещенные манипуляции:
- Электрофорез
- Прогревание.
- Магнитно-резонансная томография
- Магнитотерапия
Кардиостимулятор и электромагнитные приборы
Также имеются некоторые ограничения, связанные с возможным воздействием на устройство магнитных и электромагнитных полей. В настоящее время все устройства имеют достаточно надежную защиту от электромагнитных полей, и использование приборов и техники, окружающих нас в обычной жизни, не требует особых ограничений. Это касается компьютеров, микроволновых печей, мобильных телефонов. Не рекомендуется только носить мобильный телефон в нагрудном кармане.
Тем не менее, то или иное мощное воздействие может нарушить работу имплантированного устройства или причинить вред пациенту.
Замена составляющих или самого кардиостимулятора
При приближении срока окончания работы батарейки прибор на плановом осмотре дает сигнал. После этого корпус ЭКС подлежит замене. Эта операция при отсутствии осложнений длится 20-40 мин. Электроды при их нормальном рабочем состоянии обычно оставляют.
Замена электродов требуется в случаях:
- Воспалительных процессов в месте крепления провода.
- Их дислокации и механическом повреждении.
В этом случае врачом принимается решение отключить старую жилу и удалить её, или оставить и ввести новую. Одновременно в сердце, без нарушения его функций, может находиться до 5 электродов. На операции с заменой электро-катетеров и корпусов требуется от 1,5 до 2,5 ч.
Программирование (проверка) кардиостимулятора
Современный кардиостимулятор является инновационным программируемым медицинским прибором, имеющим не только терапевтические, но и диагностические функции и возможности. Проверка кардиостимулятора с обязательной отладкой настроек производится на регулярной основе. Тщательный контроль за производимой стимуляцией – это важная часть всего терапевтического процесса для больного с вживленным ЭКС, а организация адекватной работы службы диспансерного наблюдения таких пациентов стала одной из главных целей современного здравоохранения. Чтобы подобный контроль был качественным, необходимо как минимум обеспечить медицинские учреждения квалифицированным персоналом и оснастить технически на должном уровне.
В ходе внедрения технологических инноваций, практически каждый год в непосредственном доступе у кардиологов появляются новые модели ЭКС. Это предполагает равномерное получения довольно большого объема специальных медицинских знаний. Помимо общей информации касаемо кардиостимуляции медики нуждаются в полном и детальном знании относительно конкретных типов кардиостимуляторов, программаторов, электродов и пр. Программатор позволяет не только осуществить программирование ЭКС, это еще и важное звено системы контроля. Благодаря такому устройству можно получить доступ к кардиостимулятору, проанализировать систему стимуляции и задать программу. Традиционно компании-производители выпускают собственные модели программаторов, несовместимые с ЭКС производства других фирм.
Минимальный комплект техоборудования включает:
- электрокардиограф (желательно многоканальный), оснащенный монитором;
- программаторы (исходя из используемых в медучреждении кардиостимуляторов различных марок);
- тестер длительности импульса — он позволяет проверить работу кардиостимулятора отечественного производства, у которых нет функции телеметрии;
- анализатор замера частоты стимуляции;
- магнит;
- дефибриллятор наружный.
Даже притом, что базовый принцип работы у всех электрокардиостимуляторов общий, устройства одного типа от разных производителей отличаются собственной спецификой: их функции и программы могут быть реализованы по-разному. Поэтому электрокардиограмма, снятая у пациента при нормально работающей системе стимуляции часто может показаться необычной, что ошибочно трактуется как сбой в системе стимуляции. Без понимания установленной программы ЭКС и способа реализации его функций интерпретация кардиограммы пациента затруднена, а иногда совершенно невозможна. Исходя из этого, для контроля системы стимуляции у пациентов с ЭКС должны создаваться специальные кабинеты, а также использоваться клиники, занимающиеся имплантацией кардиостимуляторов.
Проверка кардиостимуляторов в Москве осуществляется на базе Московского центра кардиостимуляции, где работают спецкабинеты для контроля больных с установленными российскими ЭКС и приборами зарубежного производства. Ежегодно через центр проходят порядка 3000 пациентов, желающих проверить кардиостимулятор в Москве и убедиться в его хорошей работоспособности.
Зачем нужна контрольная проверка работы кардиостимулятора?
Имплантируемый пациенту ЭКС является не только медицинским прибором, но и инородным телом, от корректности работы которого зависит качество жизни больного, а иногда и сама жизнь. Именно поэтому подобные пациенты нуждаются в постоянном мониторинге. Наблюдение за больным с кардиостимулятором – это не просто проверка ЭКС, а объективную оценку работы всей стимулирующей системы, состоящей из трех важных компонентов:
- Сердце пациента.
- Электроды.
- Электрокадиостимулятор.
Из чего складывается процесс проверки?
Проверка работы кардиостимулятора предполагает оценку состояния каждого из этих компонентов. Основные задачи контроля можно свести к следующим пунктам:
- анализ текущей функциональности ЭКС и его электрода (или нескольких), позволяющий вовремя выявить и устранить возможные нарушения стимуляции;
- оценка правильности выбора программы стимуляции с возможностью скорректировать программные параметры и их значения, чтобы оптимизировать стимуляцию по потребностям пациента;
- оценка функциональности источника питания и оптимальная настройка его энергетических параметров (позволяет не только продлить срок эксплуатации стимулятора, но и вовремя среагировать на необходимость его замены);
- своевременное обнаружение и ликвидация осложнений, обусловленных процессом стимуляции, но непосредственно не связанных с истинными нарушениями в работе системы;
- просветительская работа с пациентом.
Функциональная проверка системы стимуляции предполагает не только снятие «пассивной» электрокардиограммы (общепринятый вариант), но и регистрация ЭКГ пациента с использованием тестов-провокаций, а также дополнительных диагностических функций и методик (обусловленных спецификой конкретной модели), позволяющих адекватно проанализировать работу стимуляционной системы и оптимизировать программирование кардиостимуляторов данного типа.
Что входит в объем работ?
Объем проверки напрямую обусловлен моделью и типом кардиостимулятора, но существует единый алгоритм обследования для всех систем:
- опрос пациента с последующим анализом полученных симптомов;
- оценка состояния места постановки стимулятора;
- общий анализ снятой ЭКГ пациента (в т.ч. оценка коронарного кровообращения и спонтанного ритма);
- оценка воспринимающей и функционирующей функции;
- оценка текущего состояния источника питания;
- оценка функционального состояния электрода (если это предусмотрено моделью);
- оценка адекватности заданных лечебных параметров и диагностических функций;
- при необходимости – оценка вентрикулоатриального (ВА) проведения и стимуляторо-зависимости пациента;
- оценка атриовентрикулярной (АВ) проводимости во время изолированной стимуляции предсердий;
- перепрограммирование текущих параметров на основе полученных после обследования данных.
Тесты-провокации
Существует достаточно много подходящих для проверки тестов-провокаций: конкретный выбор обусловлен клинической ситуацией пациента:
- стояние электрода выявляется изменением положения тела в пространстве и задержкой дыхания;
- миопотенциальное ингибирование – особые движения и напряжение грудных мышц;
- определение частотной реакции – пробы с нагрузками и пр.
Дополнительные манипуляции
Дополнительные манипуляции для диагностики включают в себя:
- рентгенографию (позволяет визуализировать положение электрода и оценить его целостность);
- стимуляцию наружным ЭКС грудной клетки пациента (позволяет ингибировать имплантированный);
- чреспищеводную регистрацию потенциалов предсердий;
- смещение электрокардиостимулятора в ложе (позволяет выявить повреждения электрода в непосредственной близости к ЭКС или нарушения контакта в местах соединения электродов со стимулятором);
- магнитную верификацию избыточного восприятия сигналов (т. н. Oversensing) и пр.
Очень важно максимально тщательно опросить больного и проанализировать имеющиеся у него жалобы. Анализ полученных симптомов позволяет адекватно установить их отношение к стимуляторной системе. Достаточно часто они связаны только с основным заболеванием пациента, однако важно не упустить редкие специфичные сигналы, указывающие на те или иные дисфункции системы стимуляции. Это позволит заподозрить проблему еще до проведения полноценного обследования на предмет выявления пейспекерного синдрома, миопотенциального ингибирования, нарушения целостности электродов (в случае, если есть жалобы на дискомфорт в области ложа кардиостимулятора). Жалобы пациента позволят наметить план объективного обследования и подобрать адекватные диагностические манипуляции и провокационные тесты.
Осмотр ложа ЭКС
Одна из основных проблем кардиостимуляции – развитие воспалительного процесса в области ложа ЭКС. Благодаря уменьшению габаритных размеров стимуляторов и постоянному усовершенствованию имплантационных техник, статистика инфекционных осложнений в последние годы значительно улучшилась (показатель варьирует в рамках 0,5-5%). Часто больные не придают значения первым (как правило, минимальным) признакам пролежня или воспаления: гиперемии (изменение насыщенности окраски) или цианозу, истончению кожи непосредственно над местом постановки ЭКС. Эти симптомы не всегда развиваются в ранний постоперационный период, иногда давая о себе знать спустя значительное время (месяцы и даже годы) после внедрения стимулятора.
Визуальный осмотр рубца и ложа ЭКС позволяет обнаружить пролежень в месте расположения стимулятора или его электрода, а также спрогнозировать его развитие. Важно обнаружить подобные изменения вовремя – это позволит предотвратить перфорацию ложа и/или развитие гнойного воспаления.
Общая оценка электрокардиограммы
Оценка ЭКГ предполагает анализ спонтанных и искусственно спровоцированных интервалов и комплексов. Для этого ЭКГ регистрируется в двенадцати отведениях. Достаточно часто записываются только стандарты: исходя из оценки временных характеристик, воспринимающей функции системы стимуляции и ее эффективности, иногда подобный подход оправдан. Тем не менее, зарегистрированная стандартным образом электрокардиограмма обычно дает наиболее детальную картину.
Подробнее »
Оценка состояния источника питания
Срок качественной эксплуатации ЭКС напрямую зависит от значительного количества учитываемых внешних факторов: от частоты стимуляции, величины энергетического импульса, соотношения между спонтанным и навязанным ритмом и пр. Продолжительность работы ЭКС может быть рассчитана индивидуально, по данным о состоянии батареи. Важно адекватно оценить состояние источника питания – это один из главных моментов в контроле системы стимуляции.
Подробнее »
Оценка состояния электрода
Будучи частью стимуляторной цепи, нормально работающий электрод обеспечивает максимально эффективную стимуляцию. В большинстве случаев (статистика говорит о 80%) нарушения в работе стимуляторной системы возникают из-за неудовлетворительного состояния или другой проблемы, связанной с электродами. Говоря о качественной оценке их состояния, предполагается оценка непосредственно целостности электродов.
Подробнее »
Анализ и оценка работы диагностических и дополнительных терапевтических функций
Современные кардиостимуляторы отличаются богатым набором специальных лечебных и диагностических функций. Варианты базово-предустановленных особых функций определяются моделью и фирмой-производителем ЭКС.
Подробнее »
Почему важно знать тип установленного электрода?
Сегодня имплантируется большое число биполярных электрокардиостимуляторов, не всегда укомплектованных биполярными электродами. При установке монополярного электрода в паре с таким аппаратом, в случае задания биполярной конфигурации стимуляции эффективной работы не будет.
Почему важно знать стимулируемую камеру (точку приложения стимуляции)?
Самая показательная ситуация – возникновение холостых стимулов на фоне развивающейся предсердной фибрилляции. Если точкой приложения стимуляции является предсердие, такая картина считается нормой. Если стимулируемая камера – желудочек, то подобное явление расценивается как нарушение в стимуляторной системе.
Исходя из всего вышеизложенного, можно сделать вывод о необходимости тщательного оформления медицинских документов у пациента с имплантированным кардиостимулятором.
Как часто необходим контроль стимуляторной системы?
Первичная проверка всегда проводится только в стационаре. Если пациент ушел на выписку (в том числе, при наличии проблем, не требующих повторной операции), ему индивидуально устанавливаются сроки последующих проверок. В случае, когда не выявляются погрешностей в работе системы стимуляции в стационарных условиях, последующие контрольные мероприятия могут быть спланированы следующим образом:
- Первая проверка (1,5-3 месяца после имплантации). Этот временной промежуток обусловлен формированием хронического порога стимуляции: именно в это время можно окончательно отрегулировать все энергетические параметры стимуляции. Постоперационная адаптация закончена, что позволяет скорректировать параметры частотной адаптации.
- Повторные проверки (в течение первого года после операции, на рубежах 6 и 12 месяцев). Врачебное наблюдение даст возможность убедиться в адекватности выбранной терапевтической тактики и заданных настроек и параметров стимуляции.
- Проверки, связанные с окончанием срока службы аппарата – в условиях постепенно разряжающейся батареи. Подобные проверки должны проводиться с меньшими интервалами: их частота определяется наличием у больного стимуляторного синдрома (зависимости) и позволяет не упустить время рекомендуемой замены аппарата.
Как определяется момент сокращения интервала между текущими проверками?
Каждая компания-производитель предоставляет расчетные сроки (усредненные) службы для всех выпущенных моделей ЭКС, исходя из базовых параметров стимуляции. Но эти сроки не должны быть единственным критерием.
Подробнее »
Авторитетное мнение
Академик Амосов, на деле знавший, что такое электрокардиостимулятор, говорил так: «Жаль, но есть в корне неправильное мнение о том, что человек со стимулятором – заведомо инвалид и должен беречь себя постоянно. Это не так!». Имплантация электрокардиостимулятора проводится исключительно для коррекции диагностированной брадикардии, определяющей общее состояние пациента. ЭКС, исправляя брадикардию, не решает всех проблем, связанных с основным заболеванием.
Тем не менее, постановка кардиостимулятора в буквальном смысле творит чудеса. Помимо купирования неприятных симптомов (потеря создания и пр.), многие больные на фоне использования ЭКС отмечают значительное улучшение общего самочувствия – это позволяет им жить полноценной, активной жизнью.
вернуться к списку материалов раздела «УСЛУГИ»
Сколько стоит установка аппарата
Стоимость аппарата ЭКС зависит от его модели и производителя. Самые бюджетные кардиостимуляторы российского производства. Наиболее часто операции по имплантации ЭКС проводятся по квоте и в рамках программы ОМС.
Приблизительная стоимость на аппараты разных моделей и их установку:
| Модель | Стоимость руб. |
| ЭКС пр-во Россия | |
| 1-камерные без частотной адаптации, без режима по требованию | 10500-2500 |
| 1-камерные с частотной адаптацией, функция режима по требованию | 25000-55000 |
| 2-камерные | 80000-25000 |
| 3-камерные | От 250000 |
| ЭКС импортного пр-ва | |
| 1-камерные с частотной адаптацией, функция режима по требованию | 80000-100000 |
| 2-камерные | 160000- 450000 |
| 3-камерные | От 450000 |
| Электрод российского пр-ва | От 1500 |
| Электрод импортного пр-ва | От 2500 |
| Имплантация ЭКС без стоимости прибора и электродов | |
| 1-камерного | 20000 |
| 2-камерного | 26000 |
| 3-камерного | 31000 |
| Имплантация ЭКС в комплекте с электродами и интродьюсерами | |
| Бивентрикулярный, с системой доставки | 514500 |
| DR с частотной адаптацией | 326000 |
| DDD без частотной адаптации | 210000 |
Электрокардиостимулятор — это устройство, которое улучшит качество жизни и продлит её. Необходимость в такой операции определяет врач кардиолог-аритмолог. Он же подбирает модель и режим аппарата, индивидуально для каждого пациента.
Медицинские процедуры, запрещенные после операции по установке устройства
Каждый пациент, которому поставлен электрокардиостимулятор, имеет на руках особый документ – удостоверение, идентифицирующее его, как человека с ЭКС. В этом удостоверении записана информация о типе устройства, а также контактные данные лечащего врача.
Это удостоверение дает пациенту право, например, не проходить рамки металлоискателей в аэропортах, или отказываться от медицинских услуг, которые запрещены человеку с ЭКС:
- Магнитно-резонансная томография (которую, при необходимости обследования человека, можно заменить рентгенодиагностикой или компьютерной томографией).
- УЗИ– если датчик прибора необходимо проводить над областью постановки электкрокардиостимулятора.
- Монополярная электрокоагуляция (при этом биполярная коагуляция в ряде случаев может выполняться, если врач это разрешает).
- Литотрипсия.
- Некоторые виды физиотерапии – например, электролечение, магнитотерапия.
Предлагаем ознакомиться: Как снизить артериальное давление при брадикардии
Необходимо заметить, что эхокардиография и УЗИ исследования вне зоны кардиостимулятора выполнять не запрещено.