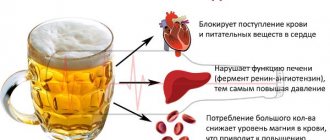
В чем опасность артериальной гипертонии
Артериальная гипертензия – опасное заболевание, поскольку регулярные скачки давления приводят к развитию серьезных патологий. В первую очередь нарушения затрагивают работу сердечно-сосудистой системы. Это основные органы человека, которые координируют всю работу организма. Другая опасность гипертензии – это влияние на сопутствующие органы-мишени: почки, мозг, глаза, печень.
Электрокардиограмма — один из основных диагностических методов
Гипертензия может протекать бессимптомно, но высокое давление влияет на качество жизни. При отсутствии своевременной терапии возможно развитие сложных патологий, которые приводят к тяжелым последствиям:
- гипертонический криз;
- острое нарушение кровообращения мозга;
- сердечный приступ;
- нарушение функций органов-мишеней.
При регулярном повышении давления, которое сопровождается сильными головными болями, высокая вероятность кровоизлияния в мозговое тело. При нарушении зрительной функции вырастает риск кровоизлияния в глаза и отслоения сетчатки.
При нарушении функций почек, спровоцированных высоким давлением, может развиться недостаточность почек тяжелой степени.
Это лишь часть возможных отклонений, к которым приводит артериальная гипертензия, поэтому своевременное обращение к врачу при высоком давлении – часть успешного излечения и возможность вернуться к полноценной жизни без потерь.
Гипертония ухудшает качество жизни
Как понять, что у вас гипертония
Головная боль
Головная боль – основной симптом гипертонии. Наиболее характерным признаком для гипертонии считается головная боль в затылке, а также в висках с ощущением биения в них.
При этом они могут носить либо ноющий, либо опоясывающий характер. Если головные боли сопровождают вас каждый день, это – артериальная гипертензия.
Источник болив этом случае – сужающиеся сосуды мозга. Начинается приступ боли обычно ночью или утром.
Боль в затылочной части головы не всегда указывает на гипертонию. Этот симптом может быть признаком различных неврологических расстройств и заболеваний позвоночника. Точно выявить причину головной боли может только невролог. Не откладывайте визит к врачу.
Когда следует обратиться к врачу и пройти обследование
Разовое повышение давление не будет поводом для обращения к врачу, если оно спровоцировано внешними факторами: стрессом, физическим переутомлением, недосыпом, алкогольной интоксикацией. Давление нормализуется без посторонней помощи, как только закончится действие провокатора. В этом случае визит к специалисту необязателен и проведение диагностики будет излишним.
Диагностика гипертонии требуется в следующих случаях:
- повышенное давление сохраняется несколько дней, показатели не опускаются даже после полноценного сна;
- на фоне высокого давления появляются боли в голове, рвотные позывы, кружение головы, другие симптоматические проявления болезни;
- высокое давление — не единственный симптом, который причиняет беспокойство, появились отеки конечностей и других частей тела;
- участились случаи кровоизлияния из носа;
- при высоком давлении мелькаю черные точки перед глазами и появился шум в ушах.
При появлении нескольких тревожных признаков рекомендуется посетить врача, рассказать ему о периодичности возникновения симптомов и повышении давления. Специалист назначит комплекс мер для проведения диагностики и установления анамнеза.
При однократном появлении симптомов гипертензии визит к специалисту необязателен, но рекомендуется проследить за показателями артериального давления и общим состоянием. Если скачки давления отмечаются регулярно, стоит поехать к специалисту.
Если повышение давления сопровождается любыми, указанными выше симптомами, следует обратиться к врачу
Диагностика в кабинете врача
Ртутный сфигмоманометр со стетоскопом позволяет точно измерить АД. Но его редко используют в современной медицине, так он очень большой в размерах и несет потенциальную угрозу окружающей среде.
Анероидные аппараты надувного или рычажного типа, а также автоматические аппараты чаще встречаются в кабинете врача. Мониторинг давления можно осуществлять при помощи аппаратов, которые измеряют его уровень в течение суток.
Анероидный сфигмоманометр
Правила при измерении давления во врачебном кабинете такие же, как при домашнем мониторинге. Кроме того:
- наполнение манжетки должно происходить выше места пропадания пульсации на 30 мм ртутного столба;
- давление не должно снижаться быстрее, чем на 2 мм ртутного столба в секунду;
- при измерении следует учитывать фазу исчезновения пульсирования, а не фазу приглушения;
- врач должен произвести не менее двух замеров, разделенных интервалом в пару минут;
- повторный мониторинг должен осуществляться в одно и то же время суток;
На основании измерений, проведенных пациентом дома и во врачебном кабинете, врач может сделать выводы и назначить лечение. При необходимости он назначает дополнительное обследование.
При получении лекарств необходимо регистрировать прием последней дозы.
Алгоритм проведения диагностических мероприятий
Диагностика артериальной гипертонии проводится в несколько этапов. Это целый комплекс мер, направленный на исследование работы сердца, сосудов, мозга, почек. После комплексного обследования врач ставит диагноз и составляет схему лечения. Терапия составляется всегда индивидуально, включает медикаментозное лечение и рекомендации по коррекции образа жизни.
Для постановки диагноза может быть достаточно два-три лабораторных исследования, но иногда диагностические мероприятия могут растянуться на длительный срок, поскольку гипертензия не проявляет себя однозначно или сложно определить первопричину болезни.
Сбор анамнеза
Перед диагностикой синдрома артериальной гипертензии врач собирает все сведения о больном. Это дает возможность максимально точно определить требуемые диагностические исследования.
Основные данные, которые помогут специалисту составить корректирую схему диагностики гипертонической болезни:
- наличие гипертоников в семье пациента;
- дата первых зафиксированных признаков гипертензии;
- периодичность повышения давления;
- степень повышения артериальных показателей;
- принимаемые медикаменты;
- симптомы, сопровождающие высокое давление: боли в голове, вестибулярные нарушения, рвотные позывы, снижение либидо;
- условия работы и жизни пациента: влияние стресса, физические нагрузки, недосып, умственное переутомление;
- рацион питания;
- вредные привычки;
- нарушения сердечного ритма;
- метеозависимость.
У женщин врач дополнительно узнает о менструальном цикле, приеме противозачаточных оральных таблеток, гормональных лекарств.
Диагностика проводится с учетом возраста больного, пола, особенностей организма.
Важно разобраться в причинах повышения давления
Диагноз — гипертония
Допустим, человек на очередном профосмотре выясняет, что его давление — 150/95 мм рт. ст. Значит ли это, что врач поставит ему диагноз «артериальная гипертензия» (или, по-простому, гипертония)? Конечно, нет. После одного только измерения такой диагноз не ставится, за исключением, конечно, тех случаев, когда показатели слишком высоки (например, выше 170/105 мм).
К тому же надо учитывать сопутствующие факторы. Например, если человек перед измерением давления переволновался или даже просто выпил чашечку кофе и выкурил сигарету, его давление обязательно повысится. Даже сам факт измерения давления врачом может стать небольшим стрессом и вызвать временное повышение давления! Это так называемая «гипертония белого халата».
А вот если вы измеряете давление дома, и оно несколько дней подряд держится на цифрах 140/90 или выше — это серьезный повод для визита к врачу. И не стесняйтесь, пожалуйста, идти в поликлинику, даже если никаких других жалоб у вас нет. Любой квалифицированный врач знает, что лечение гипертонической болезни нужно начинать на самой ранней стадии, так что он только похвалит вас за проявленную бдительность!
Чтобы уточнить диагноз, нужно будет через некоторое время провести повторное измерение давления, или даже серию измерений. Если давление хотя бы 2-3 раза выходит за верхнюю границу нормы (140/90 мм рт. ст.), диагноз «гипертония» подтверждается. Но прежде чем начинать лечение, необходимо установить причину гипертонии.
Ведь повышение давления может быть результатом какого-нибудь заболевания или даже побочным эффектом некоторых лекарств! В этом случае говорят о вторичной гипертонии, эффективное лечение которой возможно только при устранении первопричины.
Чаще всего причиной повышенного давления становятся различные почечные заболевания: инфекции, хронические нефриты и пиелонефриты, камни в почках, опухоли надпочечников и некоторые другие заболевания. Почки регулируют водно-солевой обмен в организме. Если их работа нарушается, увеличивается объем жидкости в организме, в том числе, конечно, объем крови. Вспомните пример с насосом и цистернами, и вы поймете, что в результате повышается давление.
То же самое происходит, когда уменьшается кровоснабжение почек из-за сужения почечных артерий (это реноваскулярная гипертензия). В результате включается механизм «самоспасения»: чтобы получить необходимое питание, почки начинают производить специальный фермент (ренин), который вызывает повышение давления. Реноваскулярная гипертония встречается редко, обьгано у пожилых людей или маленьких детей, а также у курильщиков.
Гипертонию могут вызвать и эндокринные заболевания. Например, гипотиреоз или гипертиреоз (снижение или повышение уровня гормонов щитовидной железы). Некоторые неврологические заболевания тоже могут стать первопричиной гипертонии: повышение внутричерепного давления, энцефалит, опухоль мозга.
Особое внимание уделяют повышению давления у беременных женщин. Например, гипертония может развиться в последние три месяца беременности. Это так называемый «поздний токсикоз» — преэклампсия или эклампсия. Повышенное давление может быть опасным и для матери, и для ребенка, поэтому даже при давлении выше 135/85 назначают соответствующее лечение.
Кроме того, давление могут повышать лекарства: например, гормональные противозачаточные средства, пилюли для снижения аппетита (эфедрин, фенилэфрин), некоторые противовоспалительные препараты (индометацин, вольтарен, ортофен и др.), кортизон и другие стероиды, глюкокортикоиды (пред-низолон, дексаметазон и др.). Даже глицериновая кислота, входящая в состав карамели, никотин и кофеин (в том числе в кофе, кока-коле, шоколаде) могут повышать давление.
Для того чтобы найти возможную первопричину гипертонии, проводят специальные исследования.
Например, для исключения почечной инфекции обязательно сдают анализ мочи (на белок и глюкозу). Еще обязательно проводят исследование крови (на гемоглобин, на сахар, а иногда и на холестерин). Назначают также электрокардиограмму (ЭКГ), при необходимости дополнительно проводят другие исследования. Если первопричина установлена, врач назначит соответствующее лечение. При излечении заболевания, ставшего причиной гипертонии, давление нормализуется.
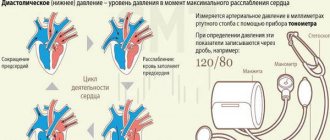
Особенно тщательно обследуют молодых людей (до 30 лет) с устойчивым повьплением давления — у них чаще всего проявляется вторичная гипертония. При «злокачественном» течении гипертонии, когда болезнь быстро развивается, давление стремительно повышается, тоже нужно провести дополнительные исследования. В этом случае обычно очень высокое диастолическое (нижнее) давление (более 120 мм рт. ст.) и явно выраженные изменения сосудов. В результате — нарушение кровообращения, изменение свойств крови и неправильное функционирование всех органов и систем. При злокачественной гипертонии быстро проявляется почечная недостаточность, снижается зрение, человек стремительно худеет.
Если причина повышения давления не найдена (а это происходит чаще всего — в 90% случаев!), говорят о первичной или эссенциальной гипертонии. Это значит, что точной причины развития гипертонической болезни не знает никто! Известны лишь провоцирующие факторы: гормональный дисбаланс (например, усиление действия «гормона стресса» адреналина на сердце), нарушения обмена веществ и ионного обмена в тканях, нарушение функций нервной системы, атеросклероз.
Обычно гипертония развивается медленно (это «доброкачественное» течение) и постепенно проходит три стадии. Пока изменений внутренних органов и систем нет, а давление повышается редко, не выше 160/100 мм рт. ст. и самостоятельно нормализуется во время отдыха, говорят о мягкой гипертонии. Это первая стадия гипертонической болезни.
На второй стадии артериальное давление повышается чаш;е и выше (до 180/110), а снижают его в основном специальными лекарствами. Для этой стадии характерны обострения — гипертонические кризы. Кроме того, начинаются изменения в сердечно-сосудистой системе, например, увеличивается левый желудочек сердца. Это умеренная гипертония.
На третьей стадии кроме стабильно высокого артериального давления (более 180/110) появляются различные осложнения гипертонии: сердечная недостаточность, нарушение мозгового кровообращения, иногда почечная недостаточность. Самостоятельно нормализоваться давление уже не может. Это тяжелая гипертония.
У пожилых людей иногда встречается особый вид изолированной систолической гипертонии, когда при нормальном уровне диастолического (нижнего) давления повышается систолическое (верхнее) давление: более 140/менее 90 мм рт. ст. Несмотря на невысокие показатели давления, такой вид гипертонии очень опасен: это один из важнейших факторов риска развитии инсультов и сердечной недостаточности.
Типичный представитель гипертоника — мой сосед по даче Виктор Владимирович. Еще когда он проходил комиссию в военкомате, узнал о своей склонности к повышению давления. Это и понятно: у него наследственная предрасположенность. Мать, сестра, тетка — все страдают гипертонией.
В молодости Виктор Владимирович занимал ся спортом, был здоровяком и настоящим красавцем. Но когда навалились бытовые заботы рабоче-семейной жизни, спорт он забросил. К тому же работа сидячая, а дома любящая жена готовит обильные вкусные ужины. И к 45 годам приобрел Виктор Владимирович солидный животик, а впридачу к нему — гипертонию. Стал «чувствовать» погоду, а на стресс реагировать стойким повышением давления. Впрочем, серьезные повышения случались редко, так что к врачу Виктор Владимирович не обращался и никакого лечения, кроме отдыха, не признавал.
Но через несколько лет обследоваться все-таки пришлось. Когда Виктор Владимирович пришел ко мне за таблеткой «от головы» и пожаловался на частые головные боли, разбитость по утрам, постоянную усталость, раздражительность — я сразу предложила ему измерить давление. Результат — 150/95 мм рт. ст. Конечно, я отправила его к врачу, который и поставил диагноз — гипертоническая болезнь 1 стадии. Врач назначил таблетки, снижающие давление, я порекомендовала целебные травяные сборы. Уже через несколько месяцев давление у Виктора Владимировича полностью нормализовалось: выше 135/85 и не поднималось.
Но вот снова лето, отпуск. Соседи мои всей семьей уехали в Крым. Конечно, лечение было забыто. Да и зачем лечиться, если и так все хорошо. Самочувствие прекрасное, давление нормальное! Однако отпуск, увы, быстро закончился, наступили трудовые будни с прежними заботами и стрессами. Снова навалились головныеболи, усталость, раздражительность, да и сердечко стало шалить. Только о лечении Виктор Владимирович почему-то не вспомнил. И вот результат
первый гипертонический криз.
Теперь врач говорит уже о 2 стадии гипертонии. Но и сосед мой, наученный горьким опытом, о лечении больше не забывает. А самое главное, начинает постепенно внедрять здоровый образ жизни. Надю, жену свою, «заразил» бегом: теперь они вдвоем каждый вечер, в любую погоду бегают в ближайшем парке. Так что за них я спокойна: смогут убежать от любой болезни!
Физикальное обследование
Физикальное обследование включает полный осмотр больного с измерением артериального давления, температуры, оценкой кожи. При осмотре специалист проводит пальпацию щитовидной железы, измеряет границы сердечной мышцы, осматривает сосуды, которые выделяются через кожу.
Признаки развития артериальной гипертензии, которые можно выявить при визуальном обследовании:
- шумы в сердце;
- учащенный или редкий пульс;
- гипертрофия сердца;
- отеки;
- аритмия.
Какие дополнительные диагностические процедуры нужно пройти гипертонику?
После получения всех результатов лабораторных исследований специалист проводит дополнительное обследование, которое может состоять из следующих процедур:
- суточный мониторинг АД;
- исследование глазного дна;
- аортография;
- эхокардиография;
- ультразвуковое исследование;
- физикальная диагностика;
- магнитно-резонансная томография;
- электрокардиография.
Измерение показателей давления и суточный мониторинг
Методы диагностики артериальной гипертензии обязательно включают измерение артериального давления. Врачу важно проследить динамику скачков показателей. Для составления динамической схемы проводится суточный мониторинг давления. При необходимости смад может составлять неделю, месяц или другой временной отрезок.
При отклонении давления от нормы на несколько пунктов с периодичностью в несколько дней, требуется более длительный мониторинг, растянутый на две-четыре недели. Если пациент в плохом состоянии, мониторинг проводится в стационаре специальным оборудованием. При стабильном состоянии больного мониторинг может быть проведён амбулаторно.
При самостоятельном мониторинге артериального давления необходимо следовать точным распоряжениям врача. Показания записываются в отдельную тетрадь. От правильности проведения мониторинга зависит точность диагноза и дальнейшая терапия.
Как диагностировать?
Диагностировать гипертоническую болезнь позволяют следующие обследования.
Измерение артериального давления
Это самый простой способ выявления гипертонии. В домашних условиях рекомендуется использовать электрический тонометр, поскольку он прост в использовании и не требует от пациента дополнительных навыков.
Нормальным считается давление приблизительно равное 120/80 мм рт.ст.. Гипертоническая болезнь характерна для человека, давление которого стабильно выше 140/90.
Измерять давление при помощи электронного тонометра просто:
- разложить аппаратуру;
- надеть специальный нарукавник измерив давление и пройдя ряд обследований. на руку выше локтя или на запястье в зависимости от вида тонометра;
- включить прибор;
- ждать результатов, отображаемых на электронной панели.
Измерение давление должно происходить при привычных для человека условиях — комфортная температура, отсутствие раздражителей, спокойное дыхание.
Предлагаем посмотреть видео о том, как правильно следует измерять артериальное давление:
СМАД
СМАД расшифровывается, как метод суточного мониторинга артериального давления. Процедура проводится под контролем специалиста. На поясе пациента крепится прибор, на плече — манжета.
Через определенные промежутки времени манжета накачивается, а прибор фиксирует давление. Дневные измерения происходят каждые 10-15 минут, ночью — каждые 30 минут.
Предлагаем посмотреть видео о методе СМАД:
Обследование в клинике
Обследованием больных гипертонией занимается терапевт или кардиолог. Проводится целый комплекс необходимых процедур, направленных на выявление возможных заболеваний, связанных с тонусом сосудов, артериальным давлением и сердцем:
- ЭКГ.
- УЗИ сердца.
- Ультразвуковая допплерография и дуплексное сканирование магистральных артерий головы.
- СМАД.
- Общий и биохимический анализы крови и мочи.
При необходимости врач назначит лечение.
Сдача анализов
Помочь диагностировать гипертоническую болезнь и определить риски сердечно-сосудистых осложнений могут следующие биохимические показатели:
- гематокрит;
- гемоглобин;
- кальций;
- калий;
- натрий;
- глюкоза;
- общий холестерин;
- липидный спектр крови;
- печеночные трансаминазы и билирубин;
- креатинин;
- мочевина.
На основе полученных результатов диагностики гипертонии оценивается функциональное состояние внутренних органов.
Исследование органов-мишеней
Диагностика гипертонии заключается в оценке состояния органов, которые в первую очередь поражает болезнь. Основными “мишенями” для повышенного артериального давления являются:
- Сердце. Его функцию можно проверить при помощи ЭКГ, ЭхоКг и физикальном осмотре. При гипертонии его ритм нарушается, вызывая у человека ощутимый дискомфорт, сосуды сужаются, сердце увеличивается в размере.
- Глазное дно. Для определения патологических изменений офтальмолог осматривает глазное дно. Различают три стадии нарушения работы глаза при гипертонии:
- на первой расширяются вены сетчатки глаза и заметно сужаются артерии;
- на второй появляются микроаневризмы;
- на третьей страдает зрительный нерв, что ведет к ухудшению зрения.
- Почки и надпочечники оценивают при помощи УЗИ. При повышенном давлении в почках гибнут нефроны, фильтрующие кровь от шлаков. На поздних стадиях гипертонии часто развивается почечная недостаточность.
Лабораторные анализы
Лабораторная диагностика гипертонической болезни обязательно включает взятие анализов:
- общий анализ крови;
- биохимический анализ крови;
- анализ крови на глюкозу;
- общий анализ мочи;
- гемостазиограмма;
- липидный профиль.
Лабораторные исследования помогают определить состояние жизненно важных органов и систем жизнедеятельности. По отклонениям показателей анализов специалист судит о степени нарушений в той или иной структуре.
Для диагностики больному назначаются анализы
Электрокардиограмма сердца
Диагностика определяет состояние сердечной мышцы. Для исследования назначают электрокардиограмму. Диагностика проводится специальным прибором, который замеряет частоту сокращений сердца, выявляет шумы или другие нарушения в работе мышцы, фиксирует степень развития отклонений. При помощи ЭКГ можно определить развитие патологических процессов, выявить утолщение сосудистых стенок, увеличение размеров сердца. Расшифровкой информации занимается кардиолог. Он же ставит первичный диагноз.
Дифференциальная диагностика органов-мишеней
Высокое давление влияет на внутренние органы, поэтому дифференциальная диагностика артериальной гипертензии – обязательная процедура. Она включает:
- осмотр глазного дна;
- ультразвуковое исследование почек;
- допплерографию;
- ультразвуковое исследование щитовидки.
Если дифференциальная диагностика не дает полной клинической картины, специалист дополнительно назначает УЗИ надпочечников, биохимию мочи, выписывает направление к другим специалистам узкого профиля.
Диагностические методики нужны для точной постановки диагноза. Список диагностических мероприятий зависит от возраста, развития поражений, степени выраженности симптоматики, пола и других факторов. Для составления корректной схемы лечения обязательно требуется комплексная диагностика, в противном случае врач может ошибиться в постановке диагноза.
Влияние диагностики на результат
Главное влияние исследований и обследований в том, что только они дают шанс установить первичный источник зарождения патологии. Пациент, страдающий заболеванием, предупреждается о сложности диагностики. В действительности только в 20% случаев специалистам удается выявить провокаторы болезни. Если посмотреть на заболевание с профессиональной точки зрения, спровоцировать его способен почти каждый внешний фактор. Гипертония угрожающе «молодеет», увеличивая медицинские статданные. Современный человек находится под ударами нескольких провокаторов:
- малоподвижного образа жизни;
- тяжелого физического труда;
- постоянного нервного морального напряжения;
- плохого состояния окружающей среды;
- некачественных продуктов питания.
Даже каждый в отдельности фактор способен стать убийцей здоровья. Но к этим причинам добавляются неизбежные хронические заболевания, особенно вегето-сосудистая дистония и остеохондроз. Тщательность диагностики необходима: врачи «отделяют» одну болезнь от другой, рассматривают осложнения каждой и выявляют истинный источник. Именно поэтому пациенту надлежит запастись терпением для прохождения обследований. Это единственный путь получить понижающие давление средства путем применения адекватного лечения.