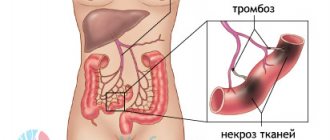
Выделяют следующие стадии тромбообразования:
Агглютинация тромбоцитов. Адгезия тромбоцитов к поврежденному участку интимы сосуда происходит за счет тромбоцитарного фибронектина и коллагенов III и IV типов, входящих в состав обнаженной базальной мембраны. Это вызывает связывание вырабатываемого эндотелиоцитами фактора Виллебранда, способствующего агрегации тромбоцитов и фактора V. Разрушаемые тромбоциты освобождают тромбоксан А2, обладающий сосудосуживающим действием и способствующие замедлению кровотока и увеличению агрегации кровяных пластинок, выбросу серотонина, гистамина и тромбоцитарного фактора роста. Происходит активация фактора Хагемана (XII) и тканевого активатора (фактор III, тромбопластин), запускающих коагуляционный каскад. Поврежденный эндотелий активирует проконвертин (фактор VII). Протромбин (фактор II) превращается в тромбин (фактор IIa), что и вызывает развитие следующей стадии.
Коагуляция фибриногена. Отмечается дальнейшая дегрануляция тромбоцитов, выделение аденозиндифосфата и тромбоксана А2. Фибриноген трансформируется в фибрин и формируется нерастворимый фибриновый сверток, захватывающий форменные элементы и компоненты плазмы крови с развитием последующих стадий.
Агглютинация эритроцитов.
Преципитация плазменных белков.
Морфология тромба.
Выделяют белый, красный, смешанный и гиалиновый тромбы.
Белый тромб, состоящий из тромбоцитов, фибрина и лейкоцитов, образуется медленно, при быстром кровотоке, как правило, в артериях, между трабекулами эндокарда, на створках клапанов сердца при эндокардитах. Красный тромб, в состав которого входят тромбоциты, фибрин и эритроциты, возникает быстро в сосудах с медленным током крови, в связи с чем встречается обычно в венах.
Смешанный тромб включает в себя тромбоциты, фибрин, эритроциты, лейкоциты и встречается в любых отделах кровеносного русла, в том числе и полостях сердца, аневризмах.
Гиалиновые тромбы обычно множественные и формируются только в сосудах микроциркуляторного русла при шоке, ожоговой болезни, тяжелых травмах, ДВС-синдроме, тяжелой интоксикации. В их состав входят преципитированные белки плазмы и агглютинированные форменные элементы крови.
По отношению к просвету сосуда тромбы разделяются на пристеночные и обтурирующие (обычно красные). В первом случае хвост тромба растет против тока крови, тогда как во втором — может распространяться в любом направлении.
В зависимости от особенностей возникновения выделяют также марантические тромбы, обычно смешанные по составу, возникающие при истощении, дегидратации организма, в поверхностных венах нижних конечностей, синусах твердой мозговой оболочки,; опухолевые тромбы, образующиеся при врастании злокачественного новообразования в просвет вены и разрастании там по току крови или при закупорке конгломератом опухолевых клеток просвета микрососудов; септические тромбы — инфицированные смешанные тромбы в венах, развивающиеся при гнойных васкулитах, сепсисе.
Особым вариантом тромба является шаровидный, образующийся при отрыве от эндокарда левого предсердия больного с митральным стенозом.
Другие типы
Помимо основных классификаций тромбов, существует и несколько отдельно стоящих видов, которые присущи определенным группам пациентов. К таким разновидностям относятся следующие типы:
- Мирантический. Встречается у ослабленных пожилых людей с длительно наблюдающимся обезвоживанием организма. Тромб локализуется преимущественно в поверхностных венах.
- Опухолевый. Образуется в результате метастазирования, то есть формирования вторичных очагов злокачественной опухоли. Нередко такой сгусток постепенно растет по направлению к правым долям сердца.
- Септический. Возникает в результате местного воспалительного процесса, вызванного инфекцией. Локализуются в венах и на створках клапанов сердца.
Таким образом, существует несколько разновидностей тромбов, к каждой из которых потребуется определенный подход в ходе лечения. Тип кровяного сгустка определяется врачом в ходе диагностики.
Тромб в сосудах человека
Тромбы — это сгустки крови, которые появляются прижизненно в результате сгущения крови и агрегации (слипания) тромбоцитов. Причины — активация свертывающей системы крови. Последняя способствует поддержанию гомеостаза (постоянства внутренней среды). Тромбы чаще всего образуются в венах, так как кровь там течет медленнее.
Эти образования могут быть следствием защитной реакции организма. Такое наблюдается при травмах, сопровождающихся кровотечением. В данной ситуации сгустки препятствуют потере крови и занесению инфекции. Когда кровотечение останавливается, тромб рассасывается. Тромбоз же является патологическим состоянием, так как нарушается кровоток.
Выделяют следующие виды тромбов:
Белые образуются преимущественно в артериях. Они развиваются очень медленно и часто становятся причиной атеросклероза. В состав таких тромбов входят лейкоциты, фибрин и сами клетки крови (тромбоциты). Красные сгустки отличаются тем, что возникают преимущественно в венах.
Они отличаются содержанием эритроцитов. У человека формирование тромбов происходит и в мельчайших сосудах (капиллярах). Сгустки крови бывают пристеночными и обтурирующими. В последнем случае происходит закупорка кровеносных сосудов.
Причины появления тромбов
Среди причин тромбообразования можно выделить:
- Повреждения сосудистой стенки;
- Изменение в работе свертывающей и противосвертывающей систем;
- Изменение характера и скорости кровотока.
атеросклероз – процесс, способствующий тромбоообразованию в артериях
Здоровая, гладкая сосудистая стенка является залогом хорошего кровотока, однако, при различных ее повреждениях происходит активация свертывающей системы и тромбообразование. С одной стороны, это защитный механизм при травмах, с другой – патологическое состояние при различного рода изменениях внутренней выстилки сосуда. Так, воспалительные процессы (васкулиты) и весьма часто встречающийся атеросклероз нередко являются причинами патологического тромбообразования вне травматических повреждений. Хирургические вмешательства, инфекционные заболевания, злокачественные новообразования также сопровождаются тромбозом.
Изменение слаженной работы свертывающей и противосвертывающей систем провоцирует активацию ряда ферментов и белковых фракций, вызывает агрегацию форменных элементов, а следствием становится тромбоз в самых разных тканях и органах. Такие состояния часто сопутствуют аутоиммунным нарушениям, тяжелым инфекциям, опухолям кроветворной системы, шоку и даже генетическим дефектам.
Изменение характера кровотока по сосуду отражается на состоянии внутренней оболочки (эндотелий), которая может повреждаться, провоцируя тромбоз. Особенно ярко эти явления можно проследить в участках ветвления крупных сосудов, где ламинарный кровоток сменяется турбулентным, а кровь под большим давлением и с высокой скоростью как бы ударяет о сосудистую стенку в устьях отхождения других сосудов, повреждая эндотелий (внутренний слой). Если в таких участках имеются какие-либо изменения (атеросклероз, например), то явления тромбообразования будут происходить интенсивнее.
В немалой степени появлению тромбов в сосудах способствует замедление тока крови и ее застой, что можно наблюдать при варикозной болезни вен ног (венозной недостаточности), хронической сердечной недостаточности, длительной иммобилизации больного после проведения хирургических операций, у лежачих пациентов.
Нарушение ритма сердца (мерцательная аритмия, различного рода блокады и т. д.) приводит к тромбозу не только периферических сосудов, но и камер сердца. Кроме того, внутрисердечные тромбы часто сопутствуют поражениям клапанов при ревматических или атеросклеротических пороках, они образуются после имплантации искусственных клапанов или других вмешательств на сердце. Нередко в таких случаях тромб отрывается от места его образования и циркулирует с кровью, попадая в другие органы и вызывая в них опасные последствия.
Повышенная склонность к тромбозам обнаруживается у беременных женщин, а также при приеме контрацептивов. Такую вероятность необходимо учитывать, а проведение коагулограммы поможет вовремя установить нарушение свертываемости крови.
Курение, малоподвижный образ жизни, наличие сердечно-сосудистой патологии, аутоиммунных заболеваний, а также наследственная предрасположенность являются факторами риска возможных тромбозов.
Особое место занимают венозные тромбозы при авиаперелетах, а по некоторым данным, хотя бы у одного пассажира каждого рейса они образуются за время пути. Этому способствуют колебания давления, застой крови в сосудах ног, длительное нахождение в неудобной позе, поэтому при наличии варикозной болезни, проблем с сердцем нужно быть крайне осторожными, планируя длительные путешествия самолетом.
Как образуются кровяные сгустки
Образование тромба — сложный процесс. Физиологические сгустки формируются в результате повреждения сосуда. При этом в кровоток выделяются вещества (тромбин и тромбопластин), которые активируют процессы свертывания. Происходит это в результате распада тромбоцитов. Выделяют следующие фазы формирования сгустков:
При активации происходит процесс образования протромбиназы. С помощью нее появляется белок тромбин. Далее следует фаза коагуляции. Под действием белка тромбина фибриноген превращается в фибрин. Последний является основой образующегося тромба. В поврежденной области образуется сетка, в которую поступают эритроциты, лейкоциты и тромбоциты.
Так формируется плотный фибриновый сгусток. Это фаза ретракции. При стабилизации показателей гемодинамики тромб рассасывается. Это нормальный процесс свертывания крови у любого человека. Образование тромбов, которые вызывают закупорку сосудов, ничем не отличается. Впоследствии такие сгустки крови не рассасываются самостоятельно и вызывают тромбоз.
В первые дни сгустки еще плохо фиксированы. Возможен их отрыв и попадание в магистральные артерии или вены с развитием тромбоэмболии. Это еще более опасное состояние. В развитии тромбоза большую роль играют следующие факторы:
- снижение объема циркулирующей крови;
- увеличение вязкости крови;
- дисфункция клапанов;
- замедление кровотока;
- склонность тромбоцитов к агрегации;
- механическое повреждение стенок сосудов.
Существуют лица, у которых нарушен процесс свертывания крови в результате нехватки специальных факторов. У них сгустки крови практически не образуются, что чревато большой кровопотерей при малейшем повреждении. Примером может быть гемофилия.
Пристеночные тромбы
Они располагаются в просветах крупных вен и артерий, например, в камере или на клапанах сердца, и образуются при воспалительных процессах (тромбофлебите, тромбоэндокардите).
Пристеночные тромбы опасны тем, что со временем происходит их наслоение друг на друга, в результате чего возникает полная закупорка сосуда, что может привести к отказу работы органа или даже летальному исходу.
Однако само расположение тромба вдоль стенки сосуда не перекрывает тока крови, поэтому его можно считать менее опасным. Разновидностью пристеночного тромба можно считать продолженный тромб, который крепится к стенке по всей ей длине. Он также мешает кровотоку, но не заполняет собой весь просвет сосуда.
Клинические проявления и причины закупорки сосудов
Нужно знать не только механизм образования тромба, но и причины закупорки сосудов сгустками крови. Наиболее часто поражаются вены. Чаще всего данная патология выявляется у взрослых лиц, которые ведут неправильный образ жизни и страдают варикозом. Выделяют следующие причины развития венозного тромбоза:
- врожденные аномалии;
- варикозную болезнь;
- хирургические вмешательства;
- сильное обезвоживание организма;
- гормональный сбой;
- механические травмы (ушибы, переломы);
- синдром длительного сдавления;
- ДВС-синдром;
- септические состояния;
- паралич;
- гиподинамию;
- постельный режим.
Реже встречается артериальный тромбоз. Он развивается при инсульте, на фоне атеросклероза, фибрилляции предсердий, при трансплантации органов. Опытные врачи знают не только, что такое тромб, но и симптомы закупорки сосудов. Чаще всего в процесс вовлекаются поверхностные и глубокие вены нижних конечностей. При тромбозе вен ног наблюдаются следующие симптомы:
- отеки;
- тяжесть в ногах;
- судороги;
- распирающая боль;
- онемение;
- покалывание;
- бледность кожи;
- лихорадка (при сочетании с флебитом).
Иногда местом образования тромбов являются вены верхних конечностей и глаз. В последнем случае возможно снижение зрения. Последствиями образования тромбов могут стать эмболия легочной артерии, инсульт, острая ишемия сердца, гангрена конечности, атеросклероз, нарушение функции органов (почек, печени, легких). Наиболее опасна закупорка глубоких вен.
Показания
Профилактика развития тромбоэмболии легочной артерии в основном проводится антикоагулянтными лекарственными препаратами. Консервативная терапия применяется у пациентов с рецидивирующим тромбозом. Хотя применение кава-фильтра при тромбозе является несложной малоинвазивной хирургической манипуляцией, предпочтение отдается медикаментозной терапии. Кава-фильтр при тромбозе глубоких вен назначают при неэффективности консервативного лечения строго по показаниям. Также он может быть назначен при наличии других факторов, при которых использование фильтра при тромбозе является наиболее благоприятным решением проблемы.
Выделяют следующие показания для установки кава-фильтра:
- тромбоз глубоких полых вен;
- протяженные флотирующие тромбы внутри глубоких вен;
- тромбоз при сердечной недостаточности;
- тромбоз при онкологических заболеваниях;
- наличие эпизода тромбоэмболии легочной артерии в анамнезе;
- неэффективность антикоагулянтных средств при тромбозе;
- противопоказания к использованию антикоагулянтных средств;
- рецидив тромбоза после проведения консервативной терапии;
- осложнения, которые возникли в процессе консервативной терапии;
- хирургические операции у пациентов, склонных к тромбоэмболии (в этом случае кава-фильтр устанавливается временно).
Кава-фильтр может устанавливаться пожизненно или временно. При временной имплантации удаление устройства выполняют в среднем через полгода, после устранения патологии, способной вызвать тромбоэмболию легочной артерии. Назначение временного или пожизненного кава-фильтра осуществляет лечащий врач, основываясь на индивидуальных особенностях пациента. Кардиологи Юсуповской больницы выполняют все необходимые обследования для получения наиболее точных данных о состоянии пациента, что необходимо для подбора адекватной терапии. Пациенту предоставляется наиболее эффективное лечение, которое покажет максимальный результат при данной патологии.
Кава-фильтр также имеет ряд противопоказаний. Он не может быть установлен пациентам с чрезмерно суженным просветом сосуда, в который планируется имплантация устройства. Имплантацию кава-фильтра не выполняют детям, больным с септическим состоянием, при распространении тромбоза выше области надпочечников.
Как избавиться от тромба
Опытные врачи знают не только стадии формирования тромбов, но и методы лечения больных. До этого обязательно проводится обследование (допплерография, УЗИ, общие анализы, коагулограмма, ангиография, функциональные пробы). Для лечения больных используются препараты, которые разжижают кровь, растворяют образовавшиеся тромбы и устраняют отек и боль.
Против тромбоза помогут прямые и непрямые антикоагулянты.
К ним относятся Варфарин, Фрагмин, Клексан, Гепарин. Прямые антикоагулянты вводятся внутривенно или подкожно. Доза устанавливается лечащим врачом. Против тромбов эффективны тромболитики (Стрептокиназа). Часто назначаются препараты, которые увеличивают объем циркулирующей крови (Реополиглюкин).
Если на стадии тромбообразования появляется боль, то используются противовоспалительные лекарства из группы НПВС (Кетопрофен, Диклофенак). При поверхностном тромбозе в схему лечения включают различные местные средства (мази, гели, растворы). Хорошо зарекомендовал себя гель Троксевазин. В случае развития тромбофлебита могут понадобиться жаропонижающие препараты.
Если имеются симптомы не только тромбоза, но и варикоза, назначаются медикаменты, которые улучшают состояние стенки вен. При развитии тяжелого тромбофлебита, продвижения тромба и риске его отрыва требуется радикальное лечение (операция).
Диагностика патологии
Для выявления тромбоза нижних конечностей применяют следующие методы диагностики:
- Ультразвук в сочетании с допплеровским методом. Еще процедуру называют дуплексным сканированием.
- Сканирование с использованием специального компонента — фиброгена.
- Использование радионуклидной флебографии. Этот метод назначается врачами в случае непереносимости пациентом различных веществ, применяемых при проведении некоторых исследований.
Врач, как правило, осуществляет визуальный осмотр пораженной области. В итоге больному ставится диагноз заболевания соответствующей классификации (левый или правый тип). Исходя из этого и подбирается курс необходимого лечения.
Методы профилактики
Важно знать не только механизмы тромбообразования, но и меры профилактики. Чтобы предотвратить формирование сгустков крови, нужно придерживаться следующих рекомендаций:
- рационально организовать свой режим дня;
- больше двигаться;
- меньше времени проводить в статической позе (сидя, лежа или стоя);
- пить больше жидкости и носить компрессионный трикотаж после проведения операций;
- следить за массой тела;
- своевременно обращаться к врачу и лечить варикозное расширение вен, а также геморрой;
- придерживаться диеты;
- исключить тяжелый труд;
- заниматься спортом;
- лечить соматические заболевания;
- принимать витамины и минеральные вещества.
Фактором риска развития тромбоза являются гормональные нарушения, поэтому нужно отказаться от гормональных лекарств. Лицам, которые подолгу стоят или сидят на одном месте во время работы, нужно делать разминку. Если имеется возможность, то нужно просто походить. При работе за компьютером дома нужно делать перерывы. Во время них рекомендуется придать ногам горизонтальное или возвышенное положение.
Лицам женского пола следует отказаться от ношения обуви на высоком каблуке. Это плохо влияет на вены. Тромбоз предотвращают ведением здорового образа жизни. Курение и алкоголизм являются факторами риска развития данной патологии. Как предотвратить образование тромбов знают сосудистые хирурги.
С профилактической целью используются флеботоники (Венарус, Детралекс, Флебодиа-600). Их нужно принимать в течение нескольких месяцев. Как избежать тромбоза, должен поведать пациенту врач. Необходимо исключить все возможные факторы риска. Обязательно следует соблюдать питьевой режим (не менее 1,5-2 литров воды в день).
Необходимо исключить возможные травмы (переломы) и соблюдать технику безопасности. Фактором риска развития тромбов является ожирение. В связи с этим профилактика включает нормализацию веса. Полезны и некоторые продукты (мидии, креветки, морская рыба, орехи, зелень, овощи, клюква, зерновые, зеленый чай, черника, лук, чеснок, имбирь). Они укрепляют сосуды и снижают вязкость крови. Таким образом, тромб представляет опасность для любого человека.
Меры профилактики
К группе риска относятся следующие категории пациентов:
- Имеющие избыточную массу тела.
- Вошедшие в преклонный возраст.
- Женщины во время беременности и в послеродовой период.
- Все те, кто вынужден длительное время проводить или в стоячем, или в сидячем положении.
Тромбозные изменения для своего предупреждения требуют применения профилактических мер. Прежде всего к ним относится работа по ликвидации явлений застойного характера. При этом рекомендуют:
- Использование эластичных бинтов и компрессионного трикотажа.
- Занятия умеренной физической активностью. Это поможет нормализовать микроциркуляцию в сосудах.
- Отказ от вредных привычек (курения, употребления алкогольных напитков).
- Нормализацию ежедневного рациона питания. Необходимо включить в него свежую зелень, овощи, фрукты, злаки.
- Иногда в целях профилактики прописываются разжижающие кровь препараты на основе гепарина или варфарина. Они имеют форму таблеток для применения внутрь, а также геля или мази для наружного использования.
Если отсутствует своевременная медицинская помощь, то патология может развиться в серьезные осложнения, которые могут угрожать жизни. Для получения квалифицированной консультаций следует обратиться к специалисту-флебологу сразу же при первых симптомах.
Рекомендуется избегать самолечения, а по мере прохождения терапии — точно соблюдать все назначаемые врачом указания.
Тромб в сосудах человека
Тромбы — это сгустки крови, которые появляются прижизненно в результате сгущения крови и агрегации (слипания) тромбоцитов. Причины — активация свертывающей системы крови. Последняя способствует поддержанию гомеостаза (постоянства внутренней среды). Тромбы чаще всего образуются в венах, так как кровь там течет медленнее.
Эти образования могут быть следствием защитной реакции организма. Такое наблюдается при травмах, сопровождающихся кровотечением. В данной ситуации сгустки препятствуют потере крови и занесению инфекции. Когда кровотечение останавливается, тромб рассасывается. Тромбоз же является патологическим состоянием, так как нарушается кровоток.
Выделяют следующие виды тромбов:
Белые образуются преимущественно в артериях. Они развиваются очень медленно и часто становятся причиной атеросклероза. В состав таких тромбов входят лейкоциты, фибрин и сами клетки крови (тромбоциты). Красные сгустки отличаются тем, что возникают преимущественно в венах.
Они отличаются содержанием эритроцитов. У человека формирование тромбов происходит и в мельчайших сосудах (капиллярах). Сгустки крови бывают пристеночными и обтурирующими. В последнем случае происходит закупорка кровеносных сосудов.
Морфология и типы тромбов
Тромб — это сверток крови, прикрепленный к стенке кровеносного сосуда в месте ее повреждения, как правило, плотной консистенции, сухой, легко крошится, слоистый, с гофрированной или шероховатой поверхностью. Его необходимо на вскрытии дифференцировать с посмертным свертком крови, который нередко повторяет форму сосуда, не связан с его стенкой, влажный, эластичный, однородный, с гладкой поверхностью.
В зависимости от строения и внешнего вида различают:
—белый тромб;
—красный тромб;
—смешанный тромб;
—гиалиновый тромб.
Белый тромб состоит из тромбоцитов, фибрина и лейкоцитов с небольшим количеством эритроцитов, образуется медленно, чаще в артериальном русле, где наблюдается высокая скорость кровотока.
Красный тромб составлен из тромбоцитов, фибрина и большого количества эритроцитов, которые попадают в сети фибрина как в ловушку. Красные тромбы обычно формируются в венозной системе, где медленный кровоток способствует захвату красных клеток крови.
Смешанный тромб встречается наиболее часто, имеет слоистое строение, в нем содержатся элементы крови, которые характерны как для белого, так и для красного тромба. Слоистые тромбы образуются чаще в венах, в полости аневризмы аорты и сердца. В смешанном тромбе различают:
—головку (имеет строение белого тромба) — это наиболее широкая его часть,
—тело (собственно смешанный тромб),
—хвост (имеет строение красного тромба).
Головка прикреплена к участку разрушенного эндотелия, что отличает тромб от посмертного свертка крови.
Гиалиновый тромб — особый вид тромбов. Он состоит из гемолизированных эритроцитов, тромбоцитов и преципитирующих белков плазмы и практически не содержит фибрин; образовавшиеся массы напоминают гиалин. Эти тромбы встречаются в сосудах микроциркуляторного русла. Иногда обнаруживаются тромбы, составленные почти полностью из тромбоцитов. Они обычно формируются у пациентов, которые лечатся гепарином (его антикоагуляционное влияние предотвращает формирование фибрина).
По отношению к просвету сосуда различают:
— пристеночный тромб (большая часть просвета свободна);
— обтурирующий или закупоривающий тромб (просвет сосуда практически полностью закрыт).
Локализация тромбов
Артериальный тромбоз:
тромбы в артериях встречаются значительно реже, чем в венах, и обычно образуются после повреждения эндотелия и местного изменения тока крови (турбулентный кровоток), например, при атеросклерозе. Среди артерий большого и среднего калибра наиболее часто поражаются аорта, сонные артерии, артерии Виллизиева круга, венечные артерии сердца, артерии кишечника и конечностей.
Реже артериальный тромбоз является осложнением артериита, например, при узелковом периартериите, гигантоклеточном артериите, облитерирующем тромбангите и пурпуре Шенляйн-Геноха и других ревматических заболеваниях. При гипертонической болезни наиболее часто поражаются артерии среднего и мелкого калибра.
Сердечный тромбоз:
тромбы формируются в пределах камер сердца при следующих обстоятельствах:
1. Воспаление клапанов сердца ведет к повреждению эндотелия, местному турбулентному кровотоку и оседанию тромбоцитов и фибрина на клапанах. Мелкие тромбы называют бородавчатыми (ревматизм), большие — вегетациями. Вегетации могут быть очень большими и рыхлыми, крошащимися (например, при инфекционном эндокардите). Фрагменты тромба часто отрываются и разносятся кровотоком в виде эмболов.
2. Повреждение пристеночного эндокарда. Повреждение эндокарда может происходить при инфаркте миокарда и формировании желудочковых аневризм. Тромбы, формирующиеся на стенках камер, часто большие и могут также крошиться с образованием эмболов.
3. Турбулентный кровоток и стаз в предсердиях. Тромбы часто формируются в полости предсердий при возникновении турбулентного кровотока или стаза крови, например, при стенозе митрального отверстия и фибрилляции предсердий. Тромбы могут быть настолько большими (шаровидными), что затрудняют кровоток через предсердно-желудочковое отверстие.
Венозный тромбоз:
1. Тромбофлебит.
При тромбофлебите венозный тромбоз возникает вторично, как результат острого воспаления вен. Тромбофлебит — частое явление при инфицированных ранах или язвах; чаще поражаются поверхностные вены конечностей. Поврежденная вена имеет все признаки острого воспаления (боль, покраснение, ощущение тепла, припухлость). Этот тип тромба имеет тенденцию прочно прикрепляться к стенке сосуда. Из него редко формируются эмболы.
Иногда тромбофлебит развивается в многочисленных поверхностных венах ног (мигрирующий тромбофлебит) у пациентов со злокачественными новообразованиями, наиболее часто при раке желудка и поджелудочной железы (симптом Труссо), так как муцины и другие вещества, образуемые опухолевыми клетками, обладают тромбопластиноподобной активностью.
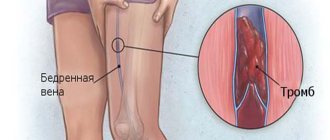
2. Флеботромбоз
— это тромбоз вен, встречающийся при отсутствии очевидных признаков воспаления. Флеботромбоз наблюдается, главным образом, в глубоких венах ног (тромбоз глубоких вен). Реже поражаются вены тазового венозного сплетения. Тромбоз глубоких вен наблюдается довольно часто и имеет важное медицинское значение, потому что большие тромбы, которые формируются в этих венах, довольно слабо прикреплены к стенке сосуда и зачастую легко отрываются. Они мигрируют с кровотоком к сердцу и легким и закрывают просвет легочных артерий (тромбоэмболия легочного ствола и его ветвей).
Причины флеботромбоза:
факторы, вызывающие флеботромбоз глубоких вен, типичны для тромбоза вообще, однако эндотелиальное повреждение обычно мало выражено и трудно определяемо. Наиболее важный причинный фактор в возникновении флеботромбоза — снижение кровотока. В венозном сплетении голени кровоток в норме поддерживается сокращением мышц голени (мышечный насос). Развитию стаза крови и развитию тромбоза способствует длительная иммобилизация в кровати, сердечная недостаточность. Второй фактор — увеличение адгезивной и агрегационной способности тромбоцитов, а также ускорение свертывания крови из-за увеличения уровня некоторых факторов свертывания (фибриногена, факторов VII и VIII) – имеет место в послеоперационном и послеродовом периоде, при применении оральных контрацептивов, особенно с высокими дозами эстрогенов, у онкологических больных. Иногда несколько факторов могут действовать вместе.
Клинические проявления:
тромбоз глубоких вен ног может протекать слабовыраженно или бессимптомно. При обследовании больного обнаруживается умеренный отек лодыжек и боль в икроножных мышцах при подошвенном сгибании стопы (симптом Homan). У большинства больных легочная эмболия — первое клиническое проявление флеботромбоза. Глубокий тромбоз вены может быть обнаружен при флебографии, УЗИ, радиологическими методами, сравнительным измерением голеней сантиметровой лентой.
Исход тромбоза
Образование тромбов вызывает ответ организма, который направлен на устранение тромба и восстановление кровотока в поврежденном кровеносном сосуде. Для этого имеется несколько механизмов:
Лизис тромба (фибринолиз),
приводящий к полному разрушению тромба — идеальный благоприятный исход, но встречается очень редко. Фибрин, составляющий тромб, разрушается плазмином, который активируется фактором Хагемана (фактор XII) при активации внутреннего каскада свертывания крови (то есть фибринолитическая система активируется одновременно с системой свертывания; этот механизм предотвращает чрезмерный тромбоз). Фибринолиз обеспечивает предотвращение формирования излишка фибрина и распад маленьких тромбов. Фибринолиз менее эффективен при разрушении больших тромбов, встречающихся в артериях, венах или сердце. Некоторые вещества, типа стрептокиназы и тканевых активаторов плазминогена, которые активируют фибринолитическую систему, являются эффективными ингибиторами тромбообразования при использовании немедленно после тромбоза и вызывают лизис тромба и восстановление кровотока. Они используются с успехом в лечении острого инфаркта миокарда, тромбоза глубоких вен и острого периферического артериального тромбоза.
Организация и реканализация
обычно происходят в больших тромбах. Медленный лизис и фагоцитоз тромба сопровождаются разрастанием соединительной ткани и коллагенизацией (организация). В тромбе могут образоваться трещины — сосудистые каналы, которые выстилаются эндотелием (реканализация), благодаря чему кровоток в некоторой степени может быть восстановлен. Реканализация происходит медленно, в течение нескольких недель, и, хотя она не предотвращает острые проявления тромбоза, может слегка улучшать перфузию ткани в отдаленные сроки.
Петрификация тромба—
это относительно благоприятный исход, который характеризуется отложением в тромбе солей кальция. В венах этот процесс иногда бывает резко выражен и приводит к формированию венных камней (флеболиты).
Септический распад тромба
— неблагоприятный исход, который возникает при инфицировании тромба из крови или стенки сосуда.
Значение
тромбоза определяется быстротой развития, локализацией, распространенностью и его исходом.
В некоторых случаях можно говорить о положительном значении тромбоза, например, при аневризме аорты, когда организация тромба ведет к укреплению истонченной стенки сосуда.
В большинстве случаев тромбоз — явление опасное. В артериях обтурирующие тромбы могут стать причиной развития инфарктов или гангрены. Пристеночные тромбы в артериях менее опасны, особенно если они формируются медленно, поскольку за это время могут развиться коллатерали, которые обеспечат необходимое кровоснабжение.
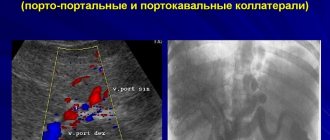
Обтурирующие тромбы в венах обусловливают местное венозное полнокровие и в клинике дают различные проявления в зависимости от локализации. Например, тромбоз синусов твердой мозговой оболочки ведет к смертельному нарушению мозгового кровообращения, тромбоз воротной вены — к портальной гипертензии, тромбоз селезеночной вены — к спленомегалии. При тромбозе почечных вен в ряде случаев развивается или нефротический синдром, или венозные инфаркты почек, при тромбофлебите печеночных вен — болезнь Хиари. Клиническое значение тромбов вен большого круга кровообращения заключается еще и в том, что они служат источником тромбоэмболии легочной артерии и являются, таким образом, смертельными осложнениями многих заболеваний.
Эмболия
Эмболия — перенос током крови инородных частиц и закупорка ими просвета сосуда. Сами частицы называются эмболами. Наиболее часто эмболами являются отдельные фрагменты тромбов, которые разносятся кровотоком (тромбоэмболия). Реже материалом эмболии являются другие вещества (табл. 7.2).
В зависимости от направления движения эмбола различают:
· обыкновенную (ортоградную) эмболию (
перемещение эмбола по току крови);
· ретроградную эмболию
(движение эмбола против тока крови под действием силы тяжести);
· парадоксальную эмболию
(при наличии дефектов в межпредсердной или межжелудочковой перегородке эмбол из вен большого круга, минуя легкие, попадает в артерии).
Патогенез эмболии.
Его нельзя свести только к механическому закрытию просвета сосуда. В развитии эмболии огромное значение имеет рефлекторный спазм как основной сосудистой магистрали, так и ее коллатералей, что вызывает тяжелые дисциркуляторные нарушения. Спазм артерий может распространиться на сосуды парного или какого-либо другого органа (например, рено-ренальный рефлекс при эмболии сосудов одной из почек, пульмокоронарный рефлекс при тромбоэмболии легочной артерии).
Локализация эмболии
зависит от места возникновения и размера эмбола.
Образование эмбола в венах большого круга кровообращения. Эмболы, которые образуются в венах большого круга кровообращения (в результате тромбоза вен) или в правой половине сердца (например, при инфекционном эндокардите трикуспидального клапана), закупоривают артерии малого круга, за исключением случаев, когда они настолько малы (например, жировые капли, клетки опухоли), что могут проходить через легочный капилляр. Место закупорки в легочных сосудах зависит от размера эмбола. Очень редко эмбол, возникший в венах большого круга, может проходить через дефект в межпредсердной или межжелудочковой перегородке (таким образом, минуя малый круг) и вызывать эмболию в артериях большого круга кровообращения (парадоксальная эмболия).
Эмболы, которые возникают в ветвях портальной вены, вызывают нарушения кровообращения в печени.
Образование эмбола в сердце и артериях большого круга кровообращения: эмболы возникающие в левой половине сердца и артериях большого круга кровообращения (в результате тромбоза сердца или артерий) вызывают эмболию в дистальных отделах большого круга, т.е. в мозге, сердце, почках, конечностях, кишечнике и т.д.
Типы и локализация эмболии (табл. 7.2)
Тромбоэмболия:
отрыв фрагмента тромба и перенос его током крови — наиболее частая причина эмболии.
1. Тромбоэмболия легочной артерии (ТЭЛА)
Причины и распространенность:
наиболее серьезное осложнение тромбоэмболии — это легочная эмболия, которая может вызывать внезапную смерть. Приблизительно у 600000 пациентов за год возникает эмболия легочных артерий в США; приблизительно 100000 из них умирают. Более чем в 90 % случаев эмболы возникают в глубоких венах ног (флеботромбоз). Более редко источником тромбов является тазовое венозное сплетение. Легочная эмболия наиболее часто наблюдается при следующих состояниях, которые предрасполагают к возникновению флеботромбоза: 1) приблизительно у 30-50% пациентов после хирургических вмешательств в раннем послеоперационном периоде развивается тромбоз глубоких вен. Однако признаки эмболии легочных артерий возникают лишь у небольшой части этих пациентов; 2) ранний послеродовой период; 3) длительная иммобилизация в кровати; 4) сердечная недостаточность; 5) использование оральных контрацептивов.
Клинические проявления и значение ТЭЛА:
размер эмбола — наиболее значимый фактор, определяющий степень клинических проявлений эмболии легочных артерий и ее значение.
1) массивные эмболы:
большие эмболы (длиной несколько сантиметров и диаметром, как у бедренной вены) могут останавливаться на выходе из правого желудочка или в стволе легочной артерии, где они создают преграду циркуляции крови и внезапную смерть в результате пульмо-коронарного рефлекса. Обтурация эмболом крупных ветвей легочной артерии также может вызывать внезапную смерть в результате тяжелой вазоконстрикции всех сосудов малого круга кровообращения, которая возникает рефлекторно в ответ на появление тромбоэмбола в сосуде, или спазма всех бронхов.
2) эмболы среднего размера:
у здоровых людей бронхиальная артерия кровоснабжает паренхиму легкого, а функция легочной артерии — главным образом обмен газа (не местная оксигенация ткани). Поэтому, легочной эмбол средних размеров приведет к появлению области легкого, которая вентилируется, но не участвует в газообмене. Это вызывает нарушение газообмена и гипоксемию, но инфаркт легкого не всегда развивается. Чаще инфаркт формируется у больных с хронической левожелудочковой сердечной недостаточностью (на фоне хронического венозного полнокровия) или с легочными сосудистыми заболеваниями, у которых к тому же нарушено кровоснабжение по бронхиальным артериям, вследствие чего легкое получает кислород и питательные вещества, в основном, из легочных сосудов. У этих пациентов нарушение кровотока в легочной артерии приводит к инфаркту легкого.
3) маленькие эмболы:
обтурируют мелкие ветви легочной артерии и могут протекать без клинических симптомов — это зависит от распространенности эмболии. В большинстве случаев эмболы распадаются под влиянием фибринолиза. Если происходит длительное попадание многочисленных маленьких эмболов в малый круг кровообращения, то возникает риск развития легочной гипертензии.
2. Тромбоэмболия сосудов большого круга кровообращения
Причины:
тромбоэмболия в сосудах большого круга кровообращения происходит при образовании эмбола в левой половине сердца или артерии большого калибра. Тромбоэмболия сосудов большого круга кровообращения обычно происходит:
– у больных, страдающих инфекционным эндокардитом с тромботическими наложениями на митральном и аортальном клапанах;
– у больных, перенесших инфаркт миокарда левого желудочка с пристеночным тромбозом;
– у больных ревматизмом и ИБС с тяжелыми нарушениями ритма сердечной деятельности (мерцательная аритмия, фибрилляция предсердий), что ведет к образованию тромба в полости сердца, чаще в левом предсердии;
– у больных с аневризмами аорты и левого желудочка, в которых часто формируются пристеночные тромбы. Тромбоэмболы от любого из этих местоположений переносятся в артерии различных органов. Из-за особенностей анатомии аорты сердечные эмболы имеют тенденцию проникать чаще в нижние конечности или в русло правой внутренней сонной артерии, чем в другие артерии большого круга.
Клинические проявления и значение тромбоэмболии большого круга кровообращения
определяются размером пораженного сосуда, развитием коллатерального кровообращения и чувствительностью ткани к ишемии. Могут возникать инфаркты мозга, сердца, почек и селезенки. Инфаркт в кишечнике и нижних конечностях развивается только при окклюзии больших артерий или при повреждении коллатерального кровообращения.
3. Воздушная эмболия:
воздушная эмболия наблюдается при проникновении в кровоток достаточного количества воздуха (приблизительно 150 мл).
Причины:
Хирургические вмешательства или травмы внутренней яремной вены.
При повреждениях внутренней яремной вены отрицательное давление в грудной клетке приводит к засасыванию в нее воздуха. Этого не происходит при повреждениях других вен, потому что они отделяются клапанами от отрицательного давления в грудной полости.
Роды и аборты.
Очень редко воздушная эмболия может возникнуть при родах или аборте, когда воздух может нагнетаться в разорванные плацентарные венозные синусы при сокращениях матки.
Эмболия при переливании крови, внутривенных инфузиях (капельницы), рентгенконтрастных ангиографических исследованиях.
Воздушная эмболия происходит только при нарушении техники манипуляции.
При неадекватно проводимой ИВЛ в условиях гипербарической оксигенации.
Клинические проявления.
При попадании воздуха в кровоток он проходит через правый желудочек, где возникает пенистая смесь, которая сильно затрудняет кровоток, закрытие воздухом 2/3 капилляров легких вызывает смерть.
4. Газовая эмболия азотом (декомпрессионный синдром)
Причины.
Декомпрессионный синдром наблюдается у водолазов при быстром поднятии с большой глубины, у летчиков, космонавтов при разгерметизации кабины. Вдыхание воздуха при высоком подводном давлении, увеличенный объем воздуха, главным образом кислород и азот, растворяется в крови и соответственно проникает в ткани.
При быстрой декомпрессии газы, которые находятся в тканях, переходят из растворенного состояния в газообразное. Кислород быстро поглощается кровью, а азот не может быть быстро поглощен и образует пузырьки в тканях и крови, которые действуют как эмболы.
Клинические проявления и значение.
На пузырьках азота в кровотоке адгезируются тромбоциты и активируют механизм свертывания крови. Возникающий диссеминированный внутрисосудистый тромбоз ухудшает ишемическое состояние тканей, вызванное закупоркой капилляров пузырьками газа. В тяжелых случаях возникает некроз ткани головного мозга, так как азот растворяется в тканях, богатых липидами, что приводит к смерти. В менее тяжелых случаях поражаются в первую очередь мышцы и нервы, их иннервирующие; это вызывает тяжелые спазмам мускулатуры с интенсивной болью. Газовая эмболия азотом в легких является причиной возникновения дыхательной недостаточности и сопровождается альвеолярным отеком и кровоизлияниями.
5. Жировая эмболия
Причины.
Жировая эмболия возникает при попадании жировых капель в кровоток. При переломах больших костей (например, бедренной кости) в кровоток попадают частицы желтого костного мозга. Редко к жировой эмболии приводит обширное повреждение подкожной жировой клетчатки. Несмотря на то, что жировые капли определяются в кровотоке у 90% пациентов с тяжелыми переломами, клинические признаки жировой эмболии встречаются намного реже.
Хотя механизм попадания жировых капель в кровоток при разрыве жировых клеток кажется простым, есть еще несколько механизмов, от действия которых зависят клинические проявления жировой эмболии. Оказалось, что жировые капли в кровотоке могут увеличиваться в размере. Этим объясняется тот факт, что маленькие частицы жира, проходя свободно через легочные капилляры, затем могут стать причиной эмболии в капиллярах большого круга кровообращения. Предполагается, что выброс катехоламинов в результате травмы приводит к мобилизации свободных жирных кислот, благодаря которым происходит прогрессивное увеличение жировых капель. Адгезия тромбоцитов на жировых частицах ведет к их дальнейшему увеличению в размерах, что также приводит к тромбозу. Когда этот процесс происходит генерализованно, он эквивалентен синдрому диссеминированного внутрисосудистого свертывания.
Клинические проявления и значение.
Циркулирующие жировые капли первоначально попадают в капиллярную сеть легких. Большие жировые частицы (> 20мкм) остаются в легких и вызывают дыхательную недостаточность (диспноэ и нарушение обмена газов). Меньшие жировые глобулы проходят через капилляры легких и попадают в большой круг кровообращения. Типичные клинические проявления жировой эмболии: появление на коже геморрагической сыпи и возникновение острых рассеянных неврологических расстройств.
Возможность развития жировой эмболии должна учитываться при появлении дыхательных расстройств, мозговых нарушений и геморрагической сыпи на 1-3 день после травмы. Диагноз может подтверждаться при обнаружении жировых капель в моче и мокроте. Приблизительно 10% пациентов с клиническими признаками жировой эмболии умирают. При аутопсии жировые капли можно обнаружить во многих органах, для чего необходимо специальное окрашивание препаратов на жиры.
6. Эмболия костным мозгом:
фрагменты костного мозга, содержащие жиры и гемопоэтические клетки, могут попадать в кровоток после травматического повреждения костного мозга и могут быть найдены в легочных артериях пациентов, у которых возникают переломы ребер во время проведения реанимационных мероприятий. Эмболия костным мозгом не имеет никакого клинического значения.
7. Атероматозная эмболия
(эмболия холестерином): при изъязвлении больших атероматозных бляшек очень часто холестерин и другие атероматозные вещества могут попадать в кровоток. Эмболия наблюдается в мелких артериях большого круга кровообращения, чаще в головном мозге, что приводит к появлению преходящих ишемических атак, с транзиторным развитием неврологической симптоматики, соответствующей острым нарушениям мозгового кровообращения.
8. Эмболия амниотической жидкостью:
содержимое амниотического мешка может редко (1:80000 родов) проникать через разрывы матки в ее венозные синусы во время сокращения миометрия при родах. Несмотря на редкость, эмболия амниотической жидкостью связана с высоким уровнем смертности и является основной причиной материнской смертности в США (приблизительно 80%).
Амниотическая жидкость содержит большое количество тромбопластических веществ, которые приводят к развитию ДВС-синдрома. Амниотическая жидкость содержит также ороговевающий эпителий плода (слущенный с кожи), эмбриональные волосы, эмбриональные жир, слизь и меконий. Все эти вещества могут стать причиной эмболии легочных артерий, и их обнаружение на аутопсии подтверждает диагноз эмболии околоплодными водами. Роженицы погибают, как правило, от кровотечения, обусловленного фибринолизом вследствие “коагулопатии потребления” при ДВС.
9. Опухолевая эмболия:
раковые клетки, разрушая сосуды, часто проникают в кровоток. Этот процесс лежит в основе метастазирования (от греч.
metastasis
— перемещение) злокачественных опухолей. Обычно эти отдельные клетки или мелкие группы клеток слишком малы, чтобы нарушить кровообращение в органах. Однако иногда большие фрагменты опухоли могут формировать крупные (несколько сантиметров) эмболы (тканевая эмболия), например, при раке почки может поражаться нижняя полая вена, а при раке печени — печеночные вены.
10. Микробная эмболия
возникает в тех случаях, когда циркулирующие в крови микробы обтурируют просвет капилляров. Иногда это могут быть комочки склеившихся грибов, животных паразитов, простейших (паразитарная эмболия). Чаще всего бактериальные эмболы образуются при септическом распаде тромба. На месте закупорки сосуда формируются метастатические гнойники: при эмболии сосудов малого круга кровообращения — в легких, при эмболии сосудов большого круга кровообращения — в почках, селезенке, сердце и других органах.
11. Эмболия инородными телами
возникает при попадании в просвет крупных сосудов пуль, осколков снарядов и других тел. Масса таких тел высокая, поэтому они проходят небольшие отрезки кровеносного пути, например, из верхней полой вены в правое сердце. Чаще такие тела опускаются в сосудах против тока крови (ретроградная эмболия).
Значение.
Значение эмболии неоднозначно и определяется видом эмбола, распространенностью эмболий и их локализацией. Огромное клиническое значение имеют тромбоэмболические осложнения и особенно тромбоэмболия легочной артерии, ведущая к внезапной смерти. Тромбоэмболия артерий большого круга кровообращения является частой причиной инфаркта головного мозга, почек, селезенки, гангрены кишечника, конечностей. Не меньшее значение для клиники имеет бактериальная эмболия как механизм распространения гнойной инфекции и одно из ярких проявлений сепсиса.
Местное малокровие, или ишемия
Малокровие или ишемия (от греч. ischo
— препятствовать, задерживать) — уменьшение или прекращение притока артериальной крови к органу, ткани или части тела.
В зависимости от причин и условий возникновения различают следующие виды малокровия:
— ангиоспастическое;
— обтурационное;
— компрессионное;
— ишемия в результате перераспределения крови.
Ангиоспастическая ишемия возникает вследствие спазма артерий в связи с действием различных раздражителей. Ангиоспазмы наблюдаются при любой травме (бытовой, оперативной, огнестрельной), тем более, если она сопровождается ощущением боли, страха. Анемические состояния могут возникать в отдаленных участках органа или органов и тканей, например, посттравматические кортикальные некрозы почек при ограниченном их повреждении, анурические состояния при операциях на мочевом пузыре, образование острых язв желудка и двенадцатиперстной кишки при травмах центральной нервной системы, ожогах. Ангиоспазмы могут наблюдаться при введении лекарственных препаратов (например, адреналина). Ангиоспастические процессы могут иметь аллергическую основу. Дженсон и Смит (1956) повторными введениями лошадиной сыворотки собаке получили инфаркты кишечника. Инфаркты не развивались при предварительной экстирпации ганглиев вегетативной нервной системы или при внутривенном введении кортизона. У человека инфаркты также могут быть связаны с ангиоспастическим малокровием, а не обусловлены механическим закрытием сосудов, например, неокклюзионная ишемия кишечника при гипертоническом кризе. Ангиоспастическая ишемия появляется и при отрицательных эмоциональных аффектах («ангиоспазм неотреагированных эмоций»).
Обтурационная ишемия возникает в результате закупорки просвета артерий и чаще всего бывает связана или с тромбозом, или с эмболией артерий, а также с разрастанием соединительной ткани в просвете артерии при воспалении ее стенки (облитерирующий эндартериит) или сужением просвета артерии атеросклеротической бляшкой. Нередко обтурационная ишемия сочетается с ангиоспастической.
Компрессионная ишемия наблюдается в результате сдавления артерии при наложении жгута, при перевязке артерий во время операций лигатурой, а также при сдавлении их воспалительным выпотом (экссудатом), опухолью, рубцом или увеличенным органом.
Ишемия в результате перераспределения крови. Например, ишемия головного мозга после быстрого удаления асцитической жидкости из брюшной полости, куда устремляется большая масса крови.
Морфологические изменения в органах и тканях при всех видах ишемии, так или иначе, связаны с гипоксией или аноксией, то есть с кислородным голоданием. В зависимости от причины, вызвавшей малокровие, внезапности ее возникновения, длительности и степени уменьшения притока артериальной крови различают острую и хроническую ишемию.
Острая ишемия — полное, внезапное прекращение притока артериальной крови к органу или ткани. Микроскопически в тканях происходит исчезновение гликогена, снижение активности окислительно-восстановительных ферментов, разрушение митохондрий. Макроскопически такой участок или целый орган бледный, тусклый. При обработке солями тетразолия, которые позволяют гистохимически определить степень активности дегидрогеназ, ишемические участки остаются неокрашенными (активность ферментов либо снижена, либо отсутствует), в то время как прилегающие участки ткани окрашиваются в серый или черный цвет (уровень активности дегидрогеназ высокий). Острую ишемию следует рассматривать как пренекротическое (прединфарктное) состояние.
Хроническая ишемия — длительное, постепенное уменьшение притока артериальной крови приводит к развитию атрофии клеток паренхимы и склерозу стромы в результате повышения коллагенсинтезирующей активности фибробластов. Например, развитие кардиосклероза при хронической ишемической болезни сердца.
Как образуются кровяные сгустки
Образование тромба — сложный процесс. Физиологические сгустки формируются в результате повреждения сосуда. При этом в кровоток выделяются вещества (тромбин и тромбопластин), которые активируют процессы свертывания. Происходит это в результате распада тромбоцитов. Выделяют следующие фазы формирования сгустков:
При активации происходит процесс образования протромбиназы. С помощью нее появляется белок тромбин. Далее следует фаза коагуляции. Под действием белка тромбина фибриноген превращается в фибрин. Последний является основой образующегося тромба. В поврежденной области образуется сетка, в которую поступают эритроциты, лейкоциты и тромбоциты.
Так формируется плотный фибриновый сгусток. Это фаза ретракции. При стабилизации показателей гемодинамики тромб рассасывается. Это нормальный процесс свертывания крови у любого человека. Образование тромбов, которые вызывают закупорку сосудов, ничем не отличается. Впоследствии такие сгустки крови не рассасываются самостоятельно и вызывают тромбоз.
Методы лечения
Лечение тромбоза нижних конечностей илеофеморального типа проводится в условиях стационара. Чаще всего применяется консервативная терапия, а хирургия — в редких случаях.
После постановки такого диагноза терапия может включать:
- Применение медикаментозных препаратов.
- Процедуру тромболизиса. Суть метода заключается в восстановлении кровоснабжения в кровеносном сосуде путем растворения тромба.
- Если врач подозревает высокую угрозу отсоединения тромба (что может привести к опасной для жизни закупорке сосуда), то применяются специальные фильтры. Их назначение — «поймать» отсоединившийся тромб. Но такая терапия не является полностью безопасной и ее целесообразность должна быть определена лечащим врачом после визуального осмотра больного.
При постановке диагноза, подтверждающего заболевание, могут применяться следующие группы лекарственных средств:
- Антикоагулянты. Эта группа призвана осуществлять угнетение системы свертывания крови. Они назначаются как для внутреннего, так и наружного использования.
- Фармакологическая группа медикаментов, разжижающих кровь.
- Противовоспалительные. Процесс воспаления часто сопровождается сильнейшими болевыми ощущениями.
- Если болезнь возникла недавно, то могут применяться способы, позволяющие растворять тромбозные образования.
Назначение радикальной терапии
В некоторых случаях осуществляют терапию радикального характера. Она подразумевает удаление тромбозных фракций. Такие операции назначаются в случаях, если:
- Высокая вероятность появления гангрены венозного типа.
- Поражение начало распространяться на регион нижней полой вены.
Если существует необходимость, то врач-хирург рекомендует проведение ретроградной ликвидации тромбоза. При этом в бедре делается отверстие. Часто такое лечение невозможно по причине огромного давления в правой подвздошной вене. Еще одно противопоказание к такому способу — наличие спаек в просвете вены.
Больным, как правило, не рекомендуется затягивать терапию из-за высокого риска появления осложнений с легочными артериями.
Большую роль имеют и профилактические меры, призванные укрепить стенки сосудов. Задействование средств, направленных на общее оздоровление организма, также способствуют остановке развития опасного процесса.
Клинические проявления и причины закупорки сосудов
Нужно знать не только механизм образования тромба, но и причины закупорки сосудов сгустками крови. Наиболее часто поражаются вены. Чаще всего данная патология выявляется у взрослых лиц, которые ведут неправильный образ жизни и страдают варикозом. Выделяют следующие причины развития венозного тромбоза:
- врожденные аномалии;
- варикозную болезнь;
- хирургические вмешательства;
- сильное обезвоживание организма;
- гормональный сбой;
- механические травмы (ушибы, переломы);
- синдром длительного сдавления;
- ДВС-синдром;
- септические состояния;
- паралич;
- гиподинамию;
- постельный режим.
Реже встречается артериальный тромбоз. Он развивается при инсульте, на фоне атеросклероза, фибрилляции предсердий, при трансплантации органов. Опытные врачи знают не только, что такое тромб, но и симптомы закупорки сосудов. Чаще всего в процесс вовлекаются поверхностные и глубокие вены нижних конечностей. При тромбозе вен ног наблюдаются следующие симптомы:
- отеки;
- тяжесть в ногах;
- судороги;
- распирающая боль;
- онемение;
- покалывание;
- бледность кожи;
- лихорадка (при сочетании с флебитом).
Иногда местом образования тромбов являются вены верхних конечностей и глаз. В последнем случае возможно снижение зрения. Последствиями образования тромбов могут стать эмболия легочной артерии, инсульт, острая ишемия сердца, гангрена конечности, атеросклероз, нарушение функции органов (почек, печени, легких). Наиболее опасна закупорка глубоких вен.
Если тромб отрывается и попадает в просвет легочной артерии, то развивается тромбоэмболия. Симптомы ее включают боль, урежение или исчезновение пульса, нарушение чувствительности, бледность кожи в зоне поражения, цианоз, отек тканей. На фоне этого нарушается функция конечности. В случае тромбоэмболии в области брыжейки появляются симптомы «острого живота».
?Смерть от тромба: симптомы, причины отрыва и особенности лечения
Зная первые признаки наличия тромба в организме, можно предотвратить потенциально смертельную ситуацию.
Тромб, как правило, образуется в венах ног и ведет к тромбозу глубоких вен. Опасность тромба в том, что часто он остается незамеченным
, но может внезапно оторваться и привести к смерти.
Тромб – это сгусток крови, которая из жидкого состояния приобрела густое или полутвердое состояние.
Вообще нужно понимать, что свертывание крови – это необходимый процесс, который предотвращает большую потерю крови в определенных ситуациях, например, когда вы получили травму или порез.
Когда тромб образуется в одной из вен, он не всегда растворяется, что может в дальнейшем привести к опасной и даже смертельной ситуации.
Неподвижный тромб обычно не представляет угрозы, но если он отрывается и по венам попадает в важные органы, такие как сердце или легкие, это может стать причиной смерти.
Вот несколько признаков того, что в вашем организме образовался опасный тромб.
Как предотвратить смертельный исход от тромба?
Тромбоз сопровождается формирование кровяного сгустка в сосудах, перекрывающим отток крови. Патологический процесс развивается в результате нарушения свертываемости крови.
опасность заболевания заключается в высоком риске отрывания тромба и его перемещении по кровеносной системе. Смерть от тромба возникает по причине закупорки артерий жизненно важных органов – мозга, кишечника, сердца, легких и т.д.
На спасение человека выделяется несколько минут. Успеть принять меры за этот непродолжительный период непросто. В статье расскажем:
Профилактические мероприятия
Устранить генетически предопределенный тромбогенез или атерогенез невозможно, поэтому основой профилактики являются следующие рекомендации:
- активная жизненная позиция (надо заниматься спортом и физкультурой);
- обязательный и безусловный отказ от курения;
- контроль сахара в крови с подбором диеты и лечения при первых признаках эндокринной патологии;
- соблюдение принципов рационального и сбалансированного питания;
- борьба с лишней массой тела;
- контроль артериального давления со своевременным началом постоянной терапии гипертонии;
- прием любых лекарств только по назначению врача;
- полноценная терапия инфекционных заболеваний;
- выполнение советов врача при подготовке к любому хирургическому вмешательству;
- ношение компрессионного трикотажа при варикозной болезни ног;
- регулярные профилактические визиты к врачу.
Наличие врожденных изменений в системе свертывания крови на фоне имеющихся факторов риска станет основной причиной закупорки артерий или вен в любом месте организма. Зная, что такое тромбоз и как проявляется заболевание, можно сделать все возможное для предотвращения смертельно опасных ситуаций, связанных с окклюзией коронарных и магистральных артерий.
Тромб, это сгусток крови, образуется в просвете сосуда при нарушении свёртывающейся системы крови в сторону её сгущения.
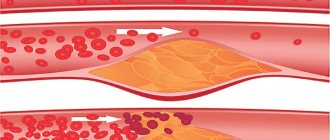
Холестериновая бляшка, результат изменений в жировом обмене веществ, вредным продуктом которого является холестерин, который откладывается под внутренней оболочкой сосуда, образуя обтекаемое валикоподобное образование, продолговатой формы. На ощупь достаточно плотное, желтоватого цвета.
Внутренняя стенка сосуда над бляшкой может разрываться. Атероматозные массы бляшки тогда поступают в кровяное русло и служат источником образования тромбов. Не так страшны тромбы в венах при варикозе, как тромбы образованные из атеросклеротических бляшек.
Именно, эти тромбы могут быть занесены куда угодно в организме.
Тромб- это сгусток крови, который образуется в сосуде. Как правило, он имеет ножку, которой прикреплен к стенке сосуда. Разжижающие препараты, вовремя назначенные при обращении в медучреждение, позволяют ему постепенно растворяться. Тогда кровоток восстанавливается к тому органу, куда шел данный сосуд.
Кстати, когда тромб закупорил сосуд, то начинаются сильные боли. Например, при поражении сосуда конечности, данная конечность очень быстро «опухает», и начинаются очень сильные боли. Больному ни в коем случае нельзя двигаться, напрягаться, только постельный режим.
В противном случае, при нагрузке, тромб может оторваться и пойти по кровеносной системе дальше, а это черевато уже и смертельным исходом.
Холестериновая бляшка- откладывается на сосудах постепенно в результате неправильного обмена веществ, неправильного питания. Усугубляющим является и курение. Процесс это длительный. А заболевание называется атеросклероз.
Но иногда данные бляшки также начинают двигаться по сосуду. Как только размер бляшки окажется меньше сосуда, сосуд окажется закупоренным. И результат будет тот же.
Поражение сосудов головного мозга приводит к инсульту по ишемическому типу, а поражение других органов к тем последствиям, какие функции этот орган выполнял. Причем все это диагностируется не всегда во время.
Иногда путают с пневмонией (если закупорился сосуд легкого) и так далее.
Так что тромб и холестериновая бляшка- это разные понятия, но исход может быть одинаковым. Три года назад случился инсульт по ишемическому типу одного знакомого, так вот врачи так и сказали, что может быть тромб, а может и бляшка.
Атеросклероз сосудов стал настоящей «пандемической» проблемой в странах с низким качеством медицинского обслуживания и пренебрежительным отношением населения к соблюдению правил здорового образа жизни.
При этом хроническом недуге, который может поражать сосуды всего организма (головного мозга, нижних конечностей, сердца и других органов) наблюдается отложение на внутренней сосудистой стенке холестерина и других жиров.
Они формируют своеобразный налет, мешающий нормальному кровотоку.
Образование тромба
Тромб в сосудах формируется в результате повышения свертываемости крови. В медицине эту патологию называют гиперкоагуляцией. Причины её развития заключаются в злоупотреблении алкоголем или курением, длительном приеме определенных медикаментов, наследственных заболеваниях сосудистой системы и т.д.
В возрасте после 40 лет риск развития болезни увеличивается. Это обусловлено естественным замедлением обменных процессов в организме, что сказывается на состоянии сосудов. Замедлить эти процессы можно и в более молодом возрасте.
Источник: https://pb17.ru/veny/otlichiya-tromba-ot-posmertnogo-sgustka.html
Как избавиться от тромба
Опытные врачи знают не только стадии формирования тромбов, но и методы лечения больных. До этого обязательно проводится обследование (допплерография, УЗИ, общие анализы, коагулограмма, ангиография, функциональные пробы). Для лечения больных используются препараты, которые разжижают кровь, растворяют образовавшиеся тромбы и устраняют отек и боль.
Против тромбоза помогут прямые и непрямые антикоагулянты.
К ним относятся Варфарин, Фрагмин, Клексан, Гепарин. Прямые антикоагулянты вводятся внутривенно или подкожно. Доза устанавливается лечащим врачом. Против тромбов эффективны тромболитики (Стрептокиназа). Часто назначаются препараты, которые увеличивают объем циркулирующей крови (Реополиглюкин).
Если на стадии тромбообразования появляется боль, то используются противовоспалительные лекарства из группы НПВС (Кетопрофен, Диклофенак). При поверхностном тромбозе в схему лечения включают различные местные средства (мази, гели, растворы). Хорошо зарекомендовал себя гель Троксевазин. В случае развития тромбофлебита могут понадобиться жаропонижающие препараты.
Если имеются симптомы не только тромбоза, но и варикоза, назначаются медикаменты, которые улучшают состояние стенки вен. При развитии тяжелого тромбофлебита, продвижения тромба и риске его отрыва требуется радикальное лечение (операция).
Методы профилактики
Важно знать не только механизмы тромбообразования, но и меры профилактики. Чтобы предотвратить формирование сгустков крови, нужно придерживаться следующих рекомендаций:
- рационально организовать свой режим дня;
- больше двигаться;
- меньше времени проводить в статической позе (сидя, лежа или стоя);
- пить больше жидкости и носить компрессионный трикотаж после проведения операций;
- следить за массой тела;
- своевременно обращаться к врачу и лечить варикозное расширение вен, а также геморрой;
- придерживаться диеты;
- исключить тяжелый труд;
- заниматься спортом;
- лечить соматические заболевания;
- принимать витамины и минеральные вещества.
Фактором риска развития тромбоза являются гормональные нарушения, поэтому нужно отказаться от гормональных лекарств. Лицам, которые подолгу стоят или сидят на одном месте во время работы, нужно делать разминку. Если имеется возможность, то нужно просто походить. При работе за компьютером дома нужно делать перерывы. Во время них рекомендуется придать ногам горизонтальное или возвышенное положение.
Лицам женского пола следует отказаться от ношения обуви на высоком каблуке. Это плохо влияет на вены. Тромбоз предотвращают ведением здорового образа жизни. Курение и алкоголизм являются факторами риска развития данной патологии. Как предотвратить образование тромбов знают сосудистые хирурги.
С профилактической целью используются флеботоники (Венарус, Детралекс, Флебодиа-600). Их нужно принимать в течение нескольких месяцев. Как избежать тромбоза, должен поведать пациенту врач. Необходимо исключить все возможные факторы риска. Обязательно следует соблюдать питьевой режим (не менее 1,5-2 литров воды в день).
Необходимо исключить возможные травмы (переломы) и соблюдать технику безопасности. Фактором риска развития тромбов является ожирение. В связи с этим профилактика включает нормализацию веса. Полезны и некоторые продукты (мидии, креветки, морская рыба, орехи, зелень, овощи, клюква, зерновые, зеленый чай, черника, лук, чеснок, имбирь). Они укрепляют сосуды и снижают вязкость крови. Таким образом, тромб представляет опасность для любого человека.