Тромбоз представляет собой опасное заболевание, поражающее артериальные и венозные сосуды. Он сопровождается сужением сосудистой полости из-за её закупорки кровяным сгустком. Тромбоз воротной вены опасен нарушение функционирования печени и прилегающих к ней органов. Чаще всего закупорка этого сосуда является не самостоятельным заболеванием, а осложнением патологических процессов, происходящих в организме. Спровоцировать тромбоз могут даже незначительные факторы. В запущенном состоянии он способен привести к внутреннему кровотечению и летальному исходу.
Тромбоз воротной вены печени
Тромбоз воротной вены – это заболевание, характеризующееся перекрыванием сосудистого просвета тромбом, вплоть до полной окклюзии. В 5% случаев болезнь развивается на фоне цирроза, в 30% – в результате гепатоцеллюлярной карциномы.
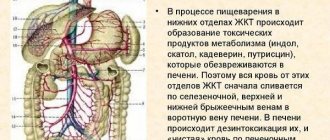
Нарушение кровообращения отмечается не только в брюшной области, но и по всему организму. В результате этого нарушается работа пищеварительного тракта, что сопровождается рядом неприятных симптомов.
По МКБ-10 тромбоз воротной вены имеет код I81, согласно которому носит так же название «тромбоз портальной вены».
Профилактика заболевания
Прогрессирования тромбоза воротной вены можно избежать, если внимательно подойти к профилактическим рекомендациям и с точностью их выполнять. Особенно актуально это для тех пациентов, кто входит в группу риска. Наиболее эффективными методами являются:
- поддерживание нормального уровня физических нагрузок, прогулки;
- правильное питание;
- отказ от вредных привычек, в том числе чрезмерного употребления кофеина;
- выполнение кардио упражнений;
- использование различные методов укрепления сердечно-сосудистой системы.
О том, как протекает острый панкреатит, осложненный тромбозом воротной вены, читайте далее.
Причины развития заболевания
Причины тромбоза воротной вены печени бывают разными. У новорожденных болезнь возникает в результате заражения инфекцией через пуповину. В более взрослом возрасте патологический процесс может развиться после перенесения острого аппендицита.
Причины возникновения заболевания у взрослых следующие:
- бактериальное поражение вены или развитие гнойного пилефлебита;
- наличие кистозных образований на вене;
- цирроз;
- период вынашивания ребенка;
- наследственная расположенность к сосудистым патологиям;
- повышение свертываемости крови;
- сердечная недостаточность в хронической форме;
- злокачественные или доброкачественные опухоли в области пораженной вены и близлежащих органов;
- послеоперационный период.
Диагностика
Лабораторные исследования
- общий анализ крови – снижение гемоглобина, эритроцитов и цветного показателя;
- коагулограмма – повышение протромбинового индекса, снижение времени свертываемости крови.
Остальные лабораторные анализы (печеночные пробы, биохимия крови, липидограмма, общий анализ мочи и пр.) будут отражать только причину возникновения заболевания.
Инструментальные исследования
- УЗИ или КТ (компьютерная томография) брюшной полости, на которых видны симптоматические признаки тромбоза воротной вены (увеличение селезенки, асцит, варикозное расширение вен в области портокавальных анастомозов) и непосредственно тромб. Данные методы исследования позволяют предположить локализацию и размеры тромба в воротной вене, а также вычислить скорость кровотока;
- Ангиография – это метод, который окончательно подтверждает диагноз. В воротную вену вводится контрастирующее вещество и за движением данного вещества по сосуду наблюдают с помощью рентгеновской установки, данные из которой выводятся на монитор. Метод позволяет узнать точное расположение тромба, его величину, скорость кровотока по портальной вене, по портокавальным анастомозам и по печеночным венам.
Основные симптомы
Чтобы провести своевременную диагностику, следует ознакомиться с клинической картиной тромбоза воротной вены. Симптомы на каждом этапе заболевания различаются. Они зависят от сопутствующих заболеваний и локализации тромба.
К наиболее распространенным признакам нарушения кровотока относят:
- присутствие свободной жидкости в брюшной полости;
- наличие крови в стуле;
- ярко выраженный болевой синдром в области брюшины;
- метеоризм;
- кровотечение из пищевода в желудок;
- полное отсутствие стула;
- рвота темного цвета.
При наличии тромбоза пациент может заметить исчезновение физиологического голода. При этом пропадают позывы в туалет, наблюдается запор.
Самым значимым симптомом является обширное кровоизлияние в пищеводе из-за расширенных вен.
Если заболевание протекает в острой форме, то стул становится жидким. Болевые ощущения сосредотачиваются в эпигастральной области и периодически отдают в правое подреберье.
Симптомы
На фоне симптоматики основной болезни появляются признаки поражения воротной вены:
- рвота, причем рвотные массы имеют темную окраску и по виду напоминают кофейную гущу;
- усиливающиеся боли в животе — сначала с правой стороны, затем и в левом подреберье;
- парез кишечника;
- понос;
- появление в брюшине свободной жидкости;
- увеличение селезенки;
- кровотечение из расширенных вен пищевода и желудка;
- анальные кровотечения;
- абсцесс печени;
- падение артериального давления;
- на коже живота проступают и становятся отчетливо видны вены;
- энцефалопатия печени;
- дегтеобразные испражнения;
- перитонит.
Патология развивается внезапно, без предшествующих признаков. Характерны озноб, лихорадка, повышение температуры.
При хроническом тромбозе симптомы часто отсутствуют или выражены незначительно:
- постоянная боль ноющего характера;
- субфебрильная температура тела в течение длительного времени;
- озноб;
- общая слабость.
Классификация и формы
Симптоматика и проявления недуга во многом зависят от его разновидности. По степени тяжести патологического процесса выделяют тяжелую, среднюю и легкую форму тромбофлебита.
Они отличаются следующими признаками:
- При легком течении болезни тромб перекрывает полость вены лишь наполовину. Он располагается в области перехода воротной вены в селезеночную.
- Средняя форма заболевания отличается затрагиванием тромба области брыжеечного сосуда.
- При тяжелом протекании тромбоз поражается все вены, расположенные в брюшной полости. Кровоток значительным образом замедляется, что отражается на функционировании органов пищеварения.
Также выделяют хроническую и острую формы болезни. В первом случае течение заболевания длительное, сопровождающееся другими патологическими процессами. При остром тромбозе наблюдается стремительное нарастание интенсивности симптоматики. В этом случае существует риск летального исхода.
После успешного устранения тромба пациенту необходимо проходить регулярные профилактические осмотры у флеболога.
Особенности патологии
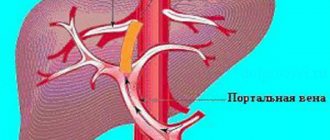
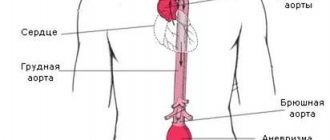
С помощью воротной (портальной) вены кровь поступает к печени от других органов брюшной полости. Она представляет собой кровеносный сосуд длиной всего 5–7 см и диаметром до 2 см. Портальная вена имеет множество разветвленных сосудов в печени и отвечает за детоксикацию крови, а также за работу пищеварительной системы в целом. Ни одна из патологий этого сосуда не проходит бесследно и вызывает серьезные последствия. Тромбоз проявляется в наличии свертков крови, которые препятствуют ее движению в направлении к печени, при этом нарастает давление в сосудах, расширяется их полость. Закупорка сосуда может образоваться в любом месте печени по всей протяженности воротной вены. Тромбы бывают различных видов:
- Трункулярный. Образуется в венозном стволе.
- Корешковый. Изначально возникает в сосудах желудка или селезенки, а со временем распространяется на портальную вену.
- Терминальный. Развитие его происходит внутри печени.
Выделяют четыре стадии развития тромбоза:
Тромбоз печени
- Первая. Перекрыто не более половины венозной полости, симптомы практически отсутствуют.
- Вторая. Появляются первые признаки заболевания, тромбировано 60% просвета, кровоток немного нарушен.
- Третья. Поражены многие вены брюшной полости, кровоток значительно замедлен.
- Четвертая. Отрыв или разрушение тромба.
В венах не такая сильная скорость кровотока, как в артериях, поэтому тромбы отрываются в этом случае не так часто. Однако если это произойдет, то сгусток может разбиться на несколько частей и спровоцировать одновременную закупорку нескольких сосудов. Если не лечить заболевание, оно может спровоцировать ряд серьезных осложнений. Среди них: абсцесс печени, кровотечение, кома печени, варикоз вен пищевода, перитонит, инфаркт кишечника. Все эти патологии способны привести к летальному исходу, если срочно не начать хирургическую операцию или медикаментозную терапию.
Рекомендуем почитать:
Увеличение печени
Диагностические мероприятия
Тромб в воротной вене печени диагностируют стандартными методами. Первостепенно проводится осмотр и опрос пациента.
После сбора анамнеза назначается прохождение следующих процедур:
- Доплерография, являющаяся дополнением к ультразвуковому исследованию, помогает выявить нарушение кровотока в брюшной полости.
- Печеночные тесты необходимы для оценки состояния печени и диагностирования первичных заболеваний органа.
- Сдача крови на свертываемость дает представление о вероятности формирования тромба.
- Контрастная флебография помогает выявить точное местонахождение сформировавшегося сгустка крови.
Прогноз
Самым неблагоприятным прогнозом обладают самые тяжелые стадии закупоривания воротной вены, поэтому медлить с лечением нельзя ни в коем случае. Исходом таких событий практически всегда становится смертельный исход.
Еще больше полезной информации по вопросу тромбозов содержит следующее видео:
Тромбоз портальной вены представляет собой состояние, которое сопровождается образованием кровяных сгустков в системе воротной вены, способных спровоцировать закупорку просвета данного сосуда. Как известно, портальная вена относится к числу самых важных сосудистых структур, обеспечивающих нормальных отток крови от органов пищеварительного тракта. Именно поэтому ее тромбоз является серьезным патологическим процессом, способным вызвать острое нарушение функционирования органных элементов брюшной полости. Заболевание диагностируется преимущественно у пациентов преклонного возраста, у которых имеется склонность к повышенной свертываемости крови и внутрисосудистому образованию тромбов.
Патологический процесс и первые его проявления требуют немедленного реагирования со стороны человека и обращение за медицинской помощью. В противном случае прогрессирование этого состояния может осложниться полной закупоркой портальной вены и летальным исходом.
Лечение тромбоза воротной вены
Крайне не рекомендуется игнорировать симптомы тромбоза воротной вены. Лечение подбирается в индивидуальном порядке, с учетом тяжести протекания болезни. Применение медикаментозной терапии целесообразно при хронической форме тромбоза.
При развитии кровотечения пациента помещают в стационар. В брюшную полость вводят зонд, позволяющий остановить кровотечение. Также принимаются лекарственные препараты для остановки крови.
Цели консервативной терапии заключаются в следующем:
- снижение признаков портальной гипертензии;
- предотвращение излишней свертываемости крови;
- разжижение крови.
Лечение
При своевременной диагностике острого состояния возможно проведение консервативного лечения. Оно заключается в применении средств, направленных на снятие спазма кровеносных сосудов и расширение их просвета. Используют препараты, разжижающие кровь и предотвращающие образование тромбов. Чтобы снять боль, показано введение анальгетиков.
Метод транслюмбальной аортографии, который используется в специализированных сосудистых центрах, дает возможность установить не только локализацию сгустка, но и его давность. Свежий тромб можно растворить с помощью литический смеси, которая вводится через катетер.
Хирургическое лечение заключается в тромбэктомии. В тяжелых случаях делают резекцию части аорты с дальнейшей пластикой сосуда. При инфаркте селезенки или почки показано их удаление.
Медикаментозный способ
Медикаментозная терапия при тромбировании сосудов требует комплексного подхода. Дозировка препаратов подбирается лечащим врачом в индивидуальном порядке. Средняя продолжительность приема медикаментов составляет 1 месяц. После окончания лечебного курса анализы сдаются повторно.
Используются следующие группы лекарственных средств:
- антикоагулянты непрямого действия (Неодикумарин и Синкумар);
- тромболитические лекарственные средства (Стрептокиназа и Фибринолизин);
- противомикробные препараты (Тиенам, Меронем);
- антикоагулянты прямого действия (Фраксипарин, Гепарин).
Внутривенно вводят физиологический раствор или Реополиглюкин в дозировке 400 или 200 мл. Антикоагулянты прямого действия применяются в срочном порядке в первый час после появления симптомов заболевания.
Их вводят внутривенно в концентрации 40 000 ЕД на протяжении 4-х часов. Тромболитические препараты вводят с помощью капельницы в дозировке 20 000 ЕД.
Операция
В зависимости от характера протекания болезни, подбирается методика терапии. Лечение хирургическим путем осуществляется при недостаточной эффективности медикаментов в первые 3 дня нахождения в стационаре.
Применяются следующие разновидности вмешательства:
- Склерозирующая инъекционная терапия. Процедура подразумевает введение в вену склеивающего раствора, позволяющего сузить расширенные участки. Операцию проводят совместно с эзофагоскопией.
- Спленоренальный анастомоз. Такой тип вмешательства практикуется в случае сохранения проходимости селезеночной вены.
- Наложение мезентерико-кавального анастомоза. Осуществляется при необходимости устранения портальной гипертензии.
- Протезирование проводят, если селезеночная вена закупорена. Протез располагают в области между верхней брыжеечной и нижней полой венами.
При длительном кровотечении прибегают к операции по методу Таннера. Область желудка пересекают в кардиальном отделе. После этого его стенки сшиваются между собой. Если развивается пилефлебит, его осложнения предотвращают путем установки дренажа.
Разновидность операции зависит от характера патологии и решения врача.
Клиническая картина
При нахождении тромба непосредственно в вене наблюдают выпячивание сосудов в области живота и груди. Также возникает отечность конечностей, боль в нижней части тела. Подобная клиническая картина развивается очень редко, поскольку тромб в сосуды брюшной полости обычно проникает из других отделов кровеносной системы.
Классификация сегментов НПВ, которые подвержены острому тромбозу:
- инфраренальный;
- печеночный;
- ренальный;
- супраренальный.
Для флотирующего тромба нижней полой вены характерно слабовыраженное проявление симптомов. В данном случае сгусток крови локализуется около стенки сосуда.
Симптомы тромба в инфернальном сегменте НПВ – интенсивные боли в пояснице, цианоз кожного покрова, отечность конечностей. В нижней части живота четко видны вены.
При тромбозе сосудов в ренальном и супраренальном сегменте возникают симптомы, которые характерны для опухоли почки. Нарушения кровотока не наблюдается. Признаки:
- выраженная боль в поясничной области;
- гематурия;
- снижение объема мочи или полное ее исчезновение;
- развитие интоксикации;
- тошнота и рвота.
При восстановлении кровотока симптомы исчезают полностью или существенно уменьшают свое проявление.
Из-за тромба в печеночном сегменте в органе накапливается большой объем крови, что приводит к растяжению ее фиброзной оболочки. Это провоцирует появление следующих симптомов:
- боли распирающего характера в правом боку, которые отдают в лопатку;
- асцит;
- развитие желтухи;
- увеличение размера селезенки;
- цианоз передней брюшной стенки.
При пальпации ощущается гладкость печени, изменение ее контура. Дополнительно врачи наблюдают расширение вен в верхней части живота.
Основной симптом мезентериального тромбоза – интенсивная боль в правой части живота. Развивается тошнота, переходящая в рвоту, жидкий стул. При некрозе кишечника из-за нарушения кровообращения происходит существенное повышение температуры тела. Дополнительно наблюдают полное отсутствие перистальтики, задержку каловых масс.
Осложнения и прогноз
Тромбоэмболия при циррозе печени и других заболеваниях внутренних органов приводит к различным осложнениям. Если не начать лечение вовремя увеличивается риск наступления комы, развития гнойного перитонита, инфаркта кишечника, гепаторенального синдрома и обширного кровотечения.
Прогноз в этих случаях неблагоприятный. Если брыжеечная вена полностью перекрывается, увеличивается вероятность смертельного исхода.
Своевременная терапия позволяет предотвратить перемещение сгустка по портальной вене. Соблюдая все рекомендации врачей, пациент полностью встает на ноги через 3-5 недель. Мелкие тромбы хорошо поддаются медикаментозной терапии. Чем раньше начато лечение, тем более благоприятным будет исход.
Кардио гимнастика, йога и лечебная физкультура оказывают положительное воздействие на функционирование сосудистой системы.
Осложнения
При условии отсутствия лечебных мер развивается гнойный перитонит, либо другая инфекция, которая влечет приступы интоксикации. При сложной картине течения болезни происходит нарушение температурного режима, патологически изменяется печень, что можно ощутить даже при пальпации — она становится бугристой, плотной, увеличивается, а нажатия болезненны.
Длительное откладывание лечения чревато массивным кровотечением, инфарктом кишечника, развитием разного рода абсцессов или возникновением гнойного перитонита. Все эти патологии во много раз ухудшают прогноз течения болезни.
О том, какой прогноз при тромбозе воротной вены, читайте далее.