Инфаркт мозга, или ишемический инсульт – грозное заболевание, которое проявляется в остром нарушении мозгового кровообращения и является следствием прочих патологий.
Среди всех пациентов, которые подлежат госпитализации с признаками расстройств кровотока головного мозга, у подавляющего большинства диагностируют именно это заболевание. При этом в группу риска попадают люди преклонного возраста.
Учитывая трагичность возможных последствий при несвоевременном обращении за медицинской помощью при первых признаках заболевания (летальный исход, резкое ограничение физических возможностей), не стоит занимать выжидательную позицию и упускать драгоценные минуты.
Что может спровоцировать
Каковы причины повторного инсульта?
Справочно. Второй инсульт, в основном, случается в силу халатного отношения людей к своему здоровью. По статистике, половина пациентов после первого эпизода считает, что раз восстановление произошло быстро, дальнейшее лечение не требуется.
Люди перестают:
- посещать врача для своевременной оценки состояния, коррекции приема медикаментов;
- проходить обследования, чтобы вовремя диагностировать потенциальную опасность, правильно разработать комплекс профилактических мероприятий для предотвращения рецидива;
- ежедневно измерять А/Д, перепады которого — одна из основных причин развития повторного инсульта;
- пить лекарства, препятствующие повышению холестерина и образованию тромбов;
- соблюдать диету;
- придерживаться режима;
- посещать психолога, который научит методам управления стрессовыми ситуациями.
Справочно. Успешно восстановившись за 2-3 недели в первый раз, люди думают, что все позади, возвращаются к привычному ритму жизни, не подозревая о последствиях. Не думая, что прошли по краю.
Факторы риска
Если первая атака уже преодолена, то следует точно понимать — что может спровоцировать повторный инсульт. Не стоит уповать на авось. Не предпринимая никаких действий мы лишь сознательно увеличиваем риски повторения, но со значительно худшим результатом.
Вероятность повторного инсульта возрастает при:
- Возрасте старше 45 лет (вероятность повтора возрастает в 15 раз).
- Отсутствие адекватной терапии сопутствующих заболеваний – артериальной гипертонии, атеросклероза (закупорка просвета сосудов холестериновыми бляшками), фибрилляции предсердий (риск развития тромбоэмболии), аневризм (риск возникновения геморрагического вида).
- Эндокринных патологиях, особенно, сахарном диабете.
- Затяжных инфекциях, снижающих иммунитет.
- Вредных привычках – курение, алкоголь, ведущие к повышению артериального давления, свертываемости крови. Риск развития геморрагического инсульта у хронических алкоголиков равен 30-50 %.
- Регулярных нервно — физических перегрузках.
- Тучности.
- Длительной изнуряющей работе на дачных участках под солнцем, в одном положении.
- Недосыпании, неразборчивости в еде.
- У женщин – злоупотреблении гормональными контрацептивами.
- Микроинсультах (точечные кровоизлияния), преходящих ишемических атаках (кратко-временное обратимое нарушение мозгового кровообращения). Больные их вовремя не замечают и не лечат.
Внимание. Да. С некоторой вероятностью вторую попытку можно перенести. Но вот после 3 инсульта вряд ли удастся выкарабкаться.
Причины возникновения
Не все причины ишемического инсульта поддаются классификации. Множество клинических примеров неясных кардиоваскулярных патологий, особенно у людей до пятидесяти лет. По разным данным до 40% всех инсультов в молодом возрасте не имеют установленную причину. Тем не менее предложено несколько классификаций причин, одна из них предполагает условное деление причин на два основных компонента. Некорректируемые причины ишемического инсульта:
- возраст;
- пол;
- наследственная предрасположенность;
- стресс-факторы;
Некорректируемые причины даны при рождении, либо обусловлены случайными факторами.
Годовой риск развития ишемического инсульта инсульта в возрасте:
- 20 лет составляет 1/3000 человек.
- 84 года и выше – 1/45 человек.
Значительное повышение вероятности инсульта регистрируют происходит после 45 лет.
У женщин до 30 и после 80 лет риск развития ишемического инсульта достоверно выше, чем у мужчин того же возраста, а с 30 до 80 лет у мужчин больше причин развития инсультов. Это утверждение относится к разным возрастным, гендерным группам, не имеющим в анамнезе хронических заболеваний, доказано влияющих на мозговой кровоток. Рядом исследователей доказана высокая семейная предрасположенность к инфарктам мозга.
Корректируемые причины в порядке убывания значимости:
- атеросклероз;
- артериальная гипертензия;
- гиподинамия;
- остеохондроз шейного участка скелета;
- ожирение;
- сахарный диабет;
- злоупотребление алкоголем;
- курение;
- применение оральных контрацептивов.
Корректируемые причины – результат хронических заболеваний, либо вредных привычек.
Ведущие факторы – атеросклероз и артериальная гипертензия, обусловлены нарушением липидного углеводного обмена. Риск развития атеросклеротических бляшек начинается с двадцати лет.
Поддержание нормального уровня артериального давления в пределах (120/80), примерно на 40%, снижает риск развития ишемического инсульта после сорока лет.
Применение оральных контрацептивов молодыми женщинами значительно увеличивает риск инсульта, а именно: риск инсульта – 13/100000 в случае приема контрацептивов, против 3/100000 у женщин, не принимающих эти средства. Одна из возможных причин этого феномена – гиперкоагуляция клеток крови под действием препаратов.
Патогенез
В развитии вторичного ишемического инсульта основную роль играют сосудистые поражения в зоне:
- внечерепной – атеросклероз магистральных артерий (чаще сонной) до их вхождения в полость черепа (40 % случаев);
- головного мозга – внутримозговые мелкие артерии (35 %);
- сердечной – образование воздушного или жирового эмбола в левом желудочке и после-дующая закупорка средней церебральной артерии (15 – 20%).
Сосудистые поражения, приводящие к остановке кровотока, представлены:
- закупоркой просвета сосуда эмболом;
- утолщением стенки посредством отложения на ней холестериновых бляшек.
В первые минуты и часы происходит стремительная некротизация нейронов, обусловленная патологической цепочкой: –> закупорка артерии –> прекращение кровотока –> гипоксия и окисление мозговых тканей –> нарушение метаболизма жиров и углеводов –> ингибирование выработки нейромедиаторов и уменьшение их количества в синаптической щели –> образование инфарктных очагов.
Очаги формируются в течение 5-8 мин. В первые полтора часа зона гипоксии охватывает 50 %, в следующие 6 ч – 80 %. За 3 — 5 дней развивается вторичный отек мозга, пока нейроны пораженной зоны некротизируются, и процесс частично останавливается. После этого срока на первый план выходит неврологическая симптоматика.
Тяжесть повторного инсульта, по сравнению с первичным, определяется:
- площадью имевшейся ранее зоной поражения;
- возможным переходом ишемического вида в геморрагический;
- поздним началом или отсутствием положительной динамики.
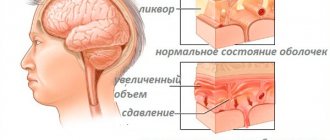
Что может спровоцировать повторный геморрагический инсульт? Разрыв мозговых артерий и кровоизлияние в мозг, влекущие компрессию ствола, нарушение оттока ликвора и венозной крови.
Справочно. Образуются ишемические очаги, нейроны некротизируются. Со временем на месте кровоизлияния формируется киста.
Каковы факторы риска развития инсульта?
Каждый может пострадать от инсульта независимо от возраста, пола или расы. Вероятность заболеть, однако, возрастает, когда у человека есть определенные факторы риска. Хорошей новостью является то, что почти 80 процентов инсультов можно предотвратить.
Существует 2 типа факторов риска инфаркта головного мозга — контролируемые и неконтролируемые. Контролируемые факторы риска обычно делятся на 2 категории — факторы риска, связанные с жизненными ситуациями и заболеваниями, которые могут быть изменены, а ситуации, связанные с болезнью, могут быть излечены.
Управляемые факторы риска:
- артериальная гипертензия,
- фибрилляция предсердий,
- высокий уровень холестерина в крови,
- сахарный диабет,
- атеросклероз,
- курение,
- употребление алкоголя,
- снижение физической активности,
- ожирение.
Неконтролируемые факторы риска включают:
- пожилых людей (старше 55 лет),
- мужской пол,
- историю инсульта или транзиторной ишемической атаки в семье и другие.
Артериальная гипертензия
Высокое кровяное давление в соответствии с ВОЗ (Всемирная организация здравоохранения) определяется как устойчивое повышение артериального давления более 140 мм рт.ст. для систолического и более 90 мм рт.ст. для диастолического.
Увеличенное кровяное давление заставляет сердце перекачивать кровь в разные части тела с большим усилием. Это может привести к слабости кровеносных сосудов и повреждению жизненно важных органов, таких как мозг. Если артериальная гипертензия не лечится своевременно, это может быть предрасполагающим фактором для развития инсульта. ИБС у пожилых людей сопровождается более выраженной симптоматикой. Отличается она трудностью лечения из-за сопутствующих хронических болезней. То же самое можно сказать про ишемический колит у пожилых.
У пациентов с увеличенным кровяным давлением риск развития инсульта в 1,5 раза выше, чем у пациентов с оптимальным давлением. Повреждение сосудистой стенки при гипертонии объясняется излишним чрезмерным стрессом на стенках кровеносных сосудов, что приводит к утолщению и повреждению. Контроль артериального давления и поддержание его в оптимальных пределах является профилактическим механизмом снижения заболеваемости церебральным инфарктом. Лечение артериальной гипертонии можно проводить с помощью:
- диеты,
- физической активности,
- медикаментов,
- комбинирования всех трех методов.
Типы артериальной гипертензии:
- вторичная гипертензия,
- идиопатическая (первичная) гипертония.
Фибрилляция предсердий
Около 15% всех пациентов с инсультом имеют фибрилляцию предсердий . Пациенты с диагнозом фибрилляции предсердий уже сделали первый шаг к инсульту. К сожалению, многие люди имеют фибрилляцию предсердий, не имея представления об этом. Три из четырех случаев инсульта, связанных с фибрилляцией предсердий, могут быть предотвращены, если диагноз установлен.
Фибрилляция предсердий — это тип аритмии. Это отражается в очень быстрой (350-450 раз в минуту) сердечной предсердной фибрилляции. Фибрилляция предсердий увеличивает риск развития инсульта головного мозга, поскольку создает условия для застоя крови в атриуме (предсердии). Это, в свою очередь, является предпосылкой для тромбоза, и образованный тромб может легко пройти через кровоток через кровеносные сосуды и вызвать ишемический инсульт головного мозга. Лечение ИБС у пожилых должно быть мягким и проводиться с учетом переносимости медикаментов.
Высокий уровень холестерина в крови (дислипидемия)
Холестерин — это липид (жир), который циркулирует в кровотоке и встречается во всех клетках организма. Наше тело нуждается в холестерине для создания клеточных мембран, некоторых гормонов и витаминов. Холестерин также содержится в некоторых продуктах питания, таких как яйца, мясо и многое другое. Поскольку холестерин не может деградировать сам по себе в кровотоке, он переносится из клеток в клетки специальных частиц, называемых липопротеинами.
Липопротеины представлен несколькими типами, оба из которых имеют важное диагностическое значение — липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП). ЛПНП также называют «вредным» холестерином. Это может вызвать образование бляшек в кровеносных сосудах, что может привести к их сужению.
Бляшки также могут увеличить риск переходных ишемических атак. Второй основной тип холестерина, холестерина высокой плотности (ЛПВП) часто называют «хорошим» холестерином. Высокие уровни ЛПВП могут снизить риск развития инсульта.
Сахарный диабет
Пациенты, страдающие сахарным диабетом, имеют более высокий риск развития инсульта по сравнению с людьми, не страдающими этим заболеванием. Сахарный диабет — это заболевание, характеризующееся высоким уровнем глюкозы в крови из-за неспособности последнего поглощаться клетками и использоваться в качестве источника энергии.
Существует два основных типа диабета — тип 1 (инсулинзависимый) и тип 2 (неинсулинозависимый). Диабет типа 1 обычно начинается в детстве и характеризуется неспособностью организма продуцировать достаточное количество инсулина. Инсулин — это гормон, который организм использует для превращения глюкозы в источник энергии для клеток.
Сахарный диабет 2 типа является более распространенным явлением. При этом типе диабета организм все еще может производить инсулин, но ткани развивают резистентность к инсулину, а уровень сахара в крови повышается выше нормы. Обычно болезнь проявляется в зрелом возрасте, но ее диагностика может будет затруднена, потому что симптомы заболевания (частое мочеиспускание, жажда, чрезмерный голод, потеря веса, усталость, раздражительность) безобидны и пациенты долгое время не обращаются за медицинской помощью.
Атеросклероз
Атеросклероз подвергает пациентов повышенному риску церебрального инфаркта или переходных нарушений мозгового кровотока. Атеросклероз — это заболевание, которое обычно возникает без очевидных симптомов. Проведение профилактических осмотров и исследований может помочь в раннем выявлении заболевания и профилактике церебрального инфаркта.
Курение
Курение увеличивает риск в два раза риск развития инсульта по сравнению с некурящими. Это приводит к уменьшению количества кислорода в крови, что требует увеличения сердечной нагрузки для обеспечения адекватного снабжения кислородом тканей. Кроме того, курение помогает нарастить отложения на стенке кровеносных сосудов, что снижает мозговой кровоток и может вызвать ишемическая болезнь у граждан пожилого возраста.
Прием алкоголя
Пока неясно, какова взаимосвязь между потреблением алкоголя и повышенным риском развития инсульта. В некоторых исследованиях чрезмерное потребление алкоголя не показало связи с заболеванием инсульта. Например, потребление более 2-х стаканов в день увеличивает риск развития инсульта на 50%.
В то же время другие исследования показали, что употребление алкоголя в небольших количествах может снизить риск развития инсульта. Хотя умеренное потребление алкоголя определяется как прием 1-2 стаканов алкогольных напитков в день, многие медицинские специалисты считают, что это увеличивает риск развития инсульта и приводит к другим медицинским проблемам, таким как заболевания печени, болезни сердца и, возможно, повреждения головного мозга.
Ожирение
Ожирение приводит к перегрузке всего кровотока. Оно также приводит к высоким уровням холестерина, высокого кровяного давления и сахарного диабета — все это увеличивает риск развития инсульта.
Повышенная физическая активность может помочь снизить риск развития инсульта. Недавние исследования показывают, что люди, которые занимаются упражнениями пять или более раз в неделю, имеют более низкий риск развития инсульта. Соблюдение низкокалорийной диеты, с минимальным содержанием насыщенных транс — жиров и холестерина помогает контролировать ожирение и дислипидемию, что, в свою очередь, снижает риск инсульта. Диета, богатая солью приводит к более высоким значениям кровяного давления.
Здоровая диета должна включать по крайней мере 5 порций фруктов и овощей в день. Потребление такого количества овощей и фруктов приводит к 30% -ному снижению риска развития инсульта. Особенно полезны среди фруктов и овощей цитрусовые, а также брокколи. С возрастом способность организма поглощать витамин B12 уменьшается. Это может вызвать различные проблемы со здоровьем, включая повышенный риск сердечных заболеваний и инсульта.
Фиброзно-мышечная дисплазия
Такая дисплазия — заболевание, характеризующееся нерегулярным формированием некоторых артерий в организме. Увеличивается волокнистая ткань в стенке артерий, что приводит к их сужению. В результате кровоток через артерии уменьшается, и может произойти инсульт. В большинстве случаев (75% пациентов) дисплазия влияет на артерии, которые имеются в почках (артерии почек). В некоторых случаях это может повлиять на сонные артерии, вовлеченные в кровоснабжение мозга, или артерии конечностей, живота и других областей.
Виды
Справочно. Повторный инсульт бывает двух видов: ишемический (4/5) и геморрагический (1/5), протекающий гораздо тяжелее, в 80% случаев заканчивающийся летально.
Нередко первичный инсульт бывает ишемическим, а второй раз – геморрагическим. Или наоборот. Задеты одни и те же зоны поражения и мозговые структуры, но патогенез различный.
Повторный ишемический инсульт делится на локальный и обширный.
Локальный чаще начинается внезапно, поражение одностороннее. Степень тяжести обусловлена местоположением и площадью области некротизации, осложнениями после пер-вой атаки. Неврологические отклонения средней тяжести.
При обширном инсульте симптоматика нарастает постепенно. Сознание отключено, глубокие неврологические расстройства. В основном, этот вид заканчивается летально.
Признаки повторного геморрагического инсульта зависят от области поражения.
Корковый — самый тяжелый вид. Сознание грубо нарушено. Наблюдаются грубые расстройства речи, параличи, анестезия.
Прогноз для жизни у пожилых людей
Около 20% людей, у которых случился ишемический инсульт, погибают в первые часы или позже в больнице. Еще 40-50% остаются инвалидами, более или менее способными обслуживать сами себя. Чем старше больной, тем выше вероятность неблагоприятного исхода. 10% людей, у которых случился инфаркт мозга, восстанавливаются полностью. Еще 25% имеют видимые признаки того, что они перенесли тяжелое заболевание, но могут вести нормальную жизнь.
Чем быстрее пациент будет доставлен в медицинское учреждение, тем более благоприятный прогноз для него. Поэтому при малейших подозрениях на инсульт сразу вызывайте скорую помощью. Не тяните время! Не бойтесь зря побеспокоить врачей, оплатить ложный вызов неотложной помощи. Риск тяжелых последствий ишемического или геморрагического инсульта настолько высокий, что перевешивает все указанные опасности.
Прогноз после ишемического инсульта зависит от желания и возможностей больного заниматься лечебной физкультурой, а также работать над восстановлением речи. Многим людям удается полностью восстановиться, как будто у них и не было никакого инсульта. Для этого нужно старательно выполнять реабилитационные упражнения. Для пациентов, которые надеются на шарлатанские средства, прогноз скорее неблагоприятный.
Выше приведены данные англоязычных источников. В русскоязычных странах прогноз для больных менее благоприятен, потому что скорая помощь ездит медленно, отделения интенсивной терапии плохо оснащены, их сотрудники редко проходят тренинги по лечению инсульта. В западных странах выделяют много денег на долгосрочную реабилитацию больных. В русскоязычных странах пострадавший человек и его семья получают мало помощи от государства и окружающих людей.
Пока больной, у которого случилась церебральная сосудистая катастрофа, находится в стационаре, врачи в первые несколько дней опасаются давать прогнозы. Лишь позже становится ясно, как развивается ситуация. Люди, у которых парализовало одну сторону тела, могут надеяться, что лечебная физкультура поможет им частично восстановить утраченные функции. Этой цели достигают 50% больных — те, которые старательно упражняются. Восстановить работу парализованной руки, как правило, труднее, чем ноги. Ограничения физических возможностей, которые не исчезли через 12 месяцев после инсульта, вероятно, останутся уже навсегда.
Продромальный период
За несколько недель до повторного инсульта, возникают следующие предвестники:
- головные боли – возникают при переутомлении, у метеочувствительных людей при перемене погоды;
- односторонняя кратковременная слепота;
- шум в ушах – временный или непрерывный;
- головокружение – при движении усиливается;
- нарушение координации;
- лицевая гиперемия;
- конвульсии на стороне перенесенного инсульта;
- быстрая утомляемость;
- амнезия на недавние события;
- снижение концентрации внимания;
- кратковременные нарушения речи;
- проблемы со сном – бессонница, поверхностный сон, дневная сонливость.
Людям с опытом первой атаки, легче распознать симптомы надвигающегося второго инсульта. Если замечены, как минимум, два признака, необходимо немедленно принимать меры!
Как узнать об инсульте?
Последствия инсульта у женщин могут быть самыми серьезными. Важно правильно определить это состояние, так как симптомы могут проявлять себя частично, в разных комбинациях. Нужно попросить человека пройти простой тест:
- Попросить улыбнуться. Лицо при патологическом состоянии будет перекошено, а улыбка асимметрична.
- Если человек сидит или стоит, попросите его поднять руки на 90 градусов, если лежит — на 45°. При инсульте одна рука у него будет опускаться.
- Попросите сказать простую фразу. При инсульте речь человека неразборчива.
Стадии
Развитие повторного инсульта проходит следующие стадии, представленные в таблице:
| Название стадии | Срок |
| 1. Острейшая | Первые 24 ч |
| 2. Острая | 24 ч – 3 недели |
| 3. Подострая | 3 недели – 3 мес |
| 4. Ранняя восстановительная | 3 – 6 мес |
| 5. Поздняя восстановительная | 6 мес – год |
| 6. Стадия отдаленных последствий | После года с момента рецидива |
Клиника по стадиям
Справочно. В первые сутки ишемического инфаркта мозга человек внезапно ощущает головокружение, тошноту, часто переходящую в рвоту. Больной оглушен или, наоборот, возбужден. Он временно дереализован, не понимает, где он.
Одна сторона частично (гемипарез) или полностью (паралич) парализована. Движения ограничены или полностью невозможны. Может повыситься температура. Наблюдается асимметрия лица (опущение угла рта, невозможность закрыть глаз на стороне, противоположной очагу поражения). Ощущается онемение конечностей пораженной стороны и лица. Возможны судороги.
Если поражена левая сторона, нарушена речь. Больной плохо слышит, зрение ухудшается до слепоты.
Если инсульт геморрагического характера, начальная симптоматика следующая:
- резкая внезапная цефалгия;
- потеря сознания, которая часто заканчивается комой;
- гиперемия кожных покровов;
- обильное потоотделение;
- резкое повышение А/Д до высоких цифр;
- тахикардия;
- анизокория (зрачки разной величины), нистагм (подергивания глазных яблок);
- асимметрия лица;
- нарушение координации;
- гипотония мышц на одной стороне;
- недержание мочи;
- припадки по типу эпилептических.
Почти во всех случаях глотание затруднено. Если задеты центры дыхания и кровообращения, наступает смерть.
Справочно. В острой стадии происходит локализация ишемического очага и нарастание неврологической симптоматики. При геморрагическом варианте возможны различные виды нарушения сознания (от оглушения до коматозного).
Степени постинсультной комы по Глазго представлены в таблице:
| Степень тяжести | Симптомы | Прогноз |
| Первая | Больной сонлив, реакции заторможенные, на боль остро не реагирует. Контакту доступен с трудом. Глотательный рефлекс сохранен. Пациент может самостоятельно переворачиваться в положении лежа, выполнять простые движения. Зрачки на свет реагируют. | Благоприятный, осложнения минимальные. |
| Вторая | В контакт не вступает, состояние сопора. Наблюдаются редкие хаотичные сокращения мускулатуры. Непроизвольные физиологические отправления. Глотательные рефлексы сохранены, Зрачки сильно сужены, почти не реагируют на свет. Дыхание патологическое, шумное, характерное для гипоксии мозга. | Выживание маловероятно. |
| Третья (атоническая) | Больной без сознания. Реакция на свет и боль полностью отсутствует. Рефлексы глотки очень слабые. Гипотония. Гипертермия. Ритм дыхания нарушен. | Вероятность выживания близка к нулю. |
| Четвертая | Больной не подает признаков жизни, каждую секунду может прекратиться дыхание. | Нет шансов. |
| Пятая | Агония и смерть |
Смертность наступает на 2–4 день или на 10–12 (при развитии осложнений).
В подострой стадии ухудшения процесса не происходит. Он или стабильный, без изменений, или идет медленное улучшение. Затем при правильном лечении и соблюдении реабилитационных мер наступает ранний, поздний реабилитационный период. Через год фиксируются отдаленные последствия.
Первая помощь
Внимание. Эффективность лечения, в первую очередь, зависит от времени оказания первой помощи и профессионализма бригады. Чем раньше окружающие вызовут скорую помощь, тем больше шансов своевременно локализовать очаг поражения, остановить стремительно развивающуюся гипоксию и омертвение нейронов.
При возникновении первых признаков вторичного инфаркта мозга, необходимо:
- Вызвать скорую.
- Уложить больного с приподнятым положение головы.
- Измерить А/Д и дать гипотензивный препарат, если есть.
- Осторожно вынуть зубные протезы, контактные линзы, расстегнуть воротник, ослабить пояс, снять ручные часы, очки.
- При потере больным сознания не следует пытаться приводить его в чувство. Надо повернуть голову набок, слегка приоткрыть рот, чтобы язык не западал во избежание асфиксии.
- На лоб положить холодный компресс или лед.
Неблагоприятные прогностические симптомы при инсульте
Существуют симптомы, ухудшающие общий прогноз ишемического инсульта для жизни:
- угнетение сознания;
- отсутствие возможности самостоятельно двигаться (пациент может лишь размыкать и смыкать веки), отсутствие речи, при этом понимание происходящего у больного может сохраняться;
- выраженные когнитивные и эмоционально-волевые нарушения;
- дисфагия (затруднения глотания);
- стойкая гипертермия – говорит о поражении центра терморегуляции и усугубляет ишемическое повреждение тканей мозга. Снижение температуры тела на 1°С вдвое увеличивает шансы на благоприятный исход;
- гипертонус мышц, запрокидывание головы в одну сторону, судорожные подергивания или длительные эпилептические приступы, отсутствие слаженности движений, утрата контроля над телом;
- недержание мочи;
- стойкий паралич взора, расстройство движений глаз (маятникообразные колебания или замедленные перемещения глазных яблок, отсутствие синхронности глазных движений);
- нарушение гемодинамических показателей (тяжелые нарушения сердечного ритма, высокое артериальное давление);
- грубый гемипарез (ослабление мышц одной стороны тела);
- соматические болезни в стадии декомпенсации, тяжелые инфекционно-воспалительные заболевания;
- патологические типы дыхания: дыхание Куссмауля (глубокий шумный вдох и усиленный выдох), дыхание Чейн – Стокса (чередование глубоких вдохов и поверхностных дыхательных движений, дыхание Биота (продолжительные паузы между вдохами);
- коматозное состояние – шансы на выздоровление после четырех месяцев мозговой комы, вызванной ишемическим повреждением мозга, остаются только у 10% больных.
К факторам, отягощающим прогноз при остром нарушении мозгового кровообращения, относятся болезни сердечно-сосудистой системы, наличие сопутствующих заболеваний в стадии декомпенсации, эндокринные нарушения, перенесенный инсульт в анамнезе.
Реанимационные мероприятия
Специализированная бригада скорой помощи проводит все необходимые мероприятия дома и по дороге в клинику. Транспортировка должна быть максимально щадящей. Больного помещают в отделение реанимации или интенсивной терапии.
Проводят диагностику для определения площади и уровня поражения, возможных последствий и выбора тактики лечения. Делают анализ крови на холестерин, сахар, протромбин, общий анализ мочи. Неврологический статус оценивают по шкале инсультов США и Скандинавской. Проводят инструментальные виды исследования – КТ, МРТ, ЭЭГ, ЭхоЭГ, ЭКГ, ЭхоКГ.
В первые часы повторного ишемического инсульта стараются:
- восстановить гемодинамику поврежденных артерий – спазмолитики, никотиновая кисло-та, физрастворы;
- уменьшить тромбирование путем введения тромболитиков;
- защитить нейроны — нейропротекторы;
- предотвратить отек мозга – дегидратация.
Реанимационные меры при вторичном геморрагическом виде включают:
- прекращение кровотечения – кровоостанавливающие;
- предупреждение сдавления гематомой ствола мозга – удаление опухоли. Консервативное лечение показано лишь при небольших кровоизлияниях.
Как лечить
Человек лечится при инсульте в стационаре, где обеспечено постоянное наблюдение. В ходе терапии проводятся следующие мероприятия:
- Устраняется причина, которая вызвала инсульт. Это может быть резкое повышение давления при гипертонии, атеросклероз сосудов, ишемия, проблемы с почками. Состояние больного стабилизируется при помощи препаратов.
- Восстанавливается кровоток. Для этого применяются средства, которые разжижают кровь и устраняют спазмы сосудов. Но если произошел геморрагический инсульт, при котором бывает сильное кровотечение и стенки сосудов разрываются, то необходимо уменьшить давление крови на сосуды.
- Назначаются средства для улучшения тонуса стенок сосудов.
- Нормализуется артериальное давление с помощью препаратов, вводимых в кровь.
- Принимаются мочегонные средства, которые снижают артериальное давление и предотвращают отек головного мозга.
Важная информация: Какими упражнениями можно восстановить нарушение речи после инсульта (афазия) и научить говорить в домашних условиях
При инсульте у пожилых людей назначаются средства для поддержания работы сердца и уменьшения холестерина в крови. В лечение входит и диета, которую необходимо строго соблюдать. Также корректируется образ жизни человека.
Дальнейшее лечение
После успешных реанимационных мер больного переводят в неврологическое отделение, где продолжают лечение с целью:
- улучшить микроциркуляцию сосудов мозга;
- предотвратить гипоксию нейронов;
- снизить А/Д;
- снизить уровень холестерина;
- уменьшить тромбообразование;
- стабилизировать нервно — психическое состояние;
- предотвратить запоры.
При геморрагическом инсульте назначают препараты, останавливающие кровотечение. Сосудорасширяющие и антикоагулянты (тромболитики) запрещены.
При стабилизации состояния пациента переводят на домашнее лечение, где он продолжает прием медикаментов, и проходит курс длительной реабилитации.
Две различные формы инсульта
Говорят об ишемическом инсульте, когда сгусток крови в артерии мозга стенозируется и лишает эту область кислорода и питательных веществ. Этот инсульт составляет 80% случаев инсульта.
Геморрагический инсульт упоминается в более редких случаях, когда повреждается артерия головного мозга. Этот инсульт составляет 20% случаев. Кровь проходит через мозг и создает гематому. Часть мозга вокруг гематомы сжимается или даже повреждается. Однако мозговое кровотечение не следует путать с менингиальным кровоизлиянием.
Реабилитация
Справочно. Реабилитационные мероприятия начинаются со второй — третьей недели от начала вторичного приступа.
Они включают комплекс специальных упражнений для восстановления парализованных конечностей, физиотерапию, массаж, диету. Проводит их специалист в стационаре в присутствии родственников, которые впоследствии, по окончании физиотерапевтических процедур, проделывают то же самое уже дома.
Если больной одинок, или родственники не в состоянии обеспечить ему должный уход, он проходит курс в специализированных центрах.
Справочно. 50% навыков самообслуживания, двигательных и познавательных функций восстанавливаются на протяжении первых 2-3 месяцев, остальная половина — до конца года.
Физиотерапия способствует улучшению метаболизма, питания сосудов головного мозга, уменьшению очагов ишемии, увеличению двигательной активности. Процедуры снижают А/Д, тромбообразование, нормализуют состав крови. Физиотерапия назначается уже в остром периоде с целью снижение гипертонуса мышц, при геморрагическом – через 2 мес от начала рецидива.
ЛФК начинают проводить после стабилизации состояния пациента. Конечности фиксируют в физиологическом положении – раскрывают кисть, разгибают пальцы, стопу, сгибают ногу в колене. С больным делают специальные упражнения на укрепление мышц, улучшение микроциркуляции в парализованных конечностях. Повторяют их несколько раз в день. Ежедневно проводится массаж.
Диета. Результат реабилитационных мероприятий будет снижен, если не придерживаться специальной диеты, направленной на снижение холестерина, липидов высокой плотности, исключение жирного, соленого, жареного, копченого, выпечки. Пищу необходимо принимать небольшими порциями, 5-6 раз в день.
Внимание. Реабилитация после второго инсульта длительная. Полное восстановление мало-вероятно. Результат зависит от квалифицированности медперсонала, веры больного в улучшение состояния, огромных усилий окружающих.
Что делать людям из группы риска
Прежде всего, нужно акцентировать внимание на том, что в группу риска относят не только личностей, перенесших инсульт, но и тех, в которых бывают кратковременные преходящие атаки. Для предупреждения формирования повторного инсульта необходимо обратиться к невропатологу, выполнять все его рекомендации и проходить периодические профилактические осмотры.
Диагностика
Для назначения адекватной терапии и ее коррекции необходимо проведение диагностики, а именно:
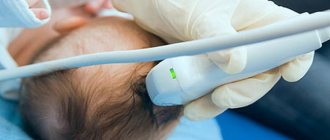
- УЗИ сонных артерий и крупных сосудов головного мозга;
- эхокардиограммы;
- электрокардиограммы;
- определение липидного профиля крови;
- коагулограммы.
Последствия
Прогноз повторного инсульта зависит от обширности поражения, остаточных явлений после первого случая, своевременного медицинского вмешательства, грамотного сопровождения в реабилитационный период, настроя пациента.
Последствия второго инсульта гораздо более значительны, чем после первой атаки:
- стойкие гемипарезы или параличи, приковывающие пациента к постели;
- грубые нарушения речи;
- значительные дефекты зрения, слуха;
- нарушение мнестических функций;
- расстройство эмоционально — волевой сферы;
- потеря навыков самообслуживания;
- невозможность вести привычный образ жизни.
Справочно. Все это приводит к инвалидности, зависимости от других, что вызывает депрессивные настроения, нередко с суицидальными мыслями.
Чем опасно для женщин?
Инсульт происходит вследствие резкого нарушения кровоснабжения головного мозга. В зависимости от вида заболевания отмечают либо закупорку сосуда оторвавшимся тромбом (ишемический инсульт), либо кровоизлияние из-за разрыва артерии (геморрагический инсульт).
В обоих случаях клетки мозга, расположенные на пораженном участке, гибнут. Пациентке это грозит полной или частичной утратой функций, которые конкретный участок мозга обеспечивал:
- речь;
- слух;
- зрение;
- память;
- координация движений;
- нередко заболевание приводит к потере общей ясности сознания.
Опасность инсульта заключается в том, что нарушенные функции порой не удается восстановить даже после грамотно составленного курса реабилитации. Пациентка может навсегда потерять трудоспособность, возможность заниматься любимыми делами, оказаться прикованной к постели и нуждаться в круглосуточном уходе. Что касается летальности инсульта, около половины больных умирает в течение первого года после перенесенного заболевания.
Дополнительную сложность представляет собой оперативная диагностика инсульта. Если заболевание у мужчин развивается с классической симптоматикой, то у женщин часто наблюдаются нетипичные симптомы, которые путают картину и затрудняют диагностику патологии.
Прогноз
Продолжительность жизни после повторного инсульта не превышает 5 лет. Сколько может быть инсультов у человека? По статистике, 50% больных, перенесших два инсульта, рискуют перенести третий.
Риск третьего повторного инсульта возрастает у людей, перенесших микроинсульты, на которые никто своевременно не обратил внимание.
Оценка состояния при третьем инфаркте мозга включает:
- клинический исход;
- срок длительности восстановления;
- вероятность развития осложнений.
Справочно. Прогнозы третьего инсульта делят на ранний и поздний. Ранний показывает, есть ли шансы у пациента пережить первый месяц после 3 инсульта. Поздний — оценка уровня нарушения функций, потери навыков самообслуживания, степени инвалидизации.
Тихий инсульт
Тихий инсульт — это церебральный инфаркт, распространенный среди пожилых людей и граждан среднего возраста, при котором не наблюдается развития симптомов. Пациенты обычно даже не понимают, что у них был инсульт.
Аналогичным образом, пациенты с тяжелым инсультом также подвергаются риску тихих инсультов. Тихие варианты недуга обычно вызывают повреждения, которые могут быть обнаружены магнитно-резонансной томографией. Считается, что они происходят примерно в 5 раз чаще, чем симптоматические. Риск увеличивается с возрастом, но он также может влиять на молодых людей, особенно с острой анемией.
Профилактика
Как избежать повторного инсульта? Только с помощью профилактики, которая включает в себя и пересмотр стиля жизни. Стоит соизмерять свой возраст и состояние здоровья.
Профилактика включает:
- Регулярное наблюдение врача после первой атаки, прием необходимых медикаментов.
- Регулярное обследование в целях своевременного выявления риска развития рецидива.
- Соблюдение режима, включающего полноценный сон, посильные физические нагрузки, диету.
- Выполнение упражнений ЛФК.
- Лечение хронических заболеваний.
- Отказ от вредных привычек.
- Избегание стрессовых ситуаций.
Особенности инсульта у старого человека
Инсульт — это заболевание, требующее неотложного медицинского вмешательства. В различном возрасте последствия патологии будут заметно отличаться. У пациентов старше 70–80 лет очень тяжелая клиническая картина недуга и минимальные шансы выжить, особенно если случился обширный инсульт.
Именно в пожилом возрасте 45 % пациентов, перенесших приступ, подвержены последующей коме в первые несколько дней. После инсульта у старого человек прогноз восстановления функциональных возможностей организма будет гораздо хуже, чем у людей, не достигших 50 лет. Даже если пациенту удается выжить, велик шанс остаться инвалидом, чаще всего прикованным к постели.
Люди преклонного возраста, боясь расстроить своих близких, часто сами игнорируют проявляющиеся симптомы заболевания, тем самым усугубляя свое положение во время инсульта. При работе с такими пациентами следует учитывать некоторые характерные особенности протекания заболевания:
- Инсульт нарастает стремительно и протекает тяжелее, так как организм старого человека подвержен возрастным изменениям и отягощен другими хроническими заболеваниями.
- Пожилые люди оттягивают посещение медицинского учреждения, ссылаясь на то, что это обычное недомогание в их возрасте. К сожалению, возраст играет как раз отрицательную роль, так как в момент инсульта мозговые ткани поражаются гораздо быстрее у старого человека.
- У возрастных пациентов чаще, чем у 30–40-летних, диагностируют ишемический обширный инсульт.
- Самая распространенная причина приступов после 60 лет — наличие атеросклеротических бляшек.
Рекомендуем
«Высокое давление у пожилых людей: лечение, профилактика и народные методы борьбы с недугом» Подробнее