Нарушения работы сердца все чаще бывают из-за стресса. Сильные физические нагрузки, а также неверный образ жизни и резкие смены температуры плохо влияют на здоровье. Люди редко идут к врачу даже при очень высоких и низких показателях давления, так как отдают предпочтение самолечению. При первых отклонениях сердечного ритма стоит сразу же пройти диагностику в больнице. С целью профилактики появления осложнений в работе одного из главных органов жизнедеятельности. Обходиться данными подручного тонометра нельзя. Каким должен быть пульс?
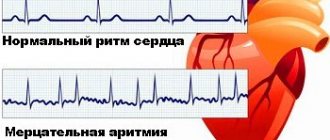
Аритмия — неправильная работа сердца, при которой нарушается ритм
Показатели пульса при аритмии и при покое
При норме у обычного здорового человека пульс равен 60-88 ударам в минуту. При этом человек даже не замечает сердечного ритма.
Но в некоторых случаях данный ритм нарушается, и сердце начинает биться несколько медленнее (соответственно, пульс сердца низкий) – такое в медицине называется брадикардией. Либо же ритм становится намного выше – это уже тахикардия. В совокупности все это относится к аритмии.
Принцип деления аритмии на виды
Аритмия бывает нескольких видов. Деление на типы важно, потому что от этого зависит дальнейшее лечение пациента, прогноз жизни, вероятность развития осложнений и много другое. К тому же нередко у человека проявляется сразу несколько разновидностей нарушения сердечного ритма, которые необходимо дифференцировать.
Аритмию разделяют на виды по принципу локализации патологического очага, по частоте сокращений сердца, по природе сбоя. Также используется классификация по Лауну.
Одна из классификаций аритмии
Принцип работы прибора
Как уже писалось, выявить проблему поможет тонометр. В продаже имеются следующие виды аппаратов:
- механические;
- автоматические;
- полуавтоматические.
Если первым определить сбой в сердечном ритме практически невозможно – для этого нужен опыт, то автомат и полуавтомат с данной проблемой легко справляются благодаря установленной в них индикации аритмии. Осталось только узнать, что это такое, как выбрать прибор и в каких случаях вызвать медика, а в каких можно справиться самостоятельно.
Справка! Современные приборы в зависимости от модели и производителя могут определять сразу несколько показателей жизнедеятельности человека, ведь в них, кроме тонометра, вставлены термометр, пульсометр.
Именно подобные аппараты являются оптимальными для определения мерцательной аритмии, так как пациент имеет возможность самостоятельного слежения за тем, как протекает болезнь. Также он может своевременно выявить случаи обострения. Как показывает практика, спросом пользуются приборы со следующими опциями:
- фиксация АД;
- в памяти прибора находятся как минимум 10 последних операций;
- производит расчет средних показателей;
- индикатор аритмии;
- питание двойного типа – от батареек и от сети.
Некоторые аппараты дополняются звуковым сигналом, звучащим когда время подсчета пульса подходит к завершению. Подобные приборы рекомендуются тем, у кого слабое зрение.
Также отличным плюсом считается, если аппарат может запомнить показатели двух человек, при этом их показания сохраняются в памяти прибора. Это позволяет сравнить последний показатель с предыдущим и на основании этого вывести средние показатели.
Разновидности аритмии по месту расположения очага
В эту группу входят следующие виды аритмии, которые отличаются друг от друга не только по месту расположения, но и по клинической картине.
Предсердные аритмии
Такая разновидность аритмии локализуется в предсердиях, а конкретнее во внутренней их части или же в перегородке между ними. Патология имеет еще несколько подтипов:
- Предсердная экстрасистолия.
- Предсердная тахикардия.
- Трепетание предсердий.
Под предсердной экстрасистолией понимают состояние, когда сердце сокращается преждевременно из-за поступления импульса из предсердий. Частой причиной такого недуга является увеличение диастолического давления в левом желудочке, а также растяжение левого предсердия.
Нарушение может развиваться еще на фоне других сердечных заболеваний, к примеру, инфаркт миокарда, недостаточность левого желудочка. В качестве осложнений патологии выступает мерцательная аритмия, нарушенное кровообращение.
У пациентов с предсердной экстрасистолией наблюдаются такие симптомы как:
- Ощущение собственного сердцебиения.
- Бледность кожи.
- Удушье.
- Потемнение в глазах.
- Паника.
- Общая слабость.
Потемнение в глазах – один из симптомов предсердной экстрасистолии
Второй подтип – предсердная тахикардия. Она отличается тем, что ритм сердца учащается. Происходит это кратковременно приступами, которые могут длиться разное время в зависимости от тяжести заболевания. Возникает патология часто вследствие таких факторов как:
- Высокое кровяное давление.
- Сердечный порок.
- Сбой обменных процессов в организме.
- Ожирение.
Клиническая картина следующая:
- Приступы головокружения.
- Одышка.
- Болевой синдром в области груди.
- Пятна перед глазами.
- Повышенная тревожность.
- Панические атаки.
Тахикардия не считается опасной для жизни человека, но существенно ухудшает качество жизни при запущенном течении, когда аритмические приступы длятся до нескольких дней. Вследствие этого не только ухудшается самочувствие больного, но и истощается сердечная мышца.
Третий подвид – трепетание предсердий. При ней наблюдается сильное увеличение количества сокращений сердца – свыше 200 ударов в минуту. Причиной развития патологии могут быть проблемы с давлением, сердечные болезни. В качестве симптомов выступает выраженная одышка, плохая переносимость физических нагрузок, тревога, боль в груди.
Желудочковые аритмии
Данный вид аритмии сердца также делится на несколько подтипов:
- Экстрасистолия.
- Тахикардия.
- Фибрилляция.
Желудочковая экстрасистолия характеризуется не преждевременным сокращением желудочков сердца. При этом больного беспокоят такие проявления как:
- Выраженное ощущение перебоев в функционировании сердечной мышцы.
- Общая слабость.
- Одышка.
- Болезненные ощущения в зоне сердца.
- Удушье.
- Головокружение.
Желудочковая тахикардия – это учащенное сокращение желудочков. Проявляется в виде недолгих приступов. Опасность патологии заключается в том, что она способна привести к нарушению кровотока и останове сердца. При тяжелой форме частота пульса достигать 300 ударов в минуту.
Фибрилляция желудочков представляет собой состояние, когда желудочки сокращаются не полностью. Это происходит вследствие сбоя в работе отдельных мышечных тканей сердца. Также проявляется приступами, которые длятся недолго. При такой патологии тоже возможны серьезные осложнения вплоть до внезапной остановки сердца.
Тахикардия и фибрилляция имеют схожую с экстрасистолией клиническую картину.
Желудочковая (слева) и наджелудочковая (справа) экстрасистолия
Синусовые аритмии
Синусовая аритмия отличается тем, что изменяется временной период между сокращениями сердечной мышцы. Возникает в виде приступов, которые чаще всего провоцируются такими факторами как:
- Физическая активность.
- Эмоциональное перенапряжение.
- Тяжелые заболевания сердца и сосудов, например, ишемическая болезнь.
- Избыточный вес тела.
- Повышенное артериальное давление.
Также нередко такой вид аритмии диагностируется у женщин, которые вынашивают ребенка, и у детей подросткового возраста.
Есть два подтипа недуга. Первый – это синусовая брадикардия, которая характеризуется замедленным ритмом сердца. Основные проявления данного нарушения:
- Общая слабость.
- Приступы головокружения.
- Бледность кожных покровов.
- Потемнение в глазах.
Второй подвид – это синусовая тахикардия. Она отличается, наоборот, учащенным ритмом сердца. При возникновении приступа пациенты жалуются на боль в области груди, одышку, повышенную тревожность, ощущение сердцебиения, удушье.
Атриовентрикулярные аритмии
Данный тип аритмии характеризуется нарушением сердечной проводимости, сбоем прохождения импульса между предсердиями и желудочками. Причиной развития недуга является атриовентрикулярная блокада, которая приводит к нарушению не только ритма, но и кровообращения.
Существует несколько степеней блокады:
- Первая. При ней наблюдается замедленное проведение импульса из предсердий в желудочки. Пациенты не замечают сбоя, потому что он протекает бессимптомно. Поэтому выявляют заболевание случайно при выполнении электрокардиографии. Также 1 степень не требуется лечения, только наблюдения со стороны медиков.
- Вторая. Происходит потеря части сигналов, вследствие чего они не в полном объеме поступают к желудочкам. В этом случае уже возникают симптомы – дискомфорт в области сердца, слабость, потемнение в глазах, потеря сознания. Такую блокаду уже необходимо лечить.
- Третья. Прохождение импульсов полностью блокируется. У пациентов наблюдается замедленный пульс, не превышающий 45 ударов в минуту. Это чревато развитием кислородного голодания мозга, обмороками и даже внезапной смертью. Лечение требуется обязательно.
Как видно, клинические признаки у разных видов аритмии сердца совпадают, поэтому точно определить тип патологии удается только после проведения инструментального обследования пациента.
Правильная расшифровка ЭКГ позволит определить вид аритмии
Как проходит измерение?
Наиболее точными по показаниям считаются полуавтоматические приборы, где для процедуры нужно накачать воздух при помощи ручной груши в манжету. Многие отказываются от него в пользу автомата из-за этого, к тому же при накачке воздуха в манжету могут появиться болезненные ощущения. Кроме того для определения наличия отклонения нужен хотя бы маломальский опыт.
В автоматических приборах такого не существует, все замеры производятся фиксированием колебаний кровотока специальными датчиками, которые нужно приложить к голой коже.
Перед тем как начать пользоваться аппаратом, требуется прочитать инструкцию по пользованию. В нем дается описание всех его функций, в том числе и внешний вид индикаторов.
Многие пациенты спрашивают, как узнать проявление аритмии при помощи тонометра. Отвечаем, что у большинства моделей аритмия отражается на экране в виде мерцающего изображения сердечка. Что делать в данном случае?
У человека есть два выхода:
- если такое случается уже не в первый раз, то рекомендуется обратиться к медику и пройти ЭКГ;
- если же такое произошло впервые, то возможен просто некорректный результат, такое случается. В этом случае рекомендуется успокоиться и через некоторое время повторить попытку.
Процедура имеет следующий алгоритм:
- За один раз нужно выполнить не сколько измерений. Между подходами требуется сделать небольшую паузу. Желательно, чтобы пауза длилась равное время в каждом случае.
- Врачи рекомендуют, что если два измерения друг за другом показали одинаковый результат, то процедуру измерения можно остановить.
- Экран обычно показывает усредненный показатель.
- При выявлении аритмии, на экране внизу появляется значок мерцающего сердечка.
Современные приборы отличаются тем, что они могут отличить значимые сбои от тех нарушений, которые могут быть вызванными внешними раздражителями.
Подобное может являться свидетельством того, что у человека развивается тяжелые сердечные патологии. А узнать об этом можно только после врачебного осмотра. И если ваши подозрения подтвердятся, то врач составит схему лечения.
Влияние экстрасистол
Это сокращения, производимые преждевременно. Электрические импульсы идут не от синусового узла. Указанный вид чаще всего возникает в силу разных факторов, не связанных с болезнями сердца. К основным причинам такого вида аритмии относят:
- нестабильное психоэмоциональное состояние;
- лечение отдельными группами лекарственных препаратов;
- злоупотребление курением;
- вегетативные нарушения.
Так выглядит экстрасистола на ЭКГ
Экстрасистолы – это как раз тот случай, когда больной может долгое время ничего не ощущать. Иногда может случаться своеобразный толчок в сердце, либо его кратковременное замирание. Если такие признаки единичны – это может быть даже при обычной работе сердца. Но если они возникают все чаще, это может свидетельствовать об обострении заболеваний – ишемии, миокардита. Самые опасные – желудочковые экстрасистолы. Это когда импульс исходит от одного из желудочков. Это может стать начальным симптомом мерцания желудочков.
Как определить на ЭКГ. На ЭКГ внеочередное сокращение сердца выглядит как отличный от прочих зубец.
Какой прибор лучше?
Сердечные недуги часто сопровождаются аритмией, поэтому сердечникам важно, как тонометр показывает его. Все зависит от того, что люди хотят от своего выбора.
К примеру, пожилым рекомендуется аппараты, оснащенные встроенной памятью, крупным экраном. Управление им должно быть простым.
Тем, кто, несмотря на болезнь, любит путешествия, специалисты рекомендуют выбирать аппараты на запястье. Такие приборы хороши тем, что процедуру возможно проводить в любом месте и в любое время. При этом даже одежду снимать не нужно.
Минус же такого аппарата в том, что он не совсем точен. Особенно если у пациента имеется атеросклероз, возрастные изменения сосудов. Ведь в таких случаях пульс на запястье слишком слабый и прибор не может его четко зафиксировать.
Вообще при выборе аппарата специалисты рекомендуют обращать на следующие тонкости.
- Выбор манжеты по руке. Стандартные размеры 22-32 см. Но подбирать нужно по размеру руки, ибо если манжета будет меньше по размеру, то она будет передавливать сосуды, а это исказит конечный результат.
- Размер дисплея должен быть как можно больше, он даст возможность рассмотреть все показатели одновременно. Также обратите внимание на шрифт, если он будет маленьким, то те, у кого проблемы со зрением, текст просто не увидят.
- Универсальность зарядки – от батареи и от сети.
Неплохо будет, если прибор можно будет подключить к компьютеру или принтеру. В этом случае можно распечатать показатели для показа их врачу.
Итого! Из всего вышеописанного можно сделать вывод – наилучшими моделями для домашнего пользования являются электронные модели. Ведь достаточно нажать всего одну кнопку, остальное все сделает сам прибор.
Как определить напряжение и наполнение пульса
Для измерения давления используют тонометры. Есть несколько видов измерительных приборов давления:
- механические;
- полуавтоматические;
- автоматические.
Для измерения используют тонометр.
Чаще люди отдают предпочтение использованию автоматических тонометров. Такой прибор определит и давление, и частоту пульса, удобен в применении. При нормальном давлении проблем с получением результата измерений не возникает.
Но если у человека аритмия, то прибор часто выдает неправильный результат. Если говорить про верхнее давление, то его можно измерить относительно правильно, частоту же сокращений сложно, так как сердце работает не ритмично, а прибор высчитывает среднее значение.
Время засекают и отсчитывают на часах с секундной стрелкой. Если у человека нет проблем с работой сердца, обычно подсчет заканчивают на 30 секундах и результат умножают вдвое. Но с аритмией необходимо это делать на протяжении всей минуты, т. к.
пульс может быть высоким или редким. Измеряют его пальцами, держа их на запястье. Для этого находят лучевую артерию, которая проходит под большим пальцем. На нее кладут пальцы и начинают измерение пульса.
При сдавливании артерии до полной остановки пульсации носит название напряжение пульса. Для того чтобы определить его средним пальцем оказывают сдавливающее действие на артерию, а указательным определяют наличие пульсации.
С помощью напряжения можно определить твердый и мягкий пульс. В первом случае понадобится большее усилие, так как артерия будет напоминать твердую проволоку. Твердый или, как еще его называют, напряженный пульс может говорить о наличии такой патологии, как гипертрофированное сердце.
При наличии мягкой пульсации податливые стенки артерии свободно сжимаются. Такой пульс наблюдается при гипотонии и ослабленной работы сердца.
В период сокращения сердечной мышцы определяется насколько артерия наполнилась кровью в течение одного сокращения. Вычисляется этот показатель по степени уменьшения или увеличения объема артерии во время пульсового колебания.
При изменении надавливания на стенки артерии можно определить два крайних состояния, характеризуемые спадом и наибольшим наполнением. Таким образом, дифференцируют полный, нитевидный и пустой пульс. Полный дает ощущение максимального наполнения, а пустой и нитевидный характерен при такой патологии, как острая сердечная недостаточность.
При правильном определении наполнения и напряжения можно говорить о величине пульса. При хороших показателях пульс считается высоким, при слабых — низким.
Возможные причины и группа риска
Причины временного характера обусловлены факторами, которые приводят к повышению или понижению пульсации. После их устранения ритм возвращается в норму. Например, при низкой температуре воздуха частота ударов снижается, при высокой – повышается. В лежачем положении пульс ниже, чем в сидячем.
Другие временные факторы:
- физические нагрузки, поднятие тяжестей;
- процесс курения и употребления алкогольных напитков;
- переедание;
- эмоциональные всплески – неожиданная радость, огорчение, переживание, волнение, стресс и подобное;
- распитие энергетических напитков;
- злоупотребление крепкими кофейными и чайными напитками;
- беременность;
- менструация;
- прием некоторых групп препаратов;
- авитаминоз;
- повышенная температура тела;
- тошнота и рвота, токсикоз.
Причины патологического характера:
- анемия;
- вегето-сосудистая дистония;
- инфицирование и реабилитационный период после перенесенных патологий;
- порок сердца приобретенного или врожденного характера;
- новообразования (доброкачественные или злокачественные);
- дисфункция нервной системы;
- заболевания эндокринной этиологии;
- инфаркт миокарда;
- язвенное поражение органов желудочно-кишечного тракта;
- микседема (отёчность слизистых);
- высокое внутричерепное давление;
- воспалительные процессы в миокарде;
- интоксикация организма ядами, химикатами, токсинами;
- хроническая недостаточность гормонов в щитовидной железе;
- возрастные изменения;
- атеросклероз и перикардит;
- гипертония и гипотония;
- ишемические болезни сердца;
- миокардит и кардиомиопатия;
- нарушение дыхательной системы;
- болезни пищеварительной системы;
- склеротическое поражение;
- климакс;
- нарушенный метаболизм;
- кислородное голодание;
- изменения в электролитном обмене.
Кто входит в группу риска:
- Люди, старше 40-ка лет, женщины в климаксический период и во время менструации.
- Больные с заболеваниями, указанными выше (гипертоники, инфарктники и пр.).
- Алкоголики, курильщики и те, кто употребляет энергетики.
- Беременные и спортсмены, занимающиеся тяжелыми видами спорта.
- Эмоционально неустойчивые представители, которые чрезмерно переживают и проявляют другие эмоции слишком остро.
- Любители кофе, крепкого чая и обильного питания.
- Люди с ожирением.
Известно, что в состоянии бодрости пульс всегда выше, нежели во сне, и у женщин сердцебиение имеет показатели выше, чем у мужчин. Кроме того, у человека с низким ростом пульс тоже будет выше, чем у высокого представителя человечества, так как миокард сокращается быстрей.
Основные подходы к лечению
Чтобы избавиться от такой проблемы, как неровный пульс, нужно выполнять рекомендации врача. Лечение назначается по индивидуальной схеме. Терапия направлена на устранение основной причины, вызвавшей сбой.
Кроме того, важно укрепить сердце и сосуды. Для этого нужно заниматься гимнастикой, желательно на свежем воздухе. Можно просто ходить пешком ежедневно, проходя не менее 5 км. Обязательно добавить в свой график плавание. В летнее время это можно делать в реке или озере, на море. Это укрепит сердечную мышцу.
В рацион обязательно включаются продукты, которые содержат большое количество магния и калия. Питание должно быть сбалансированным. Обязательно нужно есть блюда из говядины, печени, овощей. Нужен чернослив, фрукты и соки, орехи, каши. Алкоголь, курение и кофе должны быть под запретом. Можно есть черный шоколад в умеренных количествах. Нельзя переедать. Если есть лишний вес, от него нужно избавиться.
Избегайте стрессов, изнуряющей физической работы. Пребывание длительное время в положении стоя или сидя также негативно отражается на здоровье. Поэтому в работе делайте перерывы для десятиминутной зарядки. Утром и вечером принимайте контрастный душ. Это позволит избежать проблем с сердцем, а также положительно скажется на работе всего организма.
Брадикардия
Брадикардия – это сокращение предсердий и (или) желудочков с частотой менее 60 в минуту. Медицинского вмешательства требует брадиаритмия желудочков.
Виды
| По типу | Синдром слабости синусового узла Атриовентрикулярные блокады (на простом языке – блокада проведения сердечных импульсов в сердце) |
| По течению | Пароксизмальная (приступообразная) Хроническая |
Синдром слабости синусового узла
Снижение или выключение электрической активности главного водителя ритма – синусового узла. Заболевание поражает людей пожилого и старческого возраста, редко диагностируется у молодых. Встречаемость – 3 случая на 5000 населения.
На ранних стадиях без снижения ритма менее 40 в минуту симптомов нет. Отличает прогрессирующее течение. Лечение улучшает общее самочувствие, но не всегда влияет на продолжительность жизни.
Атровентрикулярные блокады
Происходит нарушение проведения волны возбуждения по проводящим путям к желудочкам. Встречаемость – 2–5%. Прогрессирующее течение.
Существуют 3 степени тяжести по мере нарушения проведения волны возбуждения. Блокады 2-3 степени отличает высокий риск остановки сердца.
Причины
- Сердечные факторы, как при тахиаритмиях.
- Повышение уровня калия, магния.
- Заболевания пищевода, желудка.
- Побочный эффект антиаритмических препаратов, анальгетиков группы морфия.
- Ваготония (преобладание действия парасимпатической нервной системы).
- Низкий уровень функции щитовидной железы.
- Беспричинная.
Симптомы
- Урежение сердцебиения.
- Перебои в работе сердца, чувство его остановки.
- Выраженная, нарастающая слабость, невозможность выполнять обычные дела.
- Непостоянный уровень АД, часто – эпизоды повышения с низким эффектом от лечения.
- Нарушения сознания до глубоких обмороков.
- Боли в груди без связи с физическим напряжением.
Лечение
Что делать при данной патологии:
- проводить терапию основного нарушения, вызвавшего урежение ритма;
- корректировать брадикардию лекарствами (ксантины, холинолитики);
- установить водитель ритма (электрокардиостимулятор) – при высоком риске остановки сердца.
Тактика зависит от стадии брадиаритмии, наличия клиники. Если урежение ритма связано с поражением миокарда – полного выздоровления нет.
Физиологическая брадикардия у тренированных людей и бессимптомные брадиаритмии не требуют лечения.