Заболевание периферических артерий развивается из-за нарушения кровообращения по артериям нижних конечностей, как правило, это случается из-за атеросклероза. Объясняется это тем, что в ткани проникает недостаточное количество кислорода.
Вероятность возникновения заболевания сосудов возрастает с возрастом. Около 30 % пожилых людей, возраст которых — старше 70 лет, страдают от него. Риск патологии увеличивается у людей с сахарным диабетом и курильщиков.
Итак, что это за заболевание, каковы причины его развития, какие симптомы наблюдаются при этом? Как врачи диагностируют заболевание периферических артерий и поддается ли оно лечению? Какие меры профилактики существуют на сегодняшний день?
Особенности заболевания артерий ног
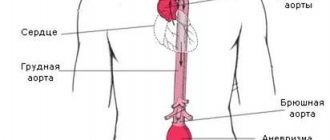
Кровь, насыщенная кислородом и питательными веществами, движется по артериям от сердца к органам и тканям организма. Если кровоток в артериях ног нарушается, то их ткани получают недостаточное количество питательных веществ и кислорода, вследствие чего развивается заболевание периферических артерий.
Кровоток в аортах нарушается в результате развития атеросклероза. Сама аорта – это крупный сосуд, от которого отходят ветви, снабжающие кровью голову, верхние конечности, шею, органы брюшной полости, органы грудной клетки, полости таза, после чего артерия делится на две ветви, по которым кровь поступает к ногам.
В нормальном состоянии поверхность внутренней стороны сосуда гладкая, но в пожилом возрасте развивается атеросклероз периферических артерий, при котором в стенке сосуда происходит отложение липидных бляшек. Это приводит к нарушению строения стенок артерий, сужению, их уплотнению и, как следствие, нарушению кровотока в ней. Липидные бляшки состоят из кальция и холестерола. По мере прогрессирования атеросклероза просвет в аорте становится все уже и ведет к появлению первых признаков заболевания артерий. Это заболевание продолжительное время может вообще никак не проявляться, в то время как атеросклероз периферических артерий будет продолжать прогрессировать и при отсутствии своевременной диагностики и должного лечения может привести к ампутации конечности. Кроме того, возрастает риск развития нарушений кровоснабжения в других органах, что может спровоцировать инфаркт миокарда или инсульт.
Основным проявлением заболевания периферических артерий является чувство сильного дискомфорта или боли в ногах при ходьбе. Локализация боли разная, место ее возникновения зависит от того, какие именно участки артерий были повреждены. Боль может возникнуть в стопе, коленях, пояснице, бедре, голенях.
Причины развития заболевания
Причиной развития заболевания периферических сосудов, обычно, является атеросклероз, при котором жировые отложения (бляшки) формируются на стенках артерий и препятствуют току крови.
Несмотря на то, что при атеросклерозе, обычно, говорят о поражении артерий сердца, это заболевание может поражать и, обычно, поражает артерии всего организма. Если нарушение кровообращения происходит в артериях конечностей, тогда возникает заболевание периферических сосудов.
Другими причинами заболевания могут быть воспаление кровеносных сосудов, травмы конечностей, анатомические особенности строения связок и мышц или облучение.
Причины возникновения болезни артерий нижних конечностей
Итак, основной причиной развития патологии периферических артерий является атеросклероз. Причем мужчины более подвержены болезни, чем женщины. Есть множество факторов, которые увеличивают риск развития данного заболевания, основные из них:
- Сахарный диабет.
- Многолетнее курение.
- Постоянно повышенное артериальное давление.
- Повышенное количество холестерина в крови.
- Ожирение.
Высокий риск проявления данного заболевания возникает у людей, которые раньше сталкивались с проблемами сердечно-сосудистой системы.
Почему возникает
Аорта — большая, разделенная на две части артерия, которая снабжает кровью нижние конечности. При наличии у человека заболеваний периферических вен, стенки аорты и ее ответвлений начинают обрастать липидными бляшками. Этот процесс сопровождается сужением просвета сосудов, то есть их частичным закупориванием. В результате нижние конечности не могут получать достаточное количество крови.
Основным провокатором заболеваний периферических артерий является атеросклероз. Развивается он постепенно и вызывает формирование на стенках сосудов атеросклеротических бляшек. Эти новообразования начинают препятствовать кровотоку, на фоне чего и возникают болезни периферических сосудов.
Кроме этого, причинами развития таких заболеваний могут быть:
- Ведение малоподвижного образа жизни. Из-за недостатка двигательной активности в организме человека начинают возникать застойные процессы, которые приводят к ухудшению кровоснабжения внутренних органов и частей тела.
- Воспалительные процессы в организме. Их наличие может провоцировать сужение просвета кровеносных сосудов и ослабление их стенок.
- Сахарный диабет. Приводит к увеличению уровня содержания глюкозы в крови, что, в свою очередь, вызывает повреждение стенок сосудов. Также прогрессирование болезни сопровождается повышением артериального давления, что способствует развитию атеросклероза.
- Тромбы. Представляют собой сгустки крови, которые формируются на стенках сосудов. Со временем они могут отрываться и частично или полностью блокировать кровоток.
- Некоторые заболевания аутоиммунной системы. На фоне их развития происходит повреждение мелких кровеносных сосудов, которое способствует нарушению работы внутренних органов и их тканей.
- Травмы артерий. Также приводят к ухудшению кровотока. Периферийные вены можно повредить в результате таких происшествий, как падение с большой высоты или автомобильная авария.
- Инфекционные патологии сосудов. Развиваются при бесконтрольном размножении бактериальной микрофлоры и провоцируют сужение просвета вен и артерий.
- Аномалии развития структуры сосудов. Являются врожденными дефектами, которые вызывают различные нарушения в кровообращении.
Также расстройства сосудистой системы могут формироваться при наличии у человека:
- наследственной предрасположенности;
- ожирения любой степени;
- стойкого увеличения артериального давления;
- высокого уровня содержания холестерина в крови;
- никотиновой зависимости.
Симптомы и лечение
Атеросклероз сосудов нижних конечностей — это основная причина развития заболевания артерий ног, самым распространенным симптомом которого являются боли во время ходьбы. Болезненные ощущения могут возникнуть на любом участке ног, локализация боли зависит от того, где расположены пораженные сосуды.
Болевые ощущения возникают из-за недостаточного кровоснабжения тканей, то есть из-за такого недуга, как атеросклероз сосудов нижних конечностей, симптомы и лечение которого взаимосвязаны. Терапию необходимо начинать как можно раньше, иначе его прогрессирование может привести к полной закупорке артерии и, как следствие, ампутации конечности.
Но не всегда симптомы заболевания проявляются ярко, нередко врач даже не предполагает о том, что развивается патология у больного. Часто лечение начинается только после того, как симптоматика становится ярко выраженной. Если вовремя не лечить болезнь, то она может стать причиной инфаркта или инсульта.
Еще один яркий симптом заболевания сосудов ног – хромота. В состоянии покоя болевые ощущения отсутствуют и возникают только во время ходьбы. Следует иметь в виду, что хромота и боль не являются обязательными симптомами, они могут возникать в редких и исключительных случаях, например при длительных прогулках или во время подъема в гору. Но со временем клинические проявления болезни не исчезают, а наоборот, усиливаются, возникают судороги, чувство тяжести, которое не проходит и после отдыха, чувство сдавливания. При возникновении всех этих симптомов нужно обратиться за медицинской помощью.
Существует еще ряд косвенных признаков, которые указывают на развитие заболевания периферических артерий:
- Выпадение волосяного покрова.
- Бледность и сухость кожи ног.
- Уменьшение чувствительности в нижних конечностях.
Степень развития заболевания определяется по интенсивности проявления симптомов, чем сильнее боль и дискомфорт во время ходьбы, тем серьезнее заболевание. Если болезнь запущена, боли беспокоят человека даже в состоянии покоя.
Облитерирующий атеросклероз
Заболевания периферических артерий (ЗПА) в большинстве случаев провоцируются атеросклерозом – другим системным заболеванием, характеризующимся нарушениями в строении стенок артерий. В просвете сосудов формируется атеросклеротические бляшки, приводящие к оседанию тромбов, сужению просвета артерии и возникновению участков тромбозов. В итоге трофика окружающих пораженный сосудов тканей нарушается, они начинают страдать от ишемии (недостаточного притока крови) и у больного возникает облитерирующий атеросклероз.
Тромбозы обычно поражают сосуды нижних конечностей на уровне:
- брюшной аорты (синдром Лериша) – сужается инфраренальный отдел брюшной аорты и кровообращение нарушается в обеих ногах;
- таза – поражается подвздошная артерия;
- бедра – закупоривается просвет бедренной артерии;
- голени – тромбы оседают в артериях голени и ступней.
При значительных сужения периферических артерий ног трофика тканей может нарушаться настолько, что у больного из-за постоянной ишемии возникают трофические язвы и может развиваться гангрена, приводящая к необходимости ампутации ноги. Кроме этого, атеросклероз склонен к прогрессированию и у пациента в будущем возрастает риск развития инфарктов миокарда и инсультов, так как в патологический процесс вовлекаются и коронарные и сонные артерии.
Процесс возникновения и распространения атеросклеротических бляшек протекает незаметно почти у 50% больных. Нередко пациенты с такими патологиями обращаются к врачу уже тогда, когда консервативных методов лечения бывает недостаточно для восстановления кровотока и есть необходимость в выполнении хирургической коррекции пораженных артерий.
Причины ЗПА такие же, как и провоцирующие развитие атеросклероза факторы:
- *дисбаланс в липопротеидах и скопление холестерина в сосудистых стенках;
- аутоиммунные патологии, сопровождающиеся инфильтрацией стенок сосудов лейкоцитами и макрофагами;
- врожденные дефекты в строении сосудов;
- гормональные дисбалансы адренокортикотропных и гонадотропных гормонов, приводящие к повышению уровня холестерина в крови;
- сбои в антиоксидантных системах;
- принесенные инфекции.
*Повышенным считается уровень общего холестерина более 8 ммоль/л, уровень ЛПВП у мужчин менее 1 ммоль/л и у женщин менее 1, 3 ммоль/л, уровень ЛПНП более 6 ммоль/л, уровень триглицеридов более 1, 7 ммоль/л.
Все эти причины могут запускать процесс формирования атеросклеротических отложений, но ведущая роль в поражении периферических артерий лежит на нарушениях липидного баланса. По данным статистики чаще с подобными патологиями приходится сталкиваться именно мужчинам старше 40 – 45 лет.
Предрасполагать к развитию атеросклеротических поражений артерий могут следующие контролируемые и неконтролируемые факторы:
- возраст (для женщин после 55 лет и мужчин после 45 лет);
- курение;
- период постменопаузы;
- лишний вес и объем талии у женщин более 88 см, а у мужчин более 100 см;
- артериальная гипертензия более 180/110 мм рт. ст.;
- сахарный диабет;
- гипотиреоз;
- наследственные нарушения (коагулопатии, гомоцистинурия);
- наследственная предрасположенность к заболеваниям сосудов и сердца;
- врожденные аномалии сосудов;
- адинамия;
- прием большого количества фаст-фудов, жирного, жареного, мучного, сладостей, сдобы, газированных напитков;
- прием препаратов, приводящих к повышению уровня холестерина в крови;
- прием гормональных противозачаточных;
- нарушения в свертывающей системы крови, сопровождающиеся повышенным тромбообразованием;
- частые стрессы;
- хронический дефицит сна.
Неконтролируемые факторы невозможно устранить. Они способствуют формированию атеросклеротических бляшек, но при отсутствии контролируемых состояний не способны вызывать облитерирующий атеросклероз.
При развитии атеросклероза происходит следующее:
- на внутренней стенке артерии формируется трансформирующееся в липосклероз липидное пятно, приводящее к формированию нестабильных атеросклеротических бляшек, которые еще могут растворяться;
- возникают фиброзные бляшки, которые уже не могут рассасываться, и развивается атероматоз, сопровождающийся распадом содержимого бляшек, коллагена и эластина в сосудах;
- при распаде бляшек начинается стадия осложнений атеросклероза: тромбозов, эмболий, разрывов сформировавшейся в просвете артерии аневризмы;
- формирование атерокальциноза – стадия сопровождается отложением в атеросклеротической бляшке солей кальция и тяжелейшей ишемией тканей и органов.
Симптомы заболеваний периферических артерий возникают не сразу, а только на стадии выраженной ишемии того или иного участка. Вначале у больного возникают жалобы на появление болей, судорог и усталости в ногах после ходьбы или физических нагрузок. Боли обычно располагаются в области бедер, ягодиц и стоп. Иногда у больных могут возникать отеки. Так же в зоне повреждения артериального сосуда нет пульсации. Кожа на пораженной конечности становится более бледной и прохладной на ощупь на уровне поражения артерий. У мужчин из-за нарушения кровотока могут возникать проблемы с потенцией.
Несколько позднее у пациента появляется такой характерный для облитерирующего атеросклероза нижних конечностей симптом как перемежающаяся хромота (клаудикация) – боль и судороги в икроножных мышцах, усиливающиеся при ходьбе. Она провоцируется дефицитом кислорода, который максимально выражен во время ходьбы, и исчезает после того как человек останавливается.
Перемежающаяся хромота наиболее выражена при подъеме по лестнице. Вначале она возникает после ходьбы на значительные расстояния, а затем, по мере прогрессирования атеросклеротических поражений артерий и ишемии, появляется даже после преодоления совсем небольших расстояний. На самых поздних стадиях она возникает даже во время покоя. Это состояние принято называть критической ишемией.
Стадии ЗПА таковы:
- I – симптомы тромбоза и сужения артерий не ощущаются;
- IIa – боли и перемежающаяся хромота возникают после преодоления более 200 м;
- IIb – болевой синдром и хромота возникают при преодолении менее 200 м;
- III – боли и перемежающаяся хромота возникают в состоянии покоя;
- IV – из-за ишемии происходит возникновение язв и ран, вследствие некроза тканей.
На прогрессирование ЗПА указывают следующие проявления:
- усиление болевого синдрома;
- нарушения чувствительности и похолодание конечности;
- сухость кожи и появление склонных к инфицированию трещин;
- возникновения язв и ран на стопах, голени или пальцах ног.
При осложненном течении ЗПА приводит к развитию гангрены и необходимости срочной операции по ампутации конечности.
Сильное сужение артерий нижних конечностей
Когда артерии сильно сужаются из-за липидных бляшек или вообще заблокированы (тромбоз периферических артерий), боли в ногах появляются даже в период покоя. Ноги могут выглядеть абсолютно нормальными, но пальцы имеют бледный цвет, иногда с голубоватым оттенком. Они, как правило, холодные на ощупь, импульсы в них слабые или отсутствуют.
В наиболее тяжелых случаях кислородной недостаточности начинается некроз тканей (отмирание). Нижняя часть ноги (лодыжка) покрывается трофическими язвами, в самых запущенных случаях развивается гангрена, но такое осложнение является редкостью.
Окклюзионная болезнь артерий нижних конечностей
Окклюзионное заболевание периферических артерий – распространенное проявление атеросклероза. Это заболевание приводит к ограничению способности передвигаться, нередко — к смерти.
Под термином «окклюзионная болезнь артерий» понимают поражение не только артерий ног, но и других сосудов, которые проходят через головной мозг и внутренние органы, то есть это заболевание периферических артерий и вен.
С возрастом риск развития заболевания возрастает.
К группе риска относятся люди:
- до 50 лет, у которых повышенный риск развития атеросклероза;
- от 50 до 70 лет – курящие или страдающие сахарным диабетом;
- старше 70 лет;
- с характерными атеросклерозными симптомами в нижних конечностях.
Нарушение кровообращения в сосудах может возникнуть из-за повреждения их или тромбоза.
Первая помощь при развитии закупорки сосуда заключается в следующем: необходимо дать человеку обезболивающие и сердечно-сосудистые медикаменты, обложить льдом конечности, осуществить перевязку, если есть необходимость, и отправить человека в больницу.
Лечение тромбоза, как правило, консервативное. Но такие меры используют, если прошло с момента приступа не более 6 часов.
Хирургическое лечение — пластика артерий, шунтирование или протезирование сосудов.
Причины заболевания сосудов
Существует множество причин, которые приводят к развитию сосудистых болезней. Наиболее часто встречаются следующие патологические факторы:
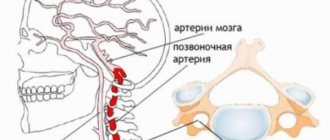
- инфекционные воспаления (тромбофлебиты, артерииты),
- врожденные пороки и патологии ССС (высокая извитость артерии позвоночника, стеноз легочной артерии),
- скопление бляшек на внутренней артериальной оболочке,
- забитые сосуды (эмболы и тромбы),
- нарушение эластичности и прочности сосудистой стенки (аневризмы, варикозные расширения),
- аутоиммунные процессы в организме (эндартериит облитерирующего типа),
- разрушение сосудистых оболочек, которые приводят к их разрыву с последующим излиянием крови во внутреннюю среду организма,
- переохлаждение, характеризующееся сужением просвета сосудов.
- слишком высокий или слишком низкий сосудистый тонус.
Помимо этого, есть ряд заболеваний, на фоне которых способны развиться патологические процессы в венах и артериях. К ним относятся:
- диабет,
- болезни крови,
- низкое содержание витаминов в организме,
- атеросклероз распространенного типа,
- нарушения работы ЦНС,
- инфекционные заболевания,
- сердечная недостаточность,
- генетические заболевания, передающиеся по наследству.
Важной причиной недостаточности сосудов человека является нарушения в сосудодвигательном центре. Чтобы вылечит этот недуг, следует учитывать что именно вызвало заболевание
Данные поражения делятся по классификации на заболевания центральных и периферических кровеносныхсосудов.
Облитерирующая болезнь артерий
Облитерирующее заболевание периферических артерий – это опасная и тяжелая хроническая патология, отличается прогрессирующим течением. Проявляется в виде хронической ишемии внутренних органов и конечностей. При этом заболевании происходит нарушение притока артериальной крови к нижним конечностям, это происходит из-за нарушения эластичности сосудов. Циркуляция крови не осуществляется в нужном объеме, происходит сужение артерий, а иногда и полное их закрытие.
К факторам риска развития этой болезни относят: высокое артериальное давление, сахарный диабет, курение, высокое содержание жиров в крови, малоактивный образ жизни.
Первым признаком развития патологии является боль в голени, икроножной мышце, в ягодице. Постепенно боль начинает усиливаться, человеку становится трудно передвигаться на большие расстояния, и в конце концов он вообще перестает ходить.
Лечение патологии направлено на восстановление естественного кровообращения в пораженной области. Как правило, назначают противовоспалительные препараты, на поздних стадиях назначается операция, цель которой — восстановить нарушенный кровоток.
Если развилась гангрена, потребуется ампутация конечности.
Тромбозы
Заболевание связано с образованием в просвете сосуда сгустка или тромба, который вызывает воспалительный процесс и нарушение нормального тока крови в этой зоне.
Другое название болезни связано с воспалительными изменениями – тромбофлебит, флеботромбоз.
| Характеристика патологии | Описание |
| Встречаемость | 27–30 % |
| Причины | Длительный период без активной ходьбы Врожденные особенности строения стенки вен Изменения свертывающей системы крови Травмы и инфекции |
| Симптомы | Болевой синдром различной степени выраженности Отек части конечности Тяжесть в руке, ноге Кожные изменения: покраснения, формирование изъязвлений, омертвение тканей |
| Лечение | Терапия лекарственными препаратами:
Хирургические способы лечения:
|
| Прогноз | Полного излечения нет |
Патологическое состояние, которое развивается как осложнение после тромбозов и тромбофлебитов. Связано с нарушением строения стенок вен и приводит к хроническому нарушению оттока венозной крови.
| Характеристика патологии | Описание |
| Встречаемость | 28 % |
| Причины | Тромбоз вен |
| Симптомы | Боли в ногах Отеки разной степени выраженности Изъязвление кожного покрова на ногах Невозможность длительного нахождения стоя Судороги в конечности Выраженный зуд кожи Изменение подкожных вен, их деформация |
| Лечение | Терапия лекарственными препаратами:
Хирургические способы лечения:
|
| Прогноз | Полного излечения нет |
Образование в сосудах прижизненных сгустков крови (тромбов) может возникать как защитная реакция на кровотечения (в норме) либо быть следствием патологических изменений артерий и вен. Тромбообразование приводит к нарушению гемодинамики из-за стеноза (сужения просвета) и окклюзии (закупорки) сосудов.
Тромбообразование приводит к нарушению гемодинамики и закупорке (окклюзии) сосудов
Тромбофлебит и флеботромбоз — прижизненное свертывание крови в венозных сосудах — развивается вследствие воспаления стенки сосуда с запуском коагуляционного каскада. Тромбоз поверхностных вен часто развивается на фоне варикоза (стаза крови).
Повреждение эндотелия вызывают инфицирующие агенты, аллергические реакции, опухоли, травмы. В свою очередь, тромбы еще больше травмируют стенки сосудов и клапанный аппарат. Тромбирование глубоких вен (флеботромбоз) осложняется эмболиями с окклюзией легочных сосудов. Крупные эмболы приводят к летальным исходам.
Факторами риска этих патологий являются:
- ожирение;
- длительные операции в брюшной полости, суставах нижних конечностей;
- гиподинамия;
- беременность и роды, когда увеличивается концентрация факторов свертывания крови, нарушается кровоток в сосудах таза;
- прием контрацептивов;
- опухоли;
- курение.
Пациенты жалуются на боль (распространяющуюся вдоль вены или появляющуюся при движении, сдавливании), уплотнения по ходу вены, отеки, чувство жара и тяжести в конечности. В 70% случаев отек и пастозность указывают на тромбирование вен. Если развилась тромбоэмболия легочной артерии, симптоматика дополняется болью в районе грудной клетки.
На фото проявление венозного тромбоза нижних конечностей
Диагностика тромбировния вен помимо изучения клинической картины и ЭКГ включает анализ крови (с определением количества тромбоцитов и гематокрита), коагулограмму (диагностику гемостаза), цветовое дуплексное УЗИ, флебографию (актуально для флотирующих тромбов), МРТ (для визуализации тромбов) и ангиографию (для визуализации сосудов), сцинтиграфию (в сложных случаях), плетизмографию; флеботонометрию (для анализа работы клапанов).
Методы лечения
Терапевтические мероприятия требуют:
- предотвращения прогрессирования тромбирования (антикоагулянтные средства);
- тромболизиса для устранения уже возникших тромбов;
- улучшения оттока крови и лимфы (постуральный дренаж, компрессия);
- улучшения микроциркуляции, коррекции реологических параметров крови, повышения венозного тонуса (антиагрегантные препараты);
- купирования воспаления.
Хирургические методы нацелены на удаление тромботической массы и поврежденной вены (тромбэктомия), предотвращение тромбоэмболий (установка кава-фильтра).
Профилактики тромбоза включает компрессионную терапию, лечебную физкультуру, своевременное удаление патологических вен.
Артериальный тромбоз является следствием:
- облитерирующего артериосклероза;
- аневризмы артерий;
- коллагеновых патологий сосудов;
- миелопролиферативных нарушений;
- ДВС-синдрома (диссеминированного внутрисосудистого свертывания);
- диспротеинемии.
Чаще всего тромбообразование в артерии — осложнение атеросклероза. Кроме того, тромбы образуются в предсердиях при фибрилляции, в желудочках (после инфаркта миокарда).
Окклюзия артерий вызывает симптоматику, зависящую от локализации артерии и степени нарушения гемодинамики: ишемические боли, изменение оттенка кожных покровов (бледность, цианоз, мраморность), снижение чувствительности. Острые гипоксии мозга и миокарда — смертельно опасные следствия тромбоза артерий.
При лечении артериального тромбоза применяют консервативные методы (антикоагулянты) и оперативные (шунтирование, тромболизис, ангиопластика).
Диагностика заболевания
Врач опрашивает пациента, измеряет артериальное давление, расспрашивает о вредных привычках, образе жизни. После чего он прощупывает пульс на артерии, в поврежденном участке.
Для точного диагноза врач назначает проведение специальных тестов, с помощью которых определят, поражены ли артерии конечностей или нет. Один из способов исследования периферических артерий – замер артериального давления на ноге и руке и сравнение результатов. Это позволит сделать предположение о развитии или отсутствии патологии сосудов. В некоторых случаях врач назначает для исследования периферических артерий УЗИ нижних конечностей, это позволит получить полную информацию о кровообращении в пораженной области.
Если у врача остаются сомнения после проведенных процедур, он назначает ангиографию (рентгеновское исследование сосудов) и томографию (исследование состояния и структуры). Если есть подозрения, что у пациента поздняя стадия развития болезни, ему назначается рентгенография.
Методы лечения периферических артерий
Методика лечения зависит от степени развития болезни, а также от участка поражения. Главной задачей лечения является остановить прогрессирование болезни, минимизировать риск развития осложнений.
Больному назначается курс лечения, кроме того, ему советуют правильно питаться, изменить образ жизни, отказаться от алкоголя и курения. Все вредные привычки негативно сказываются на сосудах человека.
Если раньше приступить к лечению поражений периферических артерий, то курсом лечения будет соблюдение профилактических мер.
Из лекарственных средств назначают те, которые направлены на регуляцию уровня холестерина. Иногда в курс лечения включают препараты, которые снижают действие тромбоцитов. Эти лекарственные препараты направлены на разжижение крови, что является хорошей профилактикой образования тромбов.
Консервативное лечение применяется, если заболевание проходит в легкой форме. В случае тяжелого поражения периферических артерий необходимо оперативное лечение.
Если повреждены крупные артерии, применяется методика оперативного вмешательства – ангиопластика. В артериальный просвет вводится через бедренную вену гибкий катетер, затем — проводник, который доставляет специальный баллон к месту, где сосуд сужен. Путем раздувания этого баллона восстанавливается механическим путем нормальный просвет сосуда.
В более запущенных случаях проводят шунтирование артерий. Создается дополнительный сосуд, по которому пускают кровоток, обходя пораженный участок. Для этого применяют как искусственные протезы-сосуды, так и вены самого пациента.
Иногда применяется хирургическое удаление атеросклеротической бляшки. Для этого вскрывают артерию, но эта процедура может нарушить кровоток по сосуду.
Самым радикальным хирургическим методом лечения является ампутация конечности, применяется этот метод только в случае развития гангрены.
МЕТОДЫ ДИАГНОСТИКИ БОЛЕЗНИ ПЕРИФЕРИЧЕСКИХ СОСУДОВ
Выраженность признаков заболевания периферических сосудов зависит от степени нарушения кровотока в них.
Самый распространенный симптом — присутствие боли в проблемном участке. Часто поражаются мышечные ткани в области ягодиц, бедер, голеней. Появляются дискомфортные ощущения во время повышенной физической нагрузки и ходьбы, которые заставляют больного прерывать деятельность или движение.
К другим симптомам заболеваний периферических сосудов относят:
- повышенную сухость кожи на нижних конечностях;
- слабость в ногах;
- присутствие чувства онемения и покалывания в них;
- наличие участков дермы с отсутствующим волосяным покровом;
- повышенная усталость;
- бледный или голубоватый оттенок кожи на ногах;
- появление отеков;
- судороги;
- атрофические изменения в мышцах нижних конечностей.
При наличии нескольких из перечисленных признаков следует обязательно проконсультироваться со специалистом.
При первичном обращении проводится визуальный осмотр и собирается анамнез. Врач обращает внимание на структуру и цвет кожного покрова, пальпирует проблемные участки, измеряет давление, выявляет заболевания, которые предшествовали развитию сосудистой патологии.
Назначается инструментальная диагностика, которая предполагает:
- ультразвуковое исследование, устанавливающее пораженные участки артерий;
- электрокардиограмму;
- ангиографию, показывающую места сужения сосудов;
- УЗИ и доплеровский анализ артерий в шейном отделе;
- установление данных артериального давления в нижних конечностях и сравнение их с показателями в руках.
Назначают общий анализ крови и ее исследование на уровень холестерина и глюкозы.
Во многих случаях заболевание периферических сосудов протекает бессимптомно или со слабо выраженными симптомами. Основное проявление – боль в ногах во время ходьбы, которая в некоторых случаях приводит к появлению перемежающейся хромоты.При динамическом нарушении кровообращения наблюдается боль в мышцах ног или судороги в ногах или руках, которые появляются при нагрузке, например, во время ходьбы, и исчезают в течении нескольких минут отдыха. Локализация боли зависит от расположения закупоренной или суженной артерии. Икры ног – самое распространенное место.
Интенсивность симптоматики может быть разная – от легкого дискомфорта до изнуряющей боли. При сильных болях, пациентам становится тяжело ходить и выполнять иную физическую работу.
Симптомами заболевания периферических сосудов являются:
- Болезненные судороги в мышцах ягодиц, бёдер, икр после физической нагрузки, например, ходьбы или движении вверх по ступенькам (динамическое нарушение кровообращения / перемежающаяся хромота)
- Слабость в мышцах ног и онемение
- Непрерывающиеся боли в пальцах ног, ступне или голени
- Изменение цвета кожных покровов ног
- Потеря волос или замедленный рост волос на ногах
- Замедленный рост ногтей на пальцах ног
- Лоснящаяся кожа ног
- Слабый или отсутствующий пульс в венах нижних конечностей
- Нарушение эрекции у мужчин.
При прогрессировании заболевания боль не проходит даже в состоянии покоя и лежа (ишемическая боль в состоянии покоя). Боль может быть чрезвычайно мучительной и лишать человека сна. Временное облегчение может приносить свешивание ноги через край кровати или прогулка по комнате.
- Сбор анамнеза и медицинский осмотр. Диагностика заболевания периферических сосудов основывается на симптомах и результатах врачебного обследования.
- Наличие факторов риска заболевания периферических сосудов, в частности, курение и диабет
- Наличие симптомов, в частности, тех, которые проявляются при ходьбе, физических нагрузках, в положении сидя, лежа, стоя и при движении вверх
- Особенности питания
- Принятие медицинских препаратов, включая рецептурные и безрецептурные
- Случаи заболевания сердца и кровеносных сосудов в семье.
- Лодыжечно-плечевой индекс (ЛПИ). Этот метод, который позволяет сравнить кровяное давление в лодыжке и руке, обычно, применяют для диагностики заболевания периферических сосудов.
- Ультразвуковое обследование. Специальные ультразвуковые методы визуализации, например, такие как ультразвуковая допплерография артерий конечностей, позволяют выявлять органические и функциональные нарушения кровообращения и выявлять наличие стеноза (закупорок) артерий и тромбозов.
- Ангиография. Во время проведения этой процедуры жидкое контрастное вещество вводят в кровеносные сосуды с помощью длинной тонкой трубки (катетера). Современные методы визуализации – рентгеноскопия, магнитно-резонансная томография или компьютерная томография – позволяют отслеживать распределение контрастного вещества в сосудах.
- Анализ крови. Лабораторное исследование крови определяет концентрацию холестерина и триглицеридов, а также позволяет выявить наличие диабета.
Во время первичного осмотра особое внимание врач обращает на образ жизни пациента, (вредные) привычки, семейные заболевания, а также на:
Во время физического осмотра учитывается наличие признаков заболевания периферических сосудов. Оценивается пульсация артерий в ногах и ступнях, например, пульс в артерии ниже места блокады может быть слабым или совсем отсутствовать.
Кроме того, с помощью стетоскопа проводится прослушивание аномальных шумов в артериях ног, которые называются сосудистыми шумами. Сосудистые шумы появляются вследствие создаваемых турбулентных потоков крови через суженную или заблокированную артерию.
В ходе осмотра также определяется и сравнивается кровяное давление в нижних конечностях. В пораженной ноге зачастую показатели давления значительно ниже нормы. О заболевании могут свидетельствовать плохое заживление ран, которое наблюдается в том месте, где ограничен кровоток, изменения волосяного покрова, состояние кожи и ногтей.
Для определения ЛПИ используется специальный ультразвуковой прибор, который записывает показания давления в области лодыжки и руки. После сравнивания этих показаний, определяется давление и эффективность кровотока.
Для определения тяжести заболевания и степени сужения сосудов, сравниваются показатели, полученные в состоянии покоя пациента и во время ходьбы на тренажере.
Катетеризационная ангиография, по сравнению с другими методами диагностики, является более инвазивной процедурой, во время которой в артерию в паховой области вводится контрастное вещество с помощью катетера. Однако, она позволяет одновременно диагностировать – находить поврежденные сосуды, и проводить лечение – расширить или ввести препараты для улучшения кровотока.
Профилактика заболевания
Существует ряд профилактических мер, которые уменьшат риск прогрессирования заболевания артерий:
- Самой лучшей профилактикой развития патологии артерий является активный образ жизни.
- Правильное и сбалансированное питание обеспечит организм человека минералами и микроэлементами, недостаток которых может спровоцировать развитие заболевания сосудов.
- Постоянный контроль показателя холестерина в крови.
- Прием лекарственных препаратов при повышенном артериальном давлении.
- Исключение из меню острой и жирной пищи.
- Животный жир полностью следует заменить растительным.
- Следить за показанием сахара в крови.
- Отказ от курения, алкоголя.
- Следить за своим весом.
- Прием аспирина для профилактики образования тромбов.
- Пешие прогулки в удобной обуви.