фото: independent.co.uk
Столкнувшись с верной смертью, врачи были вынуждены провести спасительную трансплантацию, когда ей было два года. Но вместо того, чтобы полностью удалить больное сердце, они привили донорское сердце к ее собственному, позволяя более слабому органу отдохнуть и восстановиться внутри ее тела. Жизнь стала постоянной борьбой, так как иммунная система Ханны медленно начала отвергать ее трансплантацию.
В первом публичном появлении, здоровая 16-летняя девочка из Южного Уэльса, говорила о своем восторге от того, что ей вернули ее первоначальное сердце после того, как она стала первым человеком в Британии, у которого была трансплантация такого рода.
«Это было действительно странно, я чувствовал себя пустой», — сказала Ханна в тот момент, когда она проснулась после революционной операции и поняла, что ее настоящее сердце полностью качалось впервые за десятилетие.
«Второе сердце было внутри меня так долго, но вдруг оно исчезло. Я чувствовал, что чего-то не хватает в моей груди. Но я была так счастлива».
В феврале 2006 года в больнице Грейт Ормонд-Стрит снова была проведена операция, чтобы дать Ханне возможность использовать ее сердце.
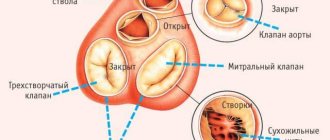
Классификация болезней сердца
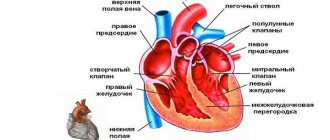
Сердце относится к жизненно важным органам, поэтому любые нарушения, связанные с его структурой или функционированием, приводят к тяжелым нарушениям во всем организме. Сегодня известен ряд органических болезней сердца, которые чаще всего приводят к деструкции тканей и в некоторых случаях становятся причиной гибели больного.
Условная классификация органических болезней сердца
- Ишемическая болезнь сердца — включает в себя внезапную коронарную смерть, стенокардию (нестабильную и напряжения), инфаркт миокарда.
- Пороки сердца (врожденные и приобретенные).
- Воспалительные заболевания миокарда, эндокарда и перикарда.
- Ревматические болезни сердца.
Определение разновидности патологии позволяет установить причину его развития. В дальнейшем есть возможность провести эффективное лечение, что в результате повысит качество жизни больного, а в ряде случаев спасет его смерти.
Уникальные операции
Операции, когда врачи оставляют сердце пациента на месте и трансплантируют другое в правую сторону груди, случаются нечасто.
Одна из них была проведена в Лондоне в 1996 году. Знаменитый кардиохирург Магди Якуб делал пересадку чужого сердца двухлетней Ханне Кларк.
Ишемическая болезнь сердца
В основе патологии лежит расстройство кровообращения по коронарным сосудам, питающим сердечную мышцу (миокард). Патология развивается на фоне атеросклероза сосудистой стенки, из-за чего ток крови по сосуду частично либо полностью прекращается. Также причиной ишемической болезни сердца (ИБС) может стать тромбоз коронарных сосудов, что также вызывает развитие клиники острого или хронического нарушения кровоснабжения.
Наиболее опасны острые формы ИБС, проявляющиеся нестабильной стенокардией, инфарктом миокарда и острым коронарным синдромом. Последнее заболевание становится причиной внезапной смерти. Дополнительно выделяют хронические формы ИБС, которым характерна на ярко выраженная клиника. В частности, сюда относится кардиосклероз, стабильная стенокардия и бессимптомная ишемия миокарда.
В каких случаях грозит развитие ИБС?
- При неправильном питании, когда в большом количестве употребляется высококалорийная и жирная пища.
- Если предпочтение отдается малоподвижному образу жизни, или работа связана с длительным пребыванием в сидячем положении.
- В случае частого употребления алкогольных напитков и наличия других вредных привычек, особенно курения.
- Когда развиваются нарушения жирового обмена, нередко выражающиеся в метаболическом синдроме, гипотиреозе, ожирении, сахарном диабете.
- При достижении определенного возраста (у пожилых людей ИБС развивается чаще), хотя в последнее время из-за частых стрессов ИБС нередко определяется у людей трудоспособного возраста.
- Эмоциональная лабильность и склонность к депрессиям также могут стать причиной нарушения коронарного кровообращения.
Ярко выраженная клиника ИБС включается в себя ряд характерных симптомов: жгучая загрудинная боль, проведение боли в область лопатки или по левой руке. Подобный приступ в зависимости от формы ИБС может продолжаться от нескольких минут до получаса. Появление болей указывает на недостаток кислорода в каком-то участке миокарда, поэтому при отсутствии лечения ишемии развивается инфаркт, со всеми отягчающими последствиями.
Результаты и обсуждение
При патологоанатомическом исследовании трупов детей, умерших от СВДС, наиболее постоянными признаками были гипотрофия, полнокровие внутренних органов, тимомегалия, гиперплазия лимфоидной ткани (перибронхиальной и в слизистой оболочке кишечника), гипоплазия коркового слоя надпочечников, гипертрофия миокарда правого желудочка. Большинство из этих признаков не являются специфическими и свидетельствуют об остро наступившей гипоксии жизненно важных органов или о неблагоприятном фоновом состоянии нейроиммуноэндокринной системы, отвечающей за реактивность организма.
При изучении органов кровообращения мы обратили внимание на некоторые особенности со стороны сердца, связанные не только собственно с увеличением его массы и гипертрофией кардиомиоцитов, но и с дискоординацией роста и развития отделов сердца. Так, при изучении динамики сердечного индекса с возрастом было отмечено, что при СВДС его значения практически не изменялись (рис. 1).
Рисунок 1. Динамика сердечного индекса в течение первого года жизни при синдроме внезапной детской смерти. Это отражает дисбаланс между относительной скоростью роста массы тела и более быстрым, скачкообразным ростом массы сердца, что, по нашему мнению, может создавать благоприятный фон для реализации сердечных механизмов при СВДС.
При микроскопическом изучении гистологических срезов миокарда в большинстве случаев наблюдалась не только гипертрофия кардиомиоцитов желудочков в субэндокардиальном слое (рис. 2, а),
Рисунок 2. Патоморфологические изменения при синдроме внезапной детской смерти. а — гипертрофия кардиомиоцитов и их ядер в субэндокардиальном слое миокарда правого желудочка (д., 5 мес 5 дней). Окраска гематоксилином и эозином. ×700. но и фиброз эндокарда и стромы миокарда
(см. рис. 2, б, в).
Рисунок 2. Патоморфологические изменения при синдроме внезапной детской смерти. б — фиброз эндокарда и субэндокардиальной зоны левого предсердия (м., 1 мес 18 дней). Окраска пикрофуксином по ван Гизону. ×150.
Рисунок 2. Патоморфологические изменения при синдроме внезапной детской смерти. в — фиброз стромы правого предсердия (м., 9 мес). Окраска пикрофуксином по ван Гизону. ×300. Нервные ганглии располагались неупорядоченно, обращало на себя внимание различие в размерах ганглиев в пределах межпредсердной перегородки
(см. рис. 2, г).
Рисунок 2. Патоморфологические изменения при синдроме внезапной детской смерти. г — межпредсердная перегородка в области локализации овального окна. Нервный ганглий, часть клеток лишены ядер. Окраска по Нисслю. ×600. Некоторые клетки ганглиев были с дистрофическими изменениями, некробиозом. Рядом с ганглиями располагались, как правило, нервные волокна в состоянии отека
(см. рис. 2, д).
Рисунок 2. Патоморфологические изменения при синдроме внезапной детской смерти. г — межпредсердная перегородка в области локализации овального окна. Нервный ганглий, часть клеток лишены ядер. Окраска по Нисслю. ×600.
При макроскопическом исследовании сердца с высоким постоянством у трупов детей первых 3 мес жизни при СВДС выявляли эктазию овального окна и увеличение размера обоих желудочков сердца. Масса сердца в своих абсолютных значениях соответствовала возрастной норме. Учитывая, что большинство исследователей при раздельном взвешивании камер сердца отмечали гипертрофию правого желудочка сердца при СВДС [8, 9] и тот факт, что нами в большинстве наблюдений было отмечено увеличение размера обоих желудочков при раздельном взвешивании, представляло интерес сравнить массу желудочков с массой сердца в динамике. Количественная характеристика массы правого и левого желудочков сердца с определением индексов правого и левого желудочков позволила уточнить, за счет каких отделов сердца и в какой последовательности обеспечивается прирост массы сердца.
У детей, умерших от СВДС, была получена достоверно более высокая масса правого и левого желудочков по сравнению с возрастной нормой. Однако динамический прирост массы камер сердца характеризовался неравномерностью в разные возрастные периоды первого года жизни. На протяжении первых 3 мес жизни прирост происходил за счет обоих желудочков при ведущей роли правого желудочка, в последующие месяцы жизни — преимущественно за счет левого желудочка. В контрольной группе нарастание массы сердца на протяжении первого года жизни происходит равномерно за счет обоих желудочков.
Таким образом, нами выявлены существенные особенности кардиоморфогенеза при СВДС на протяжении первого года жизни: дисбаланс между ростом тела и ростом сердца, выражающийся в опережающем приросте массы сердца, а также дискоординация прироста массы правого и левого желудочков сердца. В этом аспекте наши результаты отличаются от данных литературы по увеличению массы только правого желудочка при смерти ребенка от СВДС [2].
Математическая обработка результатов исследования подтвердила достоверность полученных нами данных. Корреляционный анализ, проведенный с целью установления характера взаимоотношений прироста массы сердца и массы отдельных желудочков, позволил установить различный характер зависимости между указанными явлениями.
Прирост массы сердца у детей, умерших от СВДС, лишь на протяжении первых 3 мес жизни происходил за счет обоих желудочков, что подтверждается устойчивой корреляцией между массой сердца и массой обоих желудочков сердца (|r|>0,8).
В этой ситуации необходимо выяснить, что происходит в правом и левом желудочках сердца при синдроме с точки зрения структурных преобразований, за счет каких структур нарастает масса желудочков в норме и при СВДС и можно ли эти изменения обозначить как гипертрофию. Потому мы провели морфологическое и морфометрическое исследование гистологических срезов миокарда и изучение структурных особенностей изолированных кардиомиоцитов в динамике на протяжении первого года жизни детей, умерших на дому (см. рис. 2, е).
Рисунок 2. Патоморфологические изменения при синдроме внезапной детской смерти.е — изолированный рабочий кардиомиоцит правого желудочка (м., 1 мес 16 дней).
В межпредсердной перегородке, в месте локализации овального окна, при морфометрическом исследовании наблюдалось выраженное преобладание процента площади соединительной ткани по отношению к мышечной ткани.
В желудочках площадь изолированных кардиомиоцитов детей, умерших от СВДС, оказалась достоверно ниже, чем у детей контрольной группы (рис. 3),
Рисунок 3. Диаграмма среднестатистических показателей площади изолированных кардиомиоцитов разных отделов сердца к концу первого года жизни. изменялись линейные параметры клеток и их ядер в сторону укорочения длины и увеличения размера поперечника, увеличивалось количество ядер на единицу площади. Как и предполагалось, в миокарде увеличивалась среднестатистическая площадь стромы, поскольку при светооптическом изучении гистологических препаратов обращали на себя внимание такие признаки, как фиброз эндокарда, особенно в предсердиях, и большое количество стромы миокарда желудочков.
При этом были отмечены существенные различия в динамике паренхиматозно-стромальных взаимоотношений со стороны правого и левого желудочков сердца у детей, умерших от СВДС.
В миокарде правого желудочка сердца отмечен достоверный динамический прирост площади паренхимы с одновременным уменьшением стромы миокарда. Поскольку площадь отдельных миоцитов незначительно увеличивалась, и число ядер на единицу площади динамически нарастало, можно считать, что прирост массы правого желудочка обусловлен истинной гипертрофией миокарда и увеличением числа миокардиальных клеток, т.е. возможностью их деления.
В миокарде левого желудочка площадь паренхимы достоверно уменьшалась, площадь стромы заметно возрастала. Поскольку планиметрические и линейные размеры кардиомиоцитов уменьшались при увеличении числа ядер на единицу площади, можно сделать вывод, что нарастание массы левого желудочка при СВДС было связано, в основном, с увеличением объема стромальных структур, а кардиомиоциты при сохранении возможности их к делению в состояние гипертрофии не вступали.
Инфаркт миокарда
Патогенез заболевания тесно связан с атеросклерозом, вследствие чего в своем развитии инфаркт миокарда проходит три этапа:
- Начальное разрушение внутренней стенки сосуда из-за наличия атеросклеротической бляшки, которая продолжительное время находилась в сосуде и воздействовала на его внутреннюю стенку фрагментами и различными активными составляющими.
- Образование тромба в сосудах, пораженных атеросклерозом, вследствие разрушения эндотелиального слоя и дальнейшего прикрепления в местах поражения тромбоцитов и других форменных элементов крови.
- Тромб перекрывает просвет сосуда, дополнительно коронарные артерии спазмируются, в результате чего кровоснабжаемый этим сосудом участок миокарда лишается кислорода и возникает некроз (отмирание) тканей.
В большинстве случаев инфаркт миокарда развивается в типичной (ангинозной) форме, когда возникает сильная боль в области сердца, отдающая в левую руку, нижнюю челюсть, левую лопатку. Болезненные ощущения продолжаются длительно, около получаса и более.
Важно помнить, что при инфаркте миокарда не помогает нитроглицерин, поэтому такое лекарство рекомендуется принимать до оказания врачебной помощи с целью незначительного улучшения состояния больного.
Инфаркт миокарда может развиваться в других, атипичных, формах — астматической, аритмической, абдоминальной, цереброваскулярной, малосимптомной. В любом случае требуется немедленно вызвать скорую помощь и передать больного врачам для дальнейших реанимационных действий.
В дополнение к лишней ноге
В 1905 году 35-летний американский плотник по фамилии Дурр разместил в газетах объявление о том, что готов завещать свое тело с двумя сердцами любому, кто заплатит большие деньги. Его обследовали несколько экспертов, и выводы были единодушными — у Дурра действительно два сердца, при этом плотник абсолютно здоров. Группа врачей предложила ему 10 тысяч долларов за проведение операции с целью извлечения одного из сердец при жизни. Но человек-уникум благоразумно отказался, опасаясь последствий хирургического вмешательства.
В 1844 году в Германии родился Джордж Аипперт — знаменитый человек с тремя ногами. Он работал в цирке крупнейшего американского мистификатора Финеаса Тейлора Барнума, где показывали многих необычных людей (к примеру, русского мальчика Федора Евтищева, появившегося на свет с волосатым лицом, напоминающим собачью морду). Только в 1906 году, когда Джордж Лип-перт умер, вскрытие тела показало, что в его груди размещались два сердца — ни он сам, ни его окружение об этом даже не догадывались.
Есть свидетельства о существовании подобного человека в дореволюционной России — в 1911 году в Екатеринбурге был выпущен справочник по хирургии, где сообщалось о сельском фельдшере Владимире Огнивцеве, у которого имелось два сердца, и даже приводилась схема движения крови в его организме.
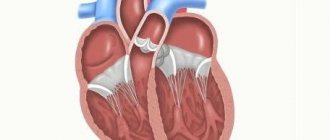
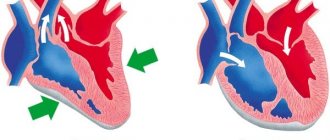
Пороки сердца
Могут быть врожденные и приобретенные. Первая разновидность сердечных пороков чаще встречается у детей, когда при рождении у новорожденного определяются признаки нарушения развития сердца и сосудов (бледность или наоборот синюшность, плохое сосание, частые крики, одышка и пр.).
Основные формы врожденных пороков сердца:
- Дефект межжелудочковой перегородки.
- Дефект межпредсердной перегородки.
- Незаращение артериального протока.
- Стеноз легочной артерии.
- Коарктация аорты.
- Стеноз аорты.
В большинстве случаев при врожденных пороках требуется пластика дефекта либо ангиопластика. Лишь иногда, и то далеко не все пороки, могут самостоятельно разрешаться и ликвидироваться по достижению ребенком определенного возраста. Если же наоборот, у ребенка было все нормально, а затем при физической нагрузке начались проявляться симптомы болезни, нужно безотлагательно обратиться к кардиологу, чтобы было принято решение по оптимальному методу лечения.
Удивительные братья
Уникальный случай произошел в Иркутске. О нем через газеты поведала Эльвира Черникова, которая разыскивала двоюродного брата. Мальчик родился у ее тети Валентины Дедюхиной в 1937 году. Обследовавший его врач уговорил женщину отказаться от ребенка, поскольку у него было два сердца, и доктор заверил мать, что малыш с такой патологией просто не выживет. Валентина Дедюхи-на подписала отказ, но буквально через несколько месяцев пожалела об этом и начала разыскивать сына. Выяснилось, что мальчик исчез вместе с тем самым врачом-гинекологом, который предположительно его усыновил. Время было непростое, и мать, оформившая отказ от сына, не стала обращаться в органы правопорядка.
Через несколько лет у сестры Валентины Дедюхиной тоже родился сын с двумя сердцами! Эльвира Черникова говорит, что сейчас он хоть и довольно пожилой, но здоровый мужчина, и оба сердца работают исправно. Теперь она пытается разыскать того двоюродного брата, который пропал в 1937 году.
Эта история дает повод предположить, что феномен двух сердец может иметь какую-то связь с генами — ведь рождение людей-феноменов случилось у родных сестер.