Некоторые недуги щитовидной железы сопровождаются развитием сердечных патологий. Одной из них является тахикардия. Щитовидка – это один из самых важных регулировщиков всех процессов, происходящих в организме, и неполадки в ее работе отрицательно влияют на все органы и системы, но сердечная мышца при том страдает больше всего.
Заболевания щитовидки – это очень часто встречаемые недуги у лиц любого пола и любого возраста, и чтобы не допустить развития тяжелых патологий необходимо своевременно проходить осмотр у квалифицированного специалиста.
Что может произойти при гипотиреозе
Гормональный дисбаланс, которым характеризуется течение гипотиреоза, практически в каждом случае приводит к нарушению работы вегетативной нервной системы. Почти у всех больных наблюдается повышение тонуса блуждающего нерва, что проявляется изменением ритма биения сердца. Действительно, в большинстве случаев развивается брадикардия, то есть сердце бьется медленней. Снижение частоты ритма сердцебиения может привести к развитию патологии сердечной мышцы, и сердце перестанет справляться со своей нагрузкой. В этом случае и появятся болевые ощущения в области сердца, а частота сердцебиения значительно повысится. Ощущение нехватки воздуха, одышка и тяжелое дыхание также указывают на то, что внутренним органам не хватает кислорода, потому что кровь приливает к ним в недостаточном объеме.
Исследования показывают, что достаточно часто у больных гипотиреозом развивается гидроперикард, то есть в полости сердечной сумки накапливается серозный выпот. Частота его выявления достигает 80% клинических случаев. Эта патология усугубляет течение гипотиреоза, повышает риск развития сердечной недостаточности и во многих случаях приводит к тахикардии.
Болевые ощущения в области сердца могут быть вызваны сопутствующей миокардиодистрофией, то есть нарушением питания и обмена веществ в тканях сердечной мышцы. Основная причина этого состояния – утрата чувствительности определенных групп нервных клеток к веществам, ответственным за передачу нервного импульса.
На фоне гипотиреоза возрастает риск развития атеросклероза сосудов, питающих сердце, и ишемической болезни. Обе эти патологии могут стать причиной появления болевых ощущений в проекции сердца и учащения ритма его биения.
Также на фоне гипотиреоза нередко развивается анемия, то есть в крови снижается количество красных кровяных телец, осуществляющих транспорт кислорода. Это состояние тоже может проявляться учащением сердцебиения и ощущением нехватки воздуха.
Гипотиреоз
Гипотиреоз — что это такое, симптомы и лечение у женщин Гипотиреоз считается самой распространенной формой функциональных изменений в щитовидной железе. Данная патология развивается из-за длительного устойчивого дефицита гормонов железы или уменьшения их биологической эффективности на клеточном уровне.
Долгое время заболевание может никак не проявляться. Это обусловлено тем, что процесс развивается постепенно. В легкой и умеренной степени болезни самочувствие пациента может быть удовлетворительным, а стертые симптомы рассматриваются как депрессия, переутомление или беременность (если таковая присутствует).
У женщин репродуктивного возраста случаи заболевания составляют 2 %, у пожилых женщин и мужчин этот показатель возрастает до 10%. Дефицит гормонов щитовидной железы вызывает системные сбои в деятельности всего организма.
Что это такое?
Гипотиреоз – это процесс, возникающий за счет недостатка тиреоидных гормонов в щитовидной железе. Это заболевание встречается примерно у одного из тысячи мужчин и у девятнадцати из тысячи женщин.
Часто бывают случаи, когда заболевание сложно обнаружить, причем в течение долгого срока. Причиной диагностических трудностей служит то, что болезнь возникает и развивается медленно, и для нее характерны признаки, по которым сложно узнать именно гипотиреоз. Обычно симптомы принимают за простое переутомление, у женщин – за беременность или что-либо другое.
Причины возникновения
Гипотиреоз бывает врожденным, то есть диагноз ставится ребенку уже в период новорожденности, иногда до достижения им одного года, и приобретенным — в 99% случаев.
Причины приобретенного гипотиреоза:
- аутоиммунный тиреоидит хронического типа (приводит к необратимому гипотиреозу);
- ятрогенный гипотиреоз — возникает на фоне терапии радиоактивным йодом или при удалении щитовидной железы;
- прием тиреостатиков для лечения диффузного токсического зоба;
- длительная острая нехватка йода.
Врожденный гипотиреоз является следствием врожденных патологий щитовидной железы, нарушений в гипоталамусе и гипофизе, патологического распада тиреоидных гормонов и неблагоприятных воздействий на плод во время внутриутробного развития — употребления будущей матерью различных препаратов, наличие аутоиммунной патологии.
Недостаточное количество тиреоидных гормонов при врожденном гипотиреозе приводит к стойкому нарушению развития ЦНС ребенка, в том числе и коры головного мозга, что становится причиной отставания его в умственном развитии, неправильном строении опорно-двигательного аппарата и других важных органов.
Статистика
Гипотиреоз в России встречается приблизительно с частотой 19 на 1000 у женщин и 1 на 1000 у мужчин. Несмотря на распространённость, гипотиреоз очень часто выявляется с опозданием.
Это обусловлено тем, что симптомы расстройства имеют постепенное начало и стёртые неспецифические формы.
Многие врачи расценивают их как результат переутомления или следствие других заболеваний, либо беременности, и не направляют пациента на анализ уровня тиреотропных гормонов в крови.
Гормоны щитовидной железы регулируют энергетический обмен в организме, поэтому все обменные процессы при гипотиреозе несколько замедляются.
Симптомы гипотиреоза
Несмотря на большое количество форм заболевания, симптомы гипотиреоза принципиально отличается только у двух видов: детского (кретинизма) и взрослого (микседемы). Это объясняется действием гормонов щитовидной железы.
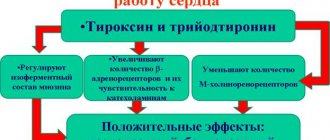
Главная их функция – усиливать распад глюкозы в организме и стимулировать выработку энергии. Ни один активный процесс человека не обходится без тироксина и трийодтиронина.
Источник: https://p-87.ru/m/gipotireoz/
Методы диагностики
Для того чтобы определить причину имеющихся симптомов и подобрать наиболее эффективное лечение, вам необходимо обратиться к специалисту – врачу-терапевту или кардиологу. В большинстве случаев они назначают прохождение дополнительных диагностических процедур, наиболее часто из которых используются электрокардиография (ЭКГ) и ультразвуковое исследование сердца.
ЭКГ позволяет получить представление о функциональных возможностях сердечной мышцы. УЗИ сердца дает информацию о состоянии сердечной мышцы, полости, окружающей сердце, и основных кровеносных сосудов.
Имеют значение и показатели лабораторного анализа крови, в котором могут быть обнаружены признаки анемии, воспалительной реакции или специфические соединения, указывающие на наличие сердечной недостаточности.
По результатам проведенного обследования врач сможет подобрать симптоматическую терапию или назначить препараты, улучшающие состояние сердца и кровеносных сосудов.
Взаимосвязь щитовидки и сердца
Функция сердца – обеспечивать кровоснабжение всех органов и систем. Оно является частью сердечно-сосудистой системы и располагается в центре грудной клетки.
Щитовидная железа размещена на шее в районе адамова яблока. Ее функция – синтез трийодтиронина (Т3) и тироксина (Т4). Она является частью эндокринной системы.
Органы, принадлежащие к разным системам, связаны друг с другом общими обменными процессами. Как влияет на сердце щитовидная железа, зависит от дисбаланса в работе органа и соотношения производимых гормонов.
Как щитовидка влияет на сердце?
От состояния щитовидной железы зависит скорость сердцебиения.
Гормоны, синтезируемые щитовидной железой, являются жизненно необходимыми. С их помощью регулируется работа всего организма, в частности, обеспечение кислородом всех тканей. При подозрении на нарушение работы щитовидки проводится анализ, выявляющий количество в крови гормонов Т3, Т4, тироксин. При гипотиреозе гормоны вырабатываются в недостаточном количестве, из-за чего человек становится слабым, а сердцебиение замедляется.
При зобе, когда уровень гормонов железы повышен, у пациента развивается тахикардия ― учащенное сердцебиение. Высокий уровень гормонов выявляют при воспалительных процессах в щитовидке или при наличии новообразований, которые активно синтезируют гормоны. Ускорение обменных процессов в организме и сокращения сердечной мышцы формируют в организме состояние постоянного стресса. В результате повышается риск развития сердечной недостаточности и внезапной смерти пациента.
Что такое гипотиреоз
Гипотиреоз – это эндокринологическое заболевание, характеризующееся снижением работы щитовидной железы с недостаточной продукцией ее гормонов.
Патология долгое время может протекать бессимптомно; иногда возникают неспецифические признаки, такие как слабость, быстрая утомляемость, которые часто списываются на переутомление, плохое эмоциональное состояние или беременность.
Распространенность гипотиреоза у женщин среднего возраста составляет 2%, пожилого возраста – до 10%.
Диагностика тахикардии при щитовидной железе
Для постановки диагноза и выявления причины учащенного сердцебиения применяются такие методы диагностики:
- Сбор анамнеза. Врач выясняет у пациента особенности его состояния и возникшие изменения со сном и настроением.
- Контроль пульса и АД.
- ЭКГ. Указывает на состояние сердца. Нарушения в работе эндокринной системы не выявляет.
- ЭхоКГ. При гипертериозе у пациента обнаруживается гипертрофия левого желудочка.
- УЗИ щитовидки. Выявляет наличие изменений в железе, воспалительных процессов, новообразований.
- Анализ крови на количество гормонов щитовидной железы. Указывает на сбой в работе щитовидки, объясняет природу аритмии. Кровь на анализ берут вечером, около 22:00―23:00 часов, когда железа наиболее активна. Если кровь взята утром, результат будет не точным, что может негативно отразить на лечении.
Вернуться к оглавлению
Диагностика
Для выявления причин и степени заболевания, а также возможных факторов развития тахикардии, необходимо пройти целый комплекс различных обследований. Как и при любом заболевании, диагностика гипотиреоза включает в себя клинические и дополнительные методы.
Клиническая
Клиническая диагностика включает в себя простейшие методы, осуществляемые лечащим врачом. В ходе беседы и осмотра собирается первичная информация о характере заболевания и общем состоянии пациента.
| Основные исследования | Методы | Информация |
| Опрос | Сбор жалоб | Выясняются беспокоящие симптомы:
|
| Анамнез заболевания | Собирается информация о заболевании:
| |
| Анамнез жизни | Получается информация о характере образа жизни:
| |
| Осмотр | Общий осмотр | Проводится оценка:
|
| Оценка систем организма | Оценка работы систем организма:
|
Дополнительная
Этот раздел диагностики включает в себя лабораторные и инструментальные методы. Рассмотрим подробнее, какие анализы и исследования назначаются при гипотиреозе.
Лабораторная
Лабораторная диагностика включает в себя анализы биологических жидкостей организма. При гипотиреозе диагностическое значение имеют различные исследования крови.
Перечень требуемых анализов
Для диагностики патологии щитовидной железы назначаются следующие анализы:
- Клинический анализ крови – большое значение имеет уровень эритроцитов, лейкоцитов, гемоглобина и СОЭ;
- Биохимический анализ крови – исследуется уровень АСТ, АЛТ, билирубина, мочевины и креатинина, холестерина;
- Анализ крови на гормоны щитовидной железы – выясняется уровень ТТГ, Т3 и Т4;
- Анализ на АТ к ТПО – исследование уровня антител к тиреоидной пероксидазе (ферменту, участвующему в синтезе йодсодержащих гормонов).
Также сдаются анализы на уровень сывороточного железа, протромбина и фибриногена; назначается коагулограмма, общий анализ мочи. Но они применяются, в основном, для выявления сопутствующих патологий и не несут важной диагностической информации.
Подготовка к исследованию
Для получения достоверных результатов исследования крови необходимо соблюдать следующие правила:
- Любой анализ крови сдается натощак – это значит, что перед исследованием запрещено принимать пищу как минимум 8 часов;
- За 48 часов до исследования рекомендуется исключить из рациона жареные, жирные блюда, а также спиртосодержащие напитки;
- Сдавать кровь на анализ необходимо в утреннее время (не позже 10 часов утра);
- Накануне сдачи анализа нужно исключить чрезмерные физические нагрузки и эмоциональное перенапряжение;
- Не рекомендуется проходить какие-либо инструментальные исследования, физиопроцедуры перед сдачей крови.
Недостоверные результаты анализа крови могут спровоцировать лекарственные средства. Их прием необходимо исключить за 1,5-2 недели до исследования. В случае получения постоянной терапии отмену препаратов необходимо согласовать с лечащим врачом.
Интерпретация анализов
После исследования крови их результаты могут иметь различные цифры. Рассмотрим подробнее, что означают те или иные отклонения в анализах.
Общий или клинический анализ крови отражает уровень основных ее молекул:
- Сниженный уровень эритроцитов и гемоглобина означает, что человек страдает анемией; стадия заболевания зависит от степени отклонения этих показателей;
- Повышенный уровень лейкоцитов и СОЭ указывает на наличие воспалительного процесса в организме.
Биохимический анализ крови, в основном, позволяет судить о работе печени и почек:
- АЛТ – это фермент, содержащийся в печени, почках, меньшей степени – сердце и поджелудочной железе;
- Повышение этого показателя свидетельствует о поражении соответствующих органов;
- Повышение мочевины и креатинина свидетельствует о недостаточной работе почек, в меньшей степени – о патологии эндокринной системы;
- Увеличение уровня холестерина означает высокий риск развития атеросклероза.
Результаты анализов крови на гормоны щитовидной железы также различны. Могут наблюдаться следующие изменения:
- Повышение уровня ТТГ и нормальные показатели Т3 и Т4 говорят о субклиническом (бессимптомном) течении гипотиреоза, для предупреждения перехода в клиническую стадию необходимо начать терапию;
- Увеличение ТТГ и снижение Т4 говорят о развитии первичной формы гипотиреоза;
- Сниженный или нормальный показатель ТТГ и снижение Т4 диагностирует вторичную форму заболевания;
- Значительное снижение ТТГ и увеличение Т3 и Т4 говорят о тиреотоксикозе.
По изменению уровня антител к ТПО нельзя диагностировать гипо- или гипертиреоз. Их повышение свидетельствует об аутоиммунном поражении щитовидной железы.
Инструментальная
Инструментальные методы позволяют получить информацию о состоянии органов и поставить окончательный диагноз. Назначаются следующие исследования:
- УЗИ надпочечников, сердца и щитовидной железы – позволяет судить о структурном изменении органов и их болезнях;
- ЭКГ, холтеровское мониторирование – исследования электрической активности сердца (назначаются на предмет нарушений проводящей системы сердца, для диагностики ИБС);
- Сцинтиграфия щитовидной железы – это радиоизотопное исследование, диагностирующее структурные изменения органа; часто применяется для определения динамики лечения как гипо-, так и гипертиреоза.
Для диагностики кровоизлияния или опухоли щитовидной железы назначается компьютерная или магнитно-резонансная томография (КТ или МРТ).
Лечение патологии
Цель лечения тахикардии при гипертериозе ― восстановить нормальную работу щитовидной железы, устранить причину аритмии.
Лечить тахикардию при болезнях щитовидки несложно, главное — определить, а потом и восстановить уровень гормонов железы в крови. Медикаменты подбираются врачом индивидуально, с учетом результатов анализа и имеющихся сопутствующих патологий. В основе терапии — препараты, угнетающие функцию железы. Их нужно принимать только по назначению врача, в строго указанных дозах. Для устранения симптомов пациенту прописывают лекарства, нормализующие пульс, чтобы снять нагрузку с сердечной мышцы, и успокоительные препараты.
Народные средства
Для устранения тахикардии, вызванной патологией щитовидки, рекомендуется включить в рацион грецкие орехи (минимум 3―4 ореха в день с 1 ч. л. меда). На время лечения следует перейти на диету с минимальным содержанием продуктов животного происхождения. Восстановление работы щитовидки и нормализацию сердечного ритма обеспечивают настои боярышника и валерианы. Их можно приготовить самостоятельно или приобрести в аптеке.
Особенности лечения тахикардии
Если тахикардия запущена заболеванием щитовидной железы, то цель лечения заключается в устранении первичной болезни или купировании ее проявлений.
Медикаментозная терапия
Лечение препаратами назначается по результатам анализа на гормоны. Необходимы лекарственные средства для угнетения функции органа, чтобы нормализовать продуцирование гормонов. В некоторых случаях лечение требуется пожизненно.
Препараты, угнетающие функцию щитовидной железы, назначаются исключительно специалистом. Дозировку определяют в индивидуальном порядке и рассчитывают в зависимости от уровня гормонов у конкретного пациента.
Особенностью лечения тахикардии при гипертиреозе является слабо выраженная реакция на прием сердечных гликозидов, хотя в лечении аритмии и при развитии сердечной недостаточности такие препараты входят в основной медикаментозный комплекс.
Для снижения частоты сердечных сокращении и сократительной способности миокарда прибегают к β-адреноблокаторам. Чаще лечение выполняют Пропранололом, Анаприлином, Индералом. Эти препараты являются неселективными β-адреноблокаторами. Такую медикаментозную терапию назначают, учитывая индивидуальную чувствительность к препаратам и результаты физиологических тестов (выполняются под контролем электрокардиограммы).
При тахикардии на фоне заболевания щитовидной железы необходимо улучшить работу сердечной мышцы. С этими целями прибегают к успокоительным средствам. Хороший эффект обеспечивают растительные препараты: настойка пустырника, препараты валерианы, Персен, Ново-Пассит.
Если тахикардия при патологиях щитовидной железы сопровождается артериальной гипертензией, то целесообразно назначение антагонистов кальция. Такие препараты, как и β-адреноблокаторы, относятся к антиаритмическим медикаментам. Из числа антагонистов кальция чаще прибегают к Изоптину, Финоптину, Коринфару.
Коррекция образа жизни
При тахикардии на фоне патологий щитовидной железы необходимо придерживаться определенного образа жизни. Следует соблюдать несколько рекомендаций:
- питаться регулярно и сбалансировано;
- переедание запрещено, порции должны быть небольшими;
- отказаться от кофеина, крепкого чая;
- снизить уровень поваренной соли в рационе;
- исключить алкоголь и курение;
- избегать эмоциональных перегрузок и стресса.
Больному важен покой и правильный режим. Даже легкие нагрузки и переутомление могут спровоцировать приступ патологии.
Некоторые заболевания щитовидной железы способны привести к развитию тахикардии. Механизмы развития нарушений могут различаться, но в любом случае пациенту требуется грамотное лечение. Определить особенности терапии можно только после полноценной диагностики состояния эндокринной и сердечно-сосудистой системы.
Общие сведения о болезни
Тиреоидит Хашимото был назван в честь врача-ученого, описавшего гормональную патологию и установившего ее провоцирующие факторы. АИТ часто приводит к гипотиреозу, когда ЩЖ не способна синтезировать тиреоидные гормоны в достаточном для организма количестве. При этом нарушаются обменные процессы и страдает сердечно-сосудистая система.
При развитии воспаления в тканях, в результате аутоиммунных изменений, болезнь переходит в хроническую форму. Полностью вылечить болезнь не удастся, но после консультации с эндокринологом пациенту будет назначено лечение, с помощью которого можно восполнить недостаток гормонов и защитить организм.
Факторы риска развития гипотиреоза
Теоретически, гипотиреоз может развиться у любого человека. Однако риск возникновения заболевания повышается, если человек имеет провоцирующие факторы. Итак, в зону риска попадают люди со следующими факторами:
- Женский пол;
- Возраст старше 60-70 лет;
- Отягощенная наследственность (люди имеющие родственников с гипотиреозом);
- Наличие в анамнезе аутоиммунных патологий (ревматоидный артрит, системная красная волчанка);
- Получение тиреостатической терапии или лечение радиоактивным йодом;
- Перенесенные хирургические вмешательства на щитовидке.
Людям, имеющим повышенный риск развития гипотиреоза, рекомендуется ежегодно проходить исследование на уровень тиреоидных гормонов в крови.
Виды патологии
Аутоиммунный тиреоидит ЩЖ характеризуется несколькими формами течения:
- Хронический. К развитию данного вида болезни (наиболее часто диагностированного) приводит высокое количество Т-лимфоцитов. Часто возникает гипотиреоз на фоне аутоиммунного тиреоидита.
- При беременности или послеродовой. Формируется при гормональных скачках и вследствие изменения строения организма женщины, который готовится к родам. Восстановление происходит очень быстро, функции железы полностью восстанавливаются.
- Безболевой. Считается непредсказуемым, ход течения сложно определить, а гормональные нарушения на начальном этапе отсутствуют. Для выявления патологии нужны регулярные обследования.
- Цитокин-индуцированный. Развивается на фоне приема медпрепаратов, предназначенных для лечения печения и нарушений крови. Терапия достаточно сложная и длительная.
Тахикардия из-за щитовидной железы: симптомы, лечение и профилактика
Некоторые недуги щитовидной железы сопровождаются развитием сердечных патологий. Одной из них является тахикардия. Щитовидка – это один из самых важных регулировщиков всех процессов, происходящих в организме, и неполадки в ее работе отрицательно влияют на все органы и системы, но сердечная мышца при том страдает больше всего.
Тахикардия и щитовидка: связь и методы лечения
Заболевания щитовидки – это очень часто встречаемые недуги у лиц любого пола и любого возраста, и чтобы не допустить развития тяжелых патологий необходимо своевременно проходить осмотр у квалифицированного специалиста.
Каким образом оказывается влияние на сердце?
Связь между работой щитовидки и сердечными сокращениями очевидна – от ее работы зависит скорость сердцебиения. Щитовидная железа продуцирует гормоны, которые очень важны для сбалансированной работы организма.
При помощи тироидных гормонов происходит не только регулировка всех жизненно важных систем организма, но и обеспечение органов кислородом.
В связи с этим, если в щитовидке имеются нарушения, и она работает в сниженном ритме, тироидные гормоны синтезируются в недостаточном количестве, что и провоцирует слабость и снижение сердечных сокращений. И наоборот, когда развивается зоб, и железа работает в ускоренном темпе, пульс учащается, то есть возникает тахикардия.
Повышенный синтез гормонов происходит и при воспалении в железе, а также при наличии различных образований, которые являются гормонозависимыми и продуцируют гормоны.
У человека с неполадками в работе этого эндокринного органа при учащенном сердцебиении организм постоянно находится в стрессовом состоянии, что повышает риск развития опасных сердечных патологий, которые могут привести к летальному исходу.
Учащенное сердцебиение и работа щитовидки связаны между собой таким образом.
Сердечная мышца сокращается под влиянием импульсов, но при недугах щитовидки (в частности при гипертиреозе) гормоны, которые вырабатываются в большом количестве, эти импульсы генерируют в произвольном порядке, что естественно влияет на сердце. Поэтому оно начинает биться быстрее. При гипотиреозе развивается брадикардия, то есть частота сердечных сокращений снижается.
Надо сказать, что лечение как тахикардии, так и брадикардии, развивающихся на фоне болезней щитовидки, не сложное, но важно, чтобы оно назначалось опытным лечащим врачом.
Общие симптомы нарушений работы щитовидки
Симптомы, которые могут свидетельствовать о сбоях в работе важного эндокринного органа, бывают следующие:
- увеличение или снижение массы тела при обычном рационе питания и неизменных физических нагрузках;
- повешенный уровень холестерина;
- зябкость или чрезмерная потливость;
- непереносимость повышенных или пониженных температур;
- учащенное или сниженное сердцебиение;
- мышечные боли;
- поносы или запоры;
- бессонница;
- нарушения в менструальном цикле;
- нервозность;
- подавленное и вялое состояние;
- отечность;
- сухость кожных покровов и выпадение волос.
Все эти симптомы являются общими, и только по их наличию поставить правильный диагноз невозможно.
Заболеваний щитовидки много, и каждое из них имеет свои индивидуальные симптомы. К примеру, при онкологических процессах в железе, у человека появляется осиплость в голосе, лимфатические узлы увеличиваются, пациенты жалуются на трудность при глотании и болевые ощущения в области горла.
При гипотиреозе симптоматика зависит от возраста пациента, степени гормональной недостаточности и длительности недуга. У новорожденных симптомы гипотиреоза могут отсутствовать вовсе, а у детей поле 2 лет ярким симптомом недостаточности тироидных гормонов является низкий рос, умственная отсталость и сложности в обучении.
Взрослые люди при гипотиреозе жалуются на лишний вес, запоры, выпадение волос, постоянное чувство холода и пересыхание кожи. У женщин может наблюдаться нарушение репродуктивной функции и сбои в менструальном цикле.
Если женщина с гипотиреозом беременеет, то у нее возникает повышенный риск выкидыша, анемия, повышается давление, а также возможны преждевременные роды. Ребенок, рожденный женщиной с гипотиреозом может отставать в умственном и физическом развитии, а при рождении имеет недостаточный вес.
Что касается пожилых людей, то у них гипотиреоз сопровождается ухудшением слуха и памяти, возможны депрессивные состояния. Эти симптомы многие ошибочно принимают за возрастные изменения.
Симптоматика гипертиреоза тоже во многом зависит от возраста и длительности течения недуга. В этом случае у больных развивается тахикардия, нервозность, резко снижается вес, появляется одышка и потливость. У пожилых людей гипертиреоз сопровождается аритмией и сердечной недостаточностью, возможны частые приступы стенокардии.
При воспалительных процессах в железе у пациентов наблюдается увеличение веса, сонливость, огрубение голоса и ощущения присутствия инородного тела в горле. С прогрессированием заболевания может появиться выпадение волос, зябкость, запоры и сухость кожных покровов.
Зоб или увеличение размеров железы сопровождается затрудненным дыханием или проблемами при глотании, пациенты визуально могут видеть увеличение объемов шеи.
Диагностика заболеваний
Надо обязательно понимать, что тахикардия может быть не только сопутствующим симптомом при функциональных расстройствах щитовидки, но и самостоятельным и очень опасным заболеванием. Чтобы диагностика была правильной, необходимы следующие методы:
- Устный распрос. Врач задает вопросы о симптоматике и определяет наличие нарушений не только в работе сердца, но и нервозность, слабость и психологические нарушения.
- ЭКГ. Если тахикардия вызвана нарушениями в работе щитовидки, то в большинстве случаев этот анализ не выявляет патологий в сердце (на ранних этапах заболевания разумеется).
- ЭхоКГ. Если у пациента подозревается гипертиреоз, то этот анализ показывает наличие левожелудочковой гипертрофии.
- УЗИ эндокринного органа может визуализировать наличие образований в железе, воспаление или другие патологические изменения.
- Лабораторные исследования крови на тироидные гормоны указывают на сбои в работе органа, и объясняют причины развития тахикардии. Желательно в этом случае сдавать кровь после 10 вечера, так как именно в это время проявляется наибольшая активность железы.
Народная терапия
Прежде всего при тахикардии, вызванной нарушениями в щитовидке, следует отказаться от кофе, крепкого чая, курения, жирной пищи, соленого и острого. Питание должно быть регулярным, сбалансированным и полезным.
Переедание необходимо исключить, так как такое явление может провоцировать нежелательные приступы. В рацион питания полезно включать натуральный мед, отруби, фрукты и овощи.
Очень важно перестать нервничать и испытывать эмоциональные перегрузки.
Чтобы снизить частоту пульса можно использовать нетрадиционные методы лечения. Очень эффективным средством является овсяной сок. Из надземной части растения необходимо выжать сок и пить его по полстакана 2-3 раза в день. Это средство особенно показано тем, у кого тахикардия сопровождается регулярно повышенным давлением.
https://www.youtube.com/watch?v=hd6em9ouaqg
Боярышник – всем известное средство для лечения сердечных недугов. При тахикардии, спровоцированной сбоем в работе щитовидки, очень полезно пить чай с этими плодами. Кроме того, в чай полезно добавлять траву пустырника.
Синий василек тоже неплохо справляется с тахикардией. На стакан кипятка необходимо взять чайную ложку цветков, настоять в течение часа, а затем профильтровать и пить по половине стакана несколько раз в день.
Источник: https://gb2zlat74.ru/zabolevaniya/tahikardiya-iz-za-shhitovidnoj-zhelezy-simptomy-lechenie-i-profilaktika.html
Симптоматические проявления
Симптомы патологии меняются в зависимости о того, какого именно гормона не хватает. В большинстве случаев болезнь протекает бессимптомно и обнаруживается совершенно случайно при плановом осмотре.
Но все-таки, определенные симптомы можно указать:
- вялость, депрессия, апатия;
- быстрое снижение или напротив, – набор веса;
- выпадение и истончение волос, вплоть до аллопеции;
- сухость кожных покровов;
- першение, чувство инородного тела в горле;
- увеличение железы в размере;
- проблемы с запоминанием;
- тремор конечностей;
- развитие тахикардии, увеличение ЧСС даже в состоянии покоя;
- усталость даже после продолжительного сна или отдыха.
При наличии нескольких из указанных симптомов, лучше обратиться к врачу и сдать необходимые анализы. Это даст возможность предотвратить развитие болезни и начать ее лечение.
Предпосылки развития болезни
С учетом того, что гормональная система еще не до конца изучена, болезни аутоиммунного генеза лечить достаточно сложно. Но провоцирующие факторы, способствующие развитию патологии уже известны, к ним относятся:
- воспаления, возникшие в тканях железы;
- хронические инфекции в организме;
- бесконтрольный прием лекарственных препаратов (особенно йода в любой его форме), важно понимать, что опасен как избыток, так и недостаток йода;
- облучение;
- частые ОРВИ, грипп;
- период гестации, во время которого вероятность развития болезни возрастает примерно на 20%.
Генетический фактор считается основной причиной развитие гипотиреоза аутоиммунного генеза. Поэтому, если у кого-либо из близких родственников имеются диагностированные патологии ЩЖ, важно регулярно следить за своим здоровьем.
Аутоиммунный гипотиреоз: диагностика
Диагноз ставится на основании результатов анализов, с учетом клинических проявлений и при выявлении патологий в ЩЖ.
Какие исследования потребуются:
- Анализ крови (определяется уровень Т4 и ТТГ). На ранних этапах развития патологии уровни гормонов могут быть нормальными, может быть отмечен высокий уровень антител к тиреоидной пероксидазе и в редких случаях – к тиреоглобулину. Что такое АТПО, можно узнать из статьи.
- Иммунограмма.
- Изучение уровня аутоантител (тиреоидного типа).
- Ультрасонография железы. Назначается при наличии у пациента пальпируемых узлов.
- УЗИ ЩЖ.
- Биопсия.
После изучения всех данных специалист подбирает наиболее эффективный способ терапии.
Как влияет щитовидная железа на работу сердца
При некоторых болезнях щитовидной железы эндокринолог назначает пациенту консультацию кардиолога. Многие игнорируют эти рекомендации, не зная, как щитовидка влияет на сердце. В дальнейшем больным приходится сталкиваться с патологиями сердечно-сосудистой системы. Предотвратить их можно своевременной профилактикой и обследованиями. Диагностика выявляет еще на ранних стадиях отклонения, вызванные дефектами щитовидной железы.
Лечение
Терапия АИТ занимает довольно много времени. Конечно, полностью вылечить недуг невозможно, но стабилизировать состояние и контролировать его – можно.
Лечение заключается в следующем:
- Если патологию провоцирует гиперфункцию железы, используются бета-блокаторы, способные предотвратить развитие сердечных патологий.
- При гипотиреозе лечение основывается на приеме искусственных гормоновЩЖ (Л-Тироксин). Дозировка все время корректируется, для этого регулярно (1 раз в 3 месяца, в некоторых случаях сроки меняются в зависимости от состояния пациента и уровня гормонов) назначается сдача анализа ТТГ.
- Для контроля аутоиммунной системы используется иммуномоделирующая коррекция, а именно – специальные прививки (например, от гриппа), способные укрепить иммунный ответ.
- Возможно назначение противовоспалительных компонентов.
- Специалист может прописать глюкокортикоиды, чтобы приостановить развитие патологии.
- При разрастании ткани ЩЖ возможно озлокачествление опухоли. В данном случае рекомендуется проведение операции по удалению всей железы или ее части.
Важно обратить внимание на питание. Для нормального функционирования ЩЖ достаточно в сутки 150 мкг йода, поэтому нужно ограничить продукты, его содержащие. В большинстве случаев пациенту назначается пожизненная ЗГТ, только к корректировкой дозировки.
Профилактика
Полностью предотвратить развитие гипотиреоза невозможно. Однако можно значительно снизить риск его возникновения при помощи простых правил:
- Составить сбалансированный рацион, обогащенный минералами и витаминами, а также йодосодержащими продуктами;
- Избегать травм щитовидной железы, облучения шеи и верхней части грудной клетки;
- Своевременно лечить провоцирующие гипотиреоз заболевания (ожирение, эндемический зоб);
- Избегать чрезмерных физических и эмоциональных нагрузок.
Рекомендуется ежегодно проходить профилактические медицинские осмотры и регулярно сдавать анализ на уровень гормонов щитовидной железы.
О чем говорит кашель при щитовидке?
Кашель при заболевании щитовидной железой, в основном носит рефлекторную природу. Щитовидная железа начинает увеличиваться в размерах, что становится причиной затруднения дыхания и глотания. Состояние больного обостряется, когда у него имеется зоб, что сильно давит на трахею. Реакция организма на это – кашель. Это рефлекторная реакция, таким образом, дыхательные пути очищаются от присутствия инородных частиц. Разница в том, что если причина кашля зоб, состояние не идет на поправку. Человек кашляет постоянно, состояние постепенно ухудшается. Кашель при заболевании щитовидной железы, невозможно лечить обычными способами.
Роль щитовидной железы в организме
Данный орган выполняет массу важных функций в организме, к ним можно отнести:
- Щитовидная железа меняется в размерах под влиянием разных факторов.
- Именно щитовидная железа отвечает за иммунитет организма.
- При ее нормальной работе вырабатываются надлежащие гормоны.
- От ее функционирования зависит состояние здоровья в целом.
Читать также: Тахикардия учащенное сердцебиение
Наши читатели рекомендуют!
В короткие сроки и главное эффективно вылечить щитовидную железу поможет «Монастырский чай». Это средство содержит в своем составе только натуральные компоненты, которые комплексно воздействуют на очаг болезни, прекрасно снимают воспаление и нормализуют выработку жизненно необходимых гормонов. Вследствие чего все обменные процессы в организме будут работать правильно. Благодаря уникальному составу «Монастырского чая» он полностью безопасен для здоровья и очень приятен на вкус.
Ее функционирование впрямую связана с работой кишечника. Проблемы с кишечником может стать стимулом для роста щитовидки.
Что инспирирует рост щитовидной железы?
Диагностика заболевания, причиной которого дисфункция щитовидки трудная задача. Иногда на это требуется время больше месяца, так как симптомы, связанные с этим органом часто можно путать с признаками заболеваний других орган — систем.
- Наследственный фактор.
- Подверженность организма.
- Ущербное проработка кишечником йода или неполное его попадание в щитовидку.
- Дефицит йода в организме, связанный с его малым количеством в повседневном рационе.
- В последние годы йод стали добавлять в поваренную соль, что положительно повлияло на решение проблемы. Но у каждого организма свои нормы и кому – то для полноценной работы щитовидки могут понадобиться более ощутимые дозы йода.
Заболевания, сопровождающиеся кашлем, проявляются рядом признаков
Основные симптомы описываются таким списком:
- Комок в самой гортани.
- При глотании пищи имеются затруднения, иногда пища застревает.
- Приступы сильного удушья.
Кашель при увеличении щитовидной железы постепенно обостряется, процесс сопровождается такими признаками:
- В начале заболевания, когда железа еще в стадии изменения кашель бывает редкостным, больной не чувствует ощутимых изменений.
- Со временем заболевание развивается, что доводит к значительному увеличению щитовидной железы. Кашель становится неотступным, человек замечает затруднения при глотании. У отдельных больных замечается комок в гортани, застревания еды при глотании, асфиксия приступообразного характера.
- В определенных случаях увеличение железы становится ощутимо визуально, к примеру при росте зоба, когда шея деформируется, внизу горло увеличивается, будто выпирается. Кашель начинает менять характер, это связанно с активностью зоба.
Уровень йода можно определить с помощью простого домашнего теста. Участок кожи нужно плотно намазывать йодом и наблюдать за активностью всасывания. О том какие особенности кашля при заболеваниях щитовидки и о причинах его развития можно узнать здесь:
Проблема щитовидки часто сопровождается показателями сердечных недугов. Больной чувствует:
- колющие боли в области сердца;
- тахикардию;
- аритмию;
- повышенную вспыльчивость и нервозность.
Характерны также такие симптомы:
- слабость, человек очень быстро устает;
- частые головные боли;
- затруднения при преодолении любых нагрузок.
Диагноз можно поставить с помощью проведения УЗИ. Однако данное исследование не дает целую картину недуга, и поэтому часто применяется способ пунктирования. Поставить точный диагноз можно только после проведения группы исследований.
Как проводится лечение при помощи медикаментов?
Первое что нужно предпринять – стабилизация состояния щитовидной железы. Лечение нужно сконцентрировано на уменьшение ее величины и убивание рефлективного кашля. Величину железы можно налаживать при отсутствии зоба.
Увеличение щитовидки может носить и временную тенденцию, связанно с некоторыми болезнями. Лечение должно проводиться осмотрительно и тщательно. Для преуменьшения величины и восстановления естественного состояния щитовидки назначают:
При аутоиммунных положениях, в случае чего организм принимается изживать свои клетки, медикаменты и гормоны вводятся в щитовидную железу (заместительная терапия). Железа может выделять чрезвычайно много или мало гормонов. Цель правильного лечения восстановление состояния нормального функционирования органа. Лучше добиться результата с помощью лекарств, чем применять заместительную терапию. При таком лечении устраняются явные симптомы и корень заболевания.
Для подавления кашля назначают медикаменты на базе кодеина. Лекарство и его производные отпускаются по предписанию врача. Кодеин — исключительное лекарство, который до полного притеснения может подавлять очаг кашля.
Как оздоровиться при помощи народных средств?
Смягчить кашель в домашних условиях помогают:
- Молоко с медом или инжиром.
- Редька с медом.
- Домашние леденцы, приготовленные на основе лечебных трав.
Чем опасно заболевание, сопровождающееся кашлем?
Если своевременно не удерживать изменения щитовидной железы в размерах или при необходимости ее удалить, она займет всю прогалину в гортани и у человека начнется асфиксия. В случае прогрессирующего зоба могут начаться злокачественные изменения.
Нельзя игнорировать кашель, в обратном случае он будет развеваться. Иногда даже лечение не обеспечивает нужный результат. Использование гормонов может вызвать метеоризм, варьирование веса, повлиять на выработку важных ферментов. Кашель — предупредительный сигнал, оповещающий, что у человека серьезные изменения на гормональном уровне. Щитовидная железа — важнейший орган и следует прилагать усилия для сохранения ее работоспособности и нормального функционирования.
Читать также: Лечебная физкультура при тахикардии
Тахикардия при тиреотоксикозе как лечить
Версия: Справочник заболеваний MedElement
Классификация
I. Степени тяжести тиреотоксикоза
1. Легкая: — ч астота сердечных сокращений (ЧСС) 80-120 в минуту; — нет мерцательной аритмии; — нет резкого похудания; — работоспособность снижена незначительно;
— слабый тремор рук.
2. Средняя: — ЧСС 100-120 в минуту; — увеличение пульсового давления; — нет мерцательной аритмии; — похудание до 10 кг;
— работоспособность снижена.
3. Тяжелая: — ЧСС более 120 в минуту; — мерцательная аритмия; — тиреотоксический психоз; — дистрофические изменения паренхиматозных органов; — масса тела резко снижена;
— трудоспособность утрачена.
Любому клиницисту очевидно, что, пользуясь такими критериями, определить степень тяжести тиреотоксикоза у конкретного пациента достаточно сложно. Например, какова степень тяжести тиреотоксикоза если ЧСС -100 уд./мин., пациент похудел на 15 кг, а трудоспособность при этом утрачена. Еще один вариант классификации, хотя и не лишен недостатков, но представляется более конкретным.
II. Степени тяжести тиреотоксикоза
1. Субклинический (легкого течения): устанавливается преимущественно на основании данных гормонального исследования при стертой клинической картине.
2. Манифестный (средней тяжести): имеется развернутая клиническая картина заболевания.
3. Осложненный (тяжелого течения). Осложнения: — мерцательная аритмия; — сердечная недостаточность; — тирогенная относительная надпочечниковая недостаточность; — дистрофические изменения паренхиматозных органов; — психоз;
— резкий дефицит массы тела.
Этиология и патогенез
Развитие медикаментозного тиреотоксикоза обусловлено приемом тиреоидных препаратов в более высоких дозах по сравнению с физиологической секрецией гормона. В клинической практике препараты щитовидной железы (ЩЖ) применяют для лечения гипотиреоза, как метод супрессивной терапии при раке ЩЖ или доброкачественных узлах, а в последнее время все чаще — в борьбе с ожирением.
При заместительной гормонотерапии в лечении гипотиреоза тиреоидные препараты обеспечивают организму недостающие ему гормоны ЩЖ. При зобе стремятся добиться такой концентрации йодтиронинов в крови, которая позволила бы тормозить повышенную секрецию ТТГ и таким образом уменьшить гиперплазию ткани ЩЖ.
В остальных случаях лечебный эффект связан с непосредственным действием тиреоидных препаратов на интенсивность обменных процессов, что способствует уменьшению жировых депо и увеличению выделения жидкости из организма.
В данных случаях введение тиреоидных гормонов в физиологических количествах не приводит к желанному эффекту, так как они тормозят собственную секрецию ЩЖ посредством уменьшения аденогипофизарной и тиреотропной секреции, и их концентрация в сыворотке крови остается неизменной.
Для того чтобы добиться лечебного результата, доза гормональных препаратов должна быть несколько выше физиологически секретируемого количества.
Создавшаяся слабая гипертироксинемия может вызвать желаемое отклонение в равновесии между липосинтетическими и липолитическими процессами и приведет к усиленной мобилизации жира и воды из подкожных тканей. Когда этот эффект слабо выражен, он не приводит к особым нарушениям и при достаточно продолжительном применении препаратов уменьшает вес и отеки.
Задержать на оптимальном уровне лекарственную тиреогормональную концентрацию не всегда возможно либо в связи с изменениями в потребностях организма, либо по причине невольной или вольной передозировки, продиктованной желанием добиться более скорого лечебного эффекта.
В таких случаях относительно более высокая тироксинемия вызовет различное по степени повышение основного обмена, что приведет к проявлениям симптомов тиреотоксикоза: тахикардия, адинамия, повышенная потливость, нервозность, быстрая потеря веса и прочие.
Такой медикаментозный тиреотоксикоз, не идентичен диффузному токсическому зобу главным образом потому, что ЩЖ больного находится в полном функциональном покое. Это доказывается низкой поглощаемостью 131I ЩЖ и повышением ее после стимуляции железы ТТГ.
Вследствие различного патогенетического механизма отсутствуют выраженные симптомы со стороны глаз, кроме блеска и слабо выраженной ретракции век. ЩЖ не увеличена, а если до того был налицо зоб, то, как правило, объем его уменьшается.
Особенности проявления и терапии тахикардии, спровоцированной заболеваниями щитовидной железы
Нарушения сердечного ритма способны развиться на фоне некоторых заболеваний щитовидной железы, так как она участвует в деятельности различных систем организма. Связь этих патологий можно выявит посредством комплексного обследования. Терапию необходимо назначать по его результатам.
Могут ли болезни щитовидной железы спровоцировать тахикардию?
Нормальная работа щитовидки важна для функциональности различных систем организма. Дисфункция органа вызывает изменения, в том числе и в деятельности сердца.
Частота сердцебиения связана с состоянием щитовидной железы. Она синтезирует множество гормонов, регулирующих работу организма и обеспечивающих ткани кислородом. Гормональный уровень растет, а сердцебиение учащается. Такое чаще происходит на фоне новообразований или воспалительного процесса.
Развитие тахикардии обусловлено постоянной связью сердца и щитовидной железы. Повышение гормонального уровня отражается на синусовом узле, который располагается в правом предсердии.
Он генерирует электрические импульсы, вызывающие сокращения миокарда. При высоком гормональном уровне они воспроизводятся хаотично, воздействуя на сердце.
В результате оно сокращается быстрее, сердцебиение учащается, возникает тахикардия.
При болезнях щитовидки обменные процессы могут ускориться. Это заставляет сердечную мышцу усиленно сокращаться, формирует хронический стресс. Такие изменения могут закончиться сердечной недостаточностью, что чревато летальным исходом.
На фоне болезней щитовидки тахикардия бывает рефлекторным явлением. Учащение сердцебиения в таких случаях является реакцией на приступ сильной боли.
Симптомы тахикардии при заболеваниях щитовидной железы
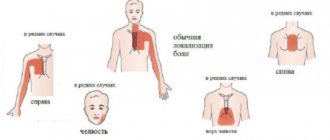
Если тахикардию вызывают сбои в функционировании щитовидки, распознать нарушения можно по следующим симптомам:
- частота сердечных сокращений превышает норму (верхний предел 90 ударов) и может увеличиться до 140 ударов в минуту;
- при физических и психических нагрузках сердечные сокращения ускоряются до 160 ударов в минуту и выше, такие показатели являются критической отметкой;
- частота сердечных сокращений не зависит от положения тела и того, спит человек или бодрствует;
- в груди возникают болезненные ощущения;
- биение сердца чувствуется человеком: оно отдается в область шеи, живота, головы;
- одышка.
Такие признаки тахикардии одновременно перекликаются с симптомами, указывающими на патологию щитовидной железы. У больного можно наблюдать:
- нарушения сна;
- нервозность;
- потерю в весе;
- усилившееся потоотделение;
- участившееся мочеиспускание;
- диарею;
- нарушения менструального цикла.
Признаки заболеваний щитовидной железы довольно обобщены, потому подтвердить патологию в этой области можно только после комплексного обследования. Тахикардию могут вызывать различные болезни этого органа, и у каждой есть свои специфические признаки.
Во время диагностирования тахикардии на фоне патологий щитовидной железы нередко выявляют признаки систолической гипертонии.
В этом случае повышение давления наблюдают только по систолическому параметру, по диастоле показатели остаются в норме либо изменяются в меньшую сторону.
Систолическую гипертензию запускает возрастание сердечного выброса и ударного объема, к которым сосудистая система приспособиться не может.
Степень яркости симптомов зависит от формы гипертиреоза (гиперфункции щитовидки):
- Если он выражен в легкой степени, то основные проявления носят невротический характер. Частота сердечных сокращений в этом случае вырастает максимум до 100 ударов в минуту. Возможна небольшая потеря в весе.
- При патологии средней степени тяжести сердечные сокращения могут участиться до 100 ударов в минуту. Масса тела человека снижается заметно. Потеря в весе за месяц может составить до 10 кг.
- Тяжелую форму гипертиреоза называют висцеропатической или марантической. В такую стадию заболевание протекает при отсутствии грамотного лечения. Данная форма провоцирует стойкие нарушения сердечного ритма. Тахикардия может привести к мерцательной аритмии и вызвать сердечную недостаточность. Это грозит ускоренным распадом гормонов и последующей острой надпочечной недостаточностью. При тяжелой стадии гипертиреоза потери в весе значительны. Возможна кахексия, когда организм крайне истощен. Это состояние сопровождается изменениями психического состояния человека, активность физиологических процессов резко снижается.
Источник: https://baby-clinic-vozr.ru/narodnaya-medicina/tahikardiya-pri-tireotoksikoze-kak-lechit.html
Причины тиреотоксической болезни сердца
Основными причинами развития тиреотоксической болезни сердца являются следующие заболевания и состояния:
- хирургические вмешательства, операции на щитовидной железе;
- сепсис;
- терапия радиоактивным йодом;
- прием антихолинергических и адренергических препаратов, например, псевдоэфедрина, салицилатов, нестероидных противовоспалительных препаратов;
- химиотерапия;
- чрезмерное употребление гормонов щитовидной железы;
- диабетический кетоацидоз;
- прямая травма щитовидной железы;
- слишком энергичная пальпация щитовидной железы, которая может стимулировать выработку гормонов.
Дополнительные факторы, способствующие развитию тиреотоксической болезни сердца:
- токсикоз беременности;
- пузырный занос.
- плацентарная передача материнского тиреотропного иммуноглобулина новорожденному;
- синдром Маккьюна-Олбрайта с автономной функцией щитовидной железы;
- гиперфункция щитовидной железы;
- многоузловой зоб;
- опухоли, способствующие выработке тиреотропного гормона.
Аутоиммунные заболевания так же могут способствовать тиреотоксической болезни сердца. К таким заболеваниям относятся:
- ювенильный ревматоидный артрит;
- болезнь Аддисона;
- диабет I типа;
- миастения;
- хронический лимфоцитарный тиреоидит (Хашимото);
- системная красная волчанка;
- хронический активный гепатит;
- нефротический синдром.
Симптомы тиреотоксического сердца
Основными симптомами тиреотоксической болезни сердца являются:
- сердечная недостаточность (так называемая застойная сердечная недостаточность);
- сердечный приступ, вследствие которого кровяной сгусток блокирует ток крови в сердце;
- инсульт;
- заболевания периферических артерий;
- внезапная остановка сердца;
- медленный сердечный ритм;
- аритмия.
Возможные симптомы:
- повышенное кровяное давление;
- низкая частота сердечных сокращений (менее 60 ударов в минуту);
- увеличение жесткости стенок кровеносных сосудов;
- увеличение нагрузки на сердце;
- расширение сердечной мышцы.
Проблемы с сердцем могут проявиться даже при умеренном гипотиреозе (субклиническая форма гипотиреоза).
Для контроля возможных симптомов необходимо регулярно посещать врача и проверять уровень кровяного давления. Людям с хроническими заболеваниями необходимо контролировать уровень холестерина, анализы крови. При необходимости коррекции питания нужно обратиться за консультацией к диетологу.
Лечение тиреотоксического сердца
Существует несколько эффективных способов лечения тиреотоксикоза и тиреотоксической болезни сердца. К ним относятся:
1. Радиоактивный йод.
Употребляется в виде пищевой добавки. Радиоактивный йод поглощается щитовидной железой, заставляя ее сокращаться и устраняя симптомы тиреотоксикоза. Продолжительность лечения составляет не менее 3-6 месяцев. Поскольку активность этого вида йода снижает функцию щитовидной железы, больной в дальнейшем должен принимать медицинские препараты, заменяющие тироксин.
2. Антитиреоидные препараты.
Эти препараты постепенно устраняют симптомы гипертиреоза, предотвращая избыточное производство гормонов. К ним относятся пропилтиоурацил и метимазол (Tapazole). Симптомы обычно проходят после 6-12 недель приема, однако лечение должно длиться не менее года, а порой и дольше.
3. Бета-блокаторы.
Эти препараты повсеместно используются для лечения высокого кровяного давления. Они не будут снижать уровень активности щитовидной железы, но они могут уменьшить учащенное сердцебиение и помогут предотвратить тахикардию. Возможные побочные эффекты: усталость, головная боль, расстройство желудка, запор, диарея и головокружение.
4. Хирургическое лечение (тиреоидэктомия).
Показано при беременности, когда нельзя принимать препараты, угнетающие активность щитовидной железы. При тиреоидэктомии врач удаляет большую часть щитовидной железы. Если паращитовидные железы также удаляются, необходимо лечение, направленное на поддержание нормального уровня кальция в крови.
The Hormone Health Network. © 1998-2016 Mayo Foundation for Medical Education and Research. ©1996-2016 MedicineNet, Inc.
Madhusmita Misra, MD, MPH; Chief Editor: Stephen Kemp, MD, PhD.
Как правило 5 секунд может улучшить здоровье и всю вашу жизнь в целом?
Что делать, если новости о коронавирусе не дают спать?
Как заставить себя не касаться часто к своему лицу?
4 предмета в супермаркете, на которых живет больше всего микробов
https://www.youtube.com/watch?v=5hGwrYUfaYI
Как быстро справиться со стрессом?
Как обезопасить себя в условиях пандемии: советы академика Бориса Болотова
Коронавирус наступает, но активно защищаемся
Как запах, которого мы не слышим, влияет на выбор сексуального партнёра
Как влияет тиреотоксикоз на сердце
При тиреотоксикозе имеется избыток гормонов щитовидной железы в крови. Органом-мишенью для них является сердце. Поражение его проявляется ускорением ритма, перегрузкой объемом циркулирующей крови и дистрофическими процессами в миокарде. Лечение должно быть направлено на нормализацию гормонального фона, только после этого могут использоваться кардиологические препараты.
Как сочетается тиреотоксикоз и сердце
Гормоны щитовидной железы могут напрямую действовать на миокард, повышая количество и чувствительность рецепторов к адреналину, кортизолу. В результате формируется тиреотоксическое сердце. Основными нарушениями при этой патологии являются:
- высокая потребность сердечной мышцы в кислороде;
- стойкое учащение сердечного ритма;
- короткий восстановительный период между сокращениями;
- понижение выработки энергии клетками миокарда;
- повышенное давление в системе легочной артерии;
- минутный и ударный объем выше нормы;
- рост систолического давления при неизменном диастолическом;
- большая нагрузка из-за роста объема циркулирующей крови и эритроцитов в ней.
Рекомендуем прочитать статью о дисметаболической миокардиодистрофии. Из нее вы узнаете о причинах патологии и механизме ее развития, симптомах, проведении диагностики и лечения.
А здесь подробнее о фибрилляции предсердий.
Возможные поражения миокарда
Основные кардиологические проявления тиреотоксикоза – это тахикардия, фибрилляция мышечных волокон предсердий, недостаточность сердечной деятельности, стенокардия на фоне обменных нарушений в миокарде.
Избыток тиреоидных гормонов особенно опасен при наличии у пациента гипертонической или ишемической болезни, пороков сердца, так как при этих состояниях отмечается быстрое прогрессирование декомпенсации кровообращения.
Учащенное сердцебиение при щитовидке или тахикардия
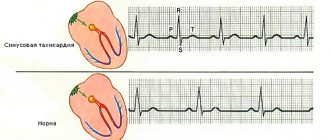
Частый и наполненный пульс – это один из характерных признаков повышенной функции щитовидной железы. Обычно диагностируется синусовая тахикардия. Ее отличительным свойством является постоянство, в состоянии покоя и во время сна она не исчезает полностью.
При малейшем волнении больные жалуются на интенсивное сердцебиение. А физическая нагрузка существенно не меняет ритм, так как главным фактором тахикардии является высокая чувствительность к стрессовым гормонам.
Тиреотоксическая кардиомиопатия
Причиной нарушения питания сердечной мышцы является дефицит энергии из-за повышенной потребности клеток миокарда при высокой нагрузке. Гормоны щитовидной железы приводят к потере запасов АТФ, накоплению в кардиомиоцитах жира с потерей их сократительной способности. Атрофические процессы сопровождаются усиленным синтезом соединительной ткани.
Кардиосклероз при тиреотоксикозе отличается быстрым формированием недостаточности кровообращения, особенно у пожилых пациентов, которая протекает преимущественно по правожелудочковому типу с отеками, увеличением печени и болями в области сердца.
Кардиомиопатия при тиреотоксикозе
Аритмия при щитовидной железе
Для тиреотоксической аритмии типичны предсердные формы, так как именно в этой области сосредоточено большинство адренорецепторов сердца. Желудочковые варианты дисритмии развиваются на поздних стадиях болезни или при сопутствующих кардиальных патологиях.
Вначале проявления носят эпизодический, приступообразный характер, по мере прогрессирования мерцательная аритмия становится рецидивирующей или постоянной. После успешного лечения щитовидной железы у молодых пациентов полностью восстанавливается синусовый ритм без дополнительного лечения.
Аритмия при тиреотоксикозе
Стенокардия при тиреотоксикозе
Интересной особенностью поражения сердца при гиперфункции щитовидной железы является отсутствие атеросклеротических изменений в сосудах.
Это связано с тем, что тиреоидные гормоны снижают содержание холестерина в крови и способность к образованию на стенке сосудов бляшек.
Ишемическая болезнь у таких пациентов может возникать только до начала тиреотоксикоза, который усиливает тяжесть ее течения.
Источник: https://med-perevozka.ru/narodnaya-medicina/tahikardiya-pri-tireotoksikoze-kak-lechit.html
Диагностика поражений сердца
Для установления причины нарушения ритма сокращений или гемодинамической перегрузки сердечной мышцы, а также подтверждения связи их с тиреотоксикозом обращают внимание на такие признаки:
- Жалобы на потерю веса на фоне повышенного аппетита, раздражительность, слабость, нарушение сна, биение пульса в шее, животе, повышенную жажду, неустойчивый стул.
- Внешний вид: дрожание и потливость рук, глаза блестят, смещены вперед (выпячены), кожа розовая и влажная, отечность голеней и век.
- При прослушивании сердца тоны громкие, увеличен 1 тон, особенно на верхушке, в период систолы слышен шум.
- Исследование крови на тиреотропные гормоны – повышена концентрация Т3 и Т4.
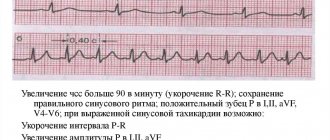
- ЭКГ: высокие и остроконечные зубцы Р и Т, тахикардия, фибрилляция предсердий, может наблюдаться понижение ST с негативным Т.
- Рентгенограмма: увеличение размеров сердца за счет обоих желудочков и выпячивание легочного ствола.
- ЭхоКГ: гипертрофия миокарда, повышение диастолического объема, может быть пролапс митрального клапана из-за накопления в его створках аномальных белковых структур.
- Сцинтиграфия – снижение процессов обмена в сердечной мышце как проявление дистрофии.
ЭКГ при тиреотоксикозе
Виды аритмии
| Вид | Что происходит? |
| Мерцательная | Возникает при тиреотоксикозе средней степени, когда повышается уровень гормона тироксина. ЧСС доходит до 100—120 ударов в минуту. Патологические изменения сердечного ритма не зависят от позы пациента (он сидит, стоит или лежит), физической нагрузки (аритмия стабильна в полном покое). Этот вид аритмии провоцирует сердечную недостаточность. В начале болезни перебои в сокращениях сердца проявляются приступами, затем становятся хроническими. |
| Тахикардия | Возникает при тиреотоксикозе вследствие повышенной выработки гормонов катехоламинов. ЧСС — 90—100 ударов в минуту. Физические нагрузки или состояние покоя на ЧСС не влияют, увеличение сердечных сокращений стабильное. Из-за влияния катехоламинов возрастают сердечные импульсы, которые приводят к тахикардии. |
| Брадикардия | При этом нарушении ритма ЧСС — ниже 60 ударов в минуту. Состояние возникает при гипотиреозе — снижении выработки гормонов трийодтиронина и тироксина. Одна из функций этих гормонов — регулирование работы сердца. Гипотиреоз возникает из-за недостачи йода в организме. Брадикардия вначале носит приступообразный характер, затем переходит в хроническую форму. |
Синусовая аритмия гипотиреоз – Гипотиреоз
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Известно, что артериальное давление может повышаться либо понижаться из-за уровня гормонов, которые вырабатывает щитовидная железа.
Так, нестабильный гормональный фон способствует изменению силы сердечных сокращений и сосудистого тонуса.
Когда в функционировании щитовидной железы происходит сбой, то у пациента развивается гипотиреоз либо гипертиреоз. Причем такое состояние часто сопровождает гипертония либо гипотония.
Если гормон будет вырабатываться в чрезмерном количестве либо в недостатке, то самочувствие больного всегда будет неудовлетворительным и появится множество осложнений, связанных с внутренними органами.
К тому же у таких больных сокращается продолжительность жизни. Но при нормализации функций щитовидки состояние пациента улучшается, а давление нормализуется.
Какое влияние оказывает щитовидная железа на давление?
Щитовидка является составляющей эндокринной системы, органы которой должны работать согласованно. Поэтому изменения в функционировании даже одного органа отражаются на остальных.
Стоит заметить, что давление координирует именно эндокринная система. В ее пределах щитовидная железа взаимодействует с:
- гипофизом, гипоталамусом и эпифизом;
- паращитовидными железами;
- надпочечниками;
- поджелудочной железой;
- яичниками и яичками;
- апудоцитами, разбросанными по организму.
Апудоциты являются клетками, регулирующими гормональный фон на местном уровне. Они имеются в каждом органе, включая те, которые не имеют отношения к эндокринной системе (легкие).
К тому же щитовидная железа взаимосвязана с иммунной системой. Поэтому изменения, происходящие в ее активности, отражаются сначала на надпочечниках, а после – на вилочковой железе.
Координация всех желез производится посредством быстрых химических реакций. Щитовидная железа – это железистая ткань, ее клетки могут синтезировать вещества, обладающие сильной химической активностью.
Тиреоидный гормон выбрасывается в кровеносное русло, а затем вместе с кровным потоком разносится по всему организму. К тому же щитовидка обладает разветвленной сетью лимфатических и кровеносных сосудов, поэтому гормональная концентрация меняется очень быстро.
У каждой клетки организма есть специфические рецепторы, которые реагируют на определенный гормон. Следовательно, когда гормональный уровень меняется, то происходит запуск некоторых физиологических процессов.
Фолликулярные клетки щитовидной железы вырабатывают два типа химически активных элементов:
- Т3 – трийодтиронин;
- Т4 – тироксин.
Т3 и Т4 – вещества, помогающие приспособиться к неблагоприятным условиям окружающей среды. Когда гормон тироксин либо трийодтиронин в норме, то он поддерживает гомеостаз.
Однако при заболеваниях щитовидки их концентрация сильно повышается либо понижается. В таком случае не может адаптироваться, вследствие чего он сталкивается с различными сопутствующими болезнями. Стоит заметить, что для тех, кто отказался от терапии, прогноз на выздоровление становится неблагоприятным.
Кроме того, что при гормональном сбое может развиться гипотония либо гипертензия. В последствии на их фоне часто появляется тиреотоксический криз, что может закончиться летальным исходом либо фатальной микседематозной комой.
Какой гормон повышает давление?
По приблизительным данным артериальная гипертензия отмечается у 20-30% взрослых людей. А хроническая гипертония диагностируется у 60% пожилого населения. Из всех случаев наличия такого заболевания примерно у 0.3% пациентов спровоцировано сбоем в работе щитовидной железы.
Когда гормон тироксин и трийодтиронин в норме, то его содержание увеличивается только при стрессе, низкой температуре и физической активности. А если щитовидка продуцирует чрезмерное количество Т4 и Т3 без видимых причины, то такое состояние называют гипертиреозом.
Тиреоидный гормон может оказывать, как негативное, так и благотворное влияние на организм. Так, он повышает артериальное давление из-за того, что сердце начинается сокращаться интенсивнее, просвет артерий сужаются, а сосуды приходят в тонус.
Согласованность функционирования сердечно-сосудистой системы и щитовидной железы необходима, чтобы быстро обратить внимание на сбои в их работе и провести адекватное лечение. Так, переизбыток гормонов повышает давление, провоцируя развитие гипертонии и тахикардии.
При таком состоянии отмечаются следующие симптомы:
- обморок;
- дискомфорт в зоне сердца;
- недомогание;
- головокружение.
Вместе с тем, больного мучают сильные головные боли. Прием постоянная мигрень часто приводит к полной утрате работоспособности.
К тому же когда преобладает тиреоидный гормон кровь приливает к телу, вследствие чего его температура увеличивается до 36.8 °С. Терморегуляция необходима, когда окружающая температура понижена, к примеру, зимой. Примечательно, что при протекании гипертиреоза всегда отмечается субфебрильная температура.
Кроме того, тиреоидный гормон повышает давление, способствуя активизации кровоснабжения головного мозга, поэтому он интенсивно работает. При этом реакции, внимание и память обостряются, психические процессы протекают быстро, а уровень бодрствования увеличивается.
Эти изменения полезны, когда надо отреагировать на конфликт, стимул либо окружающую угрозу. Однако в случае постоянного избытка гормонов могут возникнуть такие негативные реакции как:
- неадекватное поведение;
- раздражительность;
- эмоциональная лабильность;
- беспокойство.
В и тоге могут появиться панические атаки.
Также тиреоидный гормон повышает мышечный тонус, снижая порог судорожной готовности. Так, при низкой температуре окружающей среды, мышечная дрожь способствует согреванию.
Если увеличению концентрации Т4 либо Т3 способствовали стрессовые состояния, а не переохлаждения, тогда прилив крови к мышцам придает большей физической силы, например, для бега.
Однако при наличии гипертиреоза такой механизм приводит к развитию неприятных последствий:
- расстройство пищеварения;
- миалгия;
- психомоторное перевозбуждение;
- судороги.
К тому же тиреоидный гормон повышает аппетит. Когда ускорены обменные процессы, человеку нужно съедать больше пищи. Так, после повышенной физической активности либо переохлаждения насыщение организма пищей помогает возобновить силы, однако при наличии гипертиреоза это не приводит к хорошему самочувствию.
При переедании вес пациента не увеличивается, но возникает ряд побочных реакций: рвота, тошнота и изжога. Таким образом, при несоблюдении диеты, чрезмерное употребление пищи вместе со сбоем в липидном обмене, может привести к появлению атеросклероза. Кроме того, злоупотребление сладостями при нарушении углеводного обмена способствует развитию сахарного диабета.
Гормоны щитовидки сильно влияют на метаболизм. Сбои в обменных процессах приводят к раннему износу миокарда, делая стенки кровеносных сосудов более хрупкими.
Стоит заметить, что при гипертиреозе вероятность развития инфаркта, сердечной недостаточности и инсульта существенно возрастает. Поэтому, чтобы избежать смерти, необходимо провести своевременное лечение заболевания.
Гормоны, понижающие давление
В некоторых случаях, чтобы нормализовать самочувствие, нужно снизить температуру тела и давление. Определенной адаптации требуют следующие факторы:
- недостаток води либо пищи;
- зной;
- слабость после заболевания;
- нехватка кислорода, к примеру, в высокогорных областях;
- сильная интоксикация;
- большая кровопотеря.
В таких случаях понижается уровень выработки ТЗ и Т4. В норме это состояние недлительное, поэтому оно не вредит организму.
Однако при хроническом гипотиреозе здоровье пациента существенно страдает. Его уровень АД уменьшается, тонус сосудов понижается, а сердце начинает работать медленнее, в следствие чего возникает кислородное голодание в тканях. При наличии гипотиреоза развивается ряд неприятных осложнений – вегетососудистая дистония, брадикардия, стенокардия и аритмия.
Первым делом головной мозг страдает от недостатка питательных веществ и кислорода. При этом когнитивные способности и память ухудшаются.
Гипотиреоз делает человека рассеянным и заторможенным, его работоспособность уменьшается, появляется сонливость и слабость. Также возникает депрессивное состояние, которое со временем перетекает в более существенное осложнение – клиническую депрессию. Самым негативным последствием такого состояния является суицид.
Кроме того, не лечение гипертиреоза может привести к микседематозной коме. При хроническом течении это заболевание сопровождают такие симптомы, как обморок, головная боль, головокружение и недомогание. А при тяжелом течении болезни назначается инвалидность.
Медленный метаболизм способствует потере аппетита и расстройству пищеварительных процессов. В тканях и органах происходят застойные состояния, поэтому возникает тошнота, рвота и отечность.
При протекании гипотиреоза вес тела становится больше, вследствие чего появляется ожирение, что отражается на работе сосудов и сердца.
Стоит заметить, что при выраженной форме заболевания температура тела понижается до 36.4 до 34.2°С. Именно такой показатель указывает на сбои в гормональном фоне, что требует незамедлительного обращения к эндокринологу. А защитой сердечно-сосудистой системы должен заниматься кардиолог.
Тахикaрдия (сопутствующее заболевание щитовидной железы)
Иногда при волнении или небольшой физической нагрузке вдруг возникают сильные сердцебиения. Они могут возникать и без какой-либо причины, когда человек спокоен. Причиной таких явлений бывают перенапряжения, стрессы — это первый звонок, предупреждающий о том, что организм работает на пределе и нуждается в отдыхе. Но точно такие же явления могут быть и признаком тяжелого заболевания.
Что такое тахикардия и причины ее возникновения
Тахикардия — это увеличение частоты сердечных сокращений под влиянием каких-либо воздействий у детей старше 7 лет и взрослых в состоянии покоя свыше 90 ударов в 1 минуту. Различают тахикардию физиологическую и патологическую (под влиянием болезнетворных факторов).
Физиологическая тахикардия возникает при физической нагрузке, волнении, гневе, страхе, при высокой температуре окружающей среды, при недостатке кислорода в воздухе, при резком переходе из горизонтального положения в вертикальное, под воздействием некоторых лекарственных препаратов и т.д.
Причиной патологической тахикардии могут быть как сердечные заболевания, так и заболевания других органов. Так, различные инфекционно-воспалительные заболевания, которые протек ают с повышением температуры, могут вызвать усиленное сердцебиение. Тахикардия может возникать рефлекторно при повышенной функции щитовидной железы, во время приступов сильной боли (на любом участке) и т.д.
Но чаще всего тахикардия возникает при различных поражениях сердечно-сосудистой системы. Это может быть ревматизм, миокардит, пороки сердца, инфаркт миокарда и т.д.
Виды тахикардии
Различают синусовую тахикардию, обусловленную повышением активности нервного синусового узла (главного источника электрических импульсов, формирующих сердечный ритм в норме), и эктопическую (источник ритма расположен вне синусового узла в предсердиях или желудочках) тахикардию. Эктопическая тахикардия обычно протекает в виде приступов (пароксизмов) и называется пароксизмальной тахикардией. Если источник эктопического ритма находится в области предсердия, то такая тахикардия называется наджелудочковой, а если в области желудочка — желудочковой.
Пароксизмальная тахикардия
Проявления пароксизмальной тахикардии зависят от продолжительности приступа, места расположения эктопического очага и того заболевания, на фоне которого развился приступ.
При приступах пароксизмальной тахикардии сердечные сокращения ритмичны, частота их достигает 120-220 ударов в 1 минуту. Приступ начинается внезапно и может длиться от нескольких секунд до нескольких дней, а иногда и недель, причем частота сердечных сокращений не меняется. Непосредственно перед приступом у больного появляется ощущение «перебоев», «замирания» сердца.
При длительных приступах больные испытывают общее беспокойство, страх иногда возникает головокружение. При очень высокой частоте сердечных сокращений возможны обмороки.
Наджелудочковая пароксизмальная тахикардия часто возникает на фоне вегето-сосудистой дистонии и сопровождается такими проявлениями, как дрожанием тела, потливость, частое обильное мочеиспускание и т.д. Частота сердечных сокращений при наджелудочковой тахикардии выше (140-220 уд/мин), чем при желудочковой (130-170 уд/мин). Желудочковая тахикардия чаще всего является признаком сердечного заболевания и протекает более тяжело.
Осложнения пароксизмальной тахикардии
Длительный приступ пароксизмальной тахикардии может вызвать тяжелые осложнения в виде кардиогенного шока (тяжелое расстройство с нарушением сознания и резким расстройством циркуляции крови в тканях) или острой сердечной недостаточности с отеком легких (сердце не успевает перекачивать кровь и происходит ее застой в легких, жидкая часть крови просачивается через стенки кровеносных сосудов, наводняя легкие). При этом значительно снижается величина сердечного выброса, что приводит к снижению и коронарного кровотока (артерий, снабжающих кровью сердечную мышцу), это может привести к приступам стенокардии (острые кратковременные боли в сердце).
Лечение тахикардии
Во время приступа тахикардии главное — физический и психический покой. Приступ наджелудочковой тахикардии можно снять рефлекторными методами, раздражая блуждающий нерв: натуживаясь, сдавливая брюшной пресс, задерживая дыхание, надавливая на глазные яблоки, вызывая рвотные движения. При неэффективности применяют различные лекарственные препараты (например, обзидан). В тяжелых случаях для восстановления правильного ритма проводят урежающую электростимуляцию предсердий.
При желудочковой тахикардии чаще всего вводят лидокаин. Если лекарственная терапия не помогает, то проводят электроимпульсную терапию.
Профилактика пароксизмальной тахикардии
Предупреждение приступов пароксизмальной тахикардии должно проводиться с учетом ее формы, частоты и причины возникновения. При редких приступах (один за несколько месяцев или лет) больному рекомендуется вести здоровый образ жизни (без курения и алкоголя) с исключением физических и психических нагрузок. При частых приступах для их профилактики применяются успокаивающие и устраняющие неправильный ритм лекарственные препараты.
Механизм возникновения тахикардии и другие симптомы
Сокращения сердца происходят благодаря работе синусового узла, локализующегося в области правого предсердия. Эти импульсы задают ритм для работы миокарда. При зобе, когда уровень тироксина повышен, частота и порядок генерации сердечных импульсов нарушается и становится быстрее. При гипотиреозе изменения ЧСС прямо пропорциональны: она может снижаться до 40—50 ударов в минуту. Это состояние называют брадикардией. При тахикардии наблюдается высокий пульс, доходящий до 120—130 ударов в минуту, долговременные приступы учащенного сердцебиения по ночам, не дающие человеку уснуть. Этот тип заболевания сложно лечить гликозидами.
Раздражительность часто бывает у людей, страдающих гипертиреозом.
- замедление или ускорение обмена веществ;
- аритмии;
- ХСН (хроническая сердечная недостаточность);
- потливость;
- ухудшение состояния волос и кожи;
- диарея;
- рвота;
- улучшение аппетита;
- ломота в мышцах;
- нарушения в работе половых органов;
- раздражительность.
Читать также: Лекарства от тахикардии сердца список
Гипотериоз характеризуется сравнительно меньшим списком проявлений: брадикардия, артериальная гипертензия и уменьшение силы сокращений сердца.
Профилактика поражения миокарда
Для предотвращения осложнений на сердечно-сосудистую систему при гиперфункции щитовидной железы нужно стабилизировать секрецию тиреоидных гормонов. Если этого не удается достичь лекарственными средствами, то показано оперативное вмешательство. Пациентам нужно не допускать физических и эмоциональных перегрузок, регулярно проходить полное обследование у кардиолога и профилактические курсы терапии сердечными средствами не менее 2 раз в год.
Читать также: Купирование наджелудочковой тахикардии
Рекомендуем прочитать статью о желудочковой экстрасистолии. Из нее вы узнаете о патологии и причинах ее развития, признаках и симптомах заболевания, методах диагностики и лечения.
А здесь подробнее о мерцательной аритмии.
Тиреотоксикоз проявляется тахикардией, мерцанием предсердий, кардиомиопатией и ишемией миокарда. Это связано с повышенной активностью симпатической системы и усиленной реакцией миокарда на ее влияние. Сердце работает в условиях постоянной перегрузки, поэтому при неэффективном лечении болезнь осложняется недостаточностью кровообращения.
Для лечения используют тиреостатические препараты, а также средства для нормализации ритма и обменных процессов.
Если подозревается аритмия, анализы помогут точно поставить диагноз. Какие нужно сдать анализы для определения диагноза, кроме крови?
Назначают блокаторы при аритмии для снятия приступа, а также на постоянной основе. Бета-блокаторы в каждом конкретном случае подбираются индивидуально, самолечение может быть опасным.
Диагноз дисметаболическая миокардиодистрофия может услышать каждый. Генез ее четко установлен врачами. Если лечение начато своевременно, то процесс будет обратим.
Назначают препарат Эгилок при учащенном сердцебиении, для профилактики после инфаркта и по многим другим показателям. Однако совместимость допускается не со всеми лекарствами. Дозировка подбирается сугубо индивидуально, начинают с 25 мг. Есть побочные действия.
Наджелудочковая и желудочковая экстрасистолия — это нарушение ритма сердца. Вариантов проявления и форм несколько: частая, редкая, бигеминия, политопная, мономорфная, полиморфная, идиопатическая. Какие признаки болезни? Как проходит лечение?
Существуют гормоны сердца. Они оказывают влияние на работу органа — усиливающую, замедляющую. Это могут быть гормоны надпочечников, щитовидной железы и другие.
Встречается наджелудочковая тахикардия у взрослых и детей. Симптомы — внезапное учащенное сердцебиение, головокружение и прочие. Не всегда показания на ЭКГ отразят проблему. Купирование приступов пароксизмальной НТ можно провести самостоятельно, но без лечения в дальнейшем не обойтись.
Случиться ишемическая кардиомиопатия может при тяжелых поражениях сердца. Причины кроются в недостатке кровообращения. Диагностика и лечение должны быть своевременными, иначе больного ожидает смерть.
Опухоль надпочечников или феохромоцитома симптомы имеет схожие с другими болезнями. Только анализы и инструментальная диагностика могут точно выявить феохромоцитому, в что числе и гипертонический криз. Препараты малоэффективны, лечение предполагает операцию.