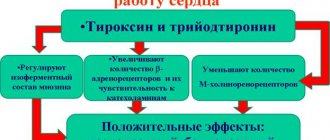
Синусовая тахикардия
Это весьма распространенный вид аритмии, характеризующийся пульсом выше 100 ударов в минуту. Синусовая тахикардия является либо вариантом нормы, либо признаком патологии сердца, эндокринной системы, сосудов и иных органов. Все зависит от индивидуальности случая.
Нормой является периодическая тахикардия – когда сбивается ритм сердца из-за волнения, физических упражнений, чашки крепкого кофе и т. д. Беспокоиться стоит, если такое наблюдается постоянно.
Патологическая тахикардия является тревожным знаком. Сердце работает на высокой скорости, практически на износ. В таких условиях оно не справляется с доставкой в большой и малый круг нужного объема крови, ведь при учащенном сокращении камеры полностью не заполняются.
В результате развивается кардиомиопатия – первичное поражение (расширение) сердечной мышцы, чреватое снижением сократимости миокарда.
Другие причины дыхательных нарушений
При ВСД сбои дыхания необязательно связаны с неврозом. Такой симптом может быть и вторичным – на фоне других состояний.
- Апноэ. Симптом, который обычно настигает людей старше 65 лет, для ВСДшника не новость. Сон – это тот период жизни, когда мы можем доверить мозгу одну из важнейших деятельностей нашего организма, дыхание. Но если это мозг ВСДшника, совсем не факт, что он будет отлично справляться с возложенной на него задачей. Он может не посылать нужных сигналов до 15 секунд, оставив спящего человека без газообмена. В итоге расслабленные мягкие ткани перекрывают дыхательное горло, и человек ощущает удушье. Многие люди резко просыпаются в такие моменты, ощущая панику и недоумение. Лучше всего ложиться спать на бок – тогда мышцы носоглотки и диафрагмы не будут нуждаться в такой большой нагрузке.
- Переполненный желудок. Наесться до отвала – всегда приятно, но не забывайте, что мозг посылает вам сигналы о насыщении лишь спустя 15-20 минут после того, как это произошло. Про сбитый с толку мозг ВСДшника можно не упоминать. Дистоники часто испытывают проблемы во время еды и после неё, поскольку не могут контролировать процесс насыщения, как и реакции своего организма на сытость. То экстрасистолы проскакивают, то сбивается дыхание, и сильно бьётся сердце. Как правило, в такие моменты тело нуждается в повышенной дозе кислорода, чтобы органы ЖКТ имели возможность нормально переварить еду. Не забывайте, что при ВСД вся кровь (а это топливо для органов) сосредоточена на мозге и сердце – ведь ВСДшники вечно бегут от опасности. Поэтому во время трапез, а особенно сытных, организму необходимо как-то решать проблему пищеварения. Он делает это, учащая пульс и вынуждая дыхательную систему хаотично заглатывать воздух. Всё это говорит само за себя: кушать надо осторожно – не жадничать и не вредить себе.
- Физические нагрузки. При ВСД больной любит лишний раз поберечь себя и поваляться на диване. Но порой приходится делать бытовые дела, поднимать сумки с продуктами на 5-й этаж или делать уборку пылесосом. В такие моменты возникает дыхательный сбой, а сердце учащает ритм. Всё потому, что сердечная мышца «изнеженных» ВСДшников очень слаба – ведь она не получила возможность быть натренированной и крепкой. Поэтому, чтобы полноценно снабдить тело кислородом, необходимо много свежего воздуха и натужная работа сердца, которое будет гнать кровь по венам. Всегда устраивайте себе посильную физическую нагрузку, чтобы не попасть в этот замкнутый круг.
Сбои в дыхании – это неприятно, и порой невообразимо пугает ВСДшников. Однако медики убеждают: такие ситуации никогда не приводят к летальному исходу. Даже упав в обморок, человек сохраняет способность дышать. Поэтому не стоит заранее обвинять мозг в ненадёжности и безалаберности. Важно помочь самому себе: укрепить нервную систему, заполнить жизнь разумными физическими нагрузками и перестать прислушиваться к собственным лёгким.
Симптомы и причины тахикардии
Вот, из-за чего возникает данное явление:
- Хроническая или острая сердечная недостаточность.
- Ишемические болезни различных форм.
- Кардиомиопатии.
- Врожденные и приобретенные пороки.
- Воспаления в миокарде, сердечной мышце, наружном или внутреннем слое инфекционного или аутоиммунного характера.
- Неврогенные расстройства.
- Эндокринные нарушения.
- Анемия.
- Эмфизема, астма, хронический бронхит.
- Прием противопоказанных лекарственных средств.
- Беременность.
Симптомы тахикардии следующие:
- Боли в груди и иногда в сердце.
- Одышка (даже в состоянии покоя), ощущение нехватки воздуха.
- Сбивается ритм сердца (становится учащенным).
- Быстрая утомляемость и слабость.
- Головокружение.
- Бессонница, беспокойство, раздражительность и эмоциональная лабильность.
Со временем симптомы усугубляются. Чтобы избежать последствий, нужно при первых проявлениях записаться на прием к кардиологу и пройти обследование.
Лечение тахикардии
Когда будет выяснено, по какой причине сбивается ритм сердца, лечение нужно начинать немедленно. Если данное явление спровоцировала тахикардия, то первым делом надо пересмотреть свой образ жизни, питание и режим. Вот общие рекомендации:
- Отказаться от алкоголя и курения.
- Не переедать. Нужно перейти на дробное питание и есть маленькими порциями 5-6 раз в сутки.
- Исключить из рациона все, что содержит кофеин (шоколад, крепкий чай, какао, энергетики и т.д.).
- Отказаться от пряных и горячих блюд.
- Есть больше зелени, фруктов и овощей.
- Спать как минимум 8 часов в сутки.
- Гулять на свежем воздухе. Заниматься легкими физическими нагрузками (плаваньем, например).
- Избегать ситуаций, травмирующих психику, стрессов.
Медикаментозное лечение может назначить исключительно врач. Если тахикардия возникла из-за проблем со щитовидкой, то пациенту пропишут тиреостатики («Мерказолил»).
Хорошими корректорами ритма считаются бета-адреноблокаторы – такие, как «Окспренолол» и «Пиндолол». Если препараты данной группы противопоказаны, то их заменяют антагонистами кальция. Лучшими являются «Дилтиазем» и «Верапамил».
Если причиной тахикардии стала анемия, то понадобится принимать микроэлементы, витамины и препараты железа. Например, «Феррум-Лек». В случае сердечной недостаточности, кроме бета-блокаторов, и прочих антиари, «Целанид» и другие гликозиды.
Неврогенную форму заболевания лечат у психотерапевта и невролога. Терапия сопровождается приемом седативных средств («Люминал», «Реланиум»), транквилизаторов, а еще «Афобазол», «Адаптол», травяные чаи, боярышник, валериану, пустырник и т.д.
Народные методы борьбы с нарушением сердечного ритма
Лечение патологии народными средствами необходимо проводить под контролем врача. Рецепты приготовления некоторых лекарственных настоев, нормализующих сердечный ритм, приведены в таблице.
| Народное средство | Схема приготовления |
| Лечебный настой на основе листьев мелиссы и корня валерианы | Смешать шишки хмеля, траву тысячелистника и корни валерианы в равном соотношении. 20 гр травяного сбора заливают 150 мл кипятка. Средство настаивают не менее 45 минут. Напиток отфильтровать. Принимать по 70 мл три раза в сутки. |
| Настой из цветков синего василька | 40 гр растительного сырья залить 300 мл горячей воды. Цветки настаивают приблизительно 40 минут. После этого напиток процеживают. Принимать по 70 мл средства два раза в сутки. Настой принимать за 25 минут до приема пищи. |
| Отвар коры рябины | Тщательно измельчить 40 гр коры и залить ее 0,6 л кипящей воды. Смесь кипятить не менее 30 минут, затем процедить. Рекомендуется пить по 50 мл лечебного отвара дважды в день. Продолжительность лечебного курса — один месяц. |
| Отвар из листьев мяты и валерианы | Взять по 10 гр лечебных трав. Растительное сырье залить 0,25 л кипятка. Смесь настаивать 45 минут, после чего процедить. Употреблять по 10 мл трижды в сутки перед приемом пищи. Средняя продолжительность курсового лечения — 14 дней. |
Синусовая брадикардия: причины
При данном явлении тоже сбивается ритм сердца. Только наблюдается не ускорение, а замедление ритма – менее 60-50 ударов в минуту. Брадикардия, как и тахикардия, может быть нормой. Не нужно беспокоиться, если она вызвана следующими причинами:
- Хорошая физическая подготовка. У людей, привыкших к повышенным нагрузкам, ритм в состоянии покоя замедляется.
- Умеренная гипотермия.
- Возраст.
- Идиопатическая брадикардия.
- Стимуляция рефлекторных зон.
Также брадикардия может являться побочным эффектом от приема некоторых медикаментов. Но ритм сердца сбивается и по другим причинам, среди которых есть и патологические. Нередко брадикардию вызывает что-то из следующего списка:
- Нейроциркуляторная дистония.
- Давление на каротидный синус.
- Невроз с вегетативной дисфункцией.
- Надавливание на глазные яблоки.
- Повышенное внутричерепное давление.
- Язвенная болезнь желудка и 12-перстной кишки.
- Микседема.
- Инфаркт миокарда.
- Кардиосклероз.
- Миокардиодистрофия.
- Миокардит.
Брадикардия бывает также токсической. Она развивается при гепатите, сепсисе, уремии, отравлении фосфорорганическими соединениями, брюшном тифе, гиперкалиемии, гиперкальциемии и т. д.
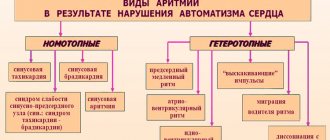
Разновидности патологии
Зачастую аритмия протекает бессимптомно. У некоторых пациентов проявляются следующие признаки заболевания:
- учащенное сердцебиение;
- потемнение в глазах;
- одышка;
- болевые ощущения в области груди;
- повышенная утомляемость;
- обмороки.
Перечисленные симптомы не всегда свидетельствуют о наличии у больного нарушения сердечного ритма. Такие признаки наблюдаются и при сильном волнении.
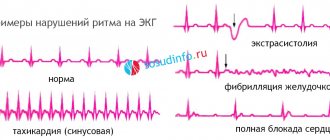
Аритмия бывает нескольких видов:
- тахикардия;
- мерцательная аритмия;
- брадикардия;
- блокада;
- экстрасистолия.
Самая тяжелая форма заболевания — мерцательная аритмия. Она может привести к возникновению таких серьезных последствий, как инсульт или инфаркт миокарда.
Мерцательная аритмия зачастую сопровождается болевыми ощущениями в районе груди. У больного возникает ощущение нехватки воздуха, наблюдается головокружение. При патологии сердце испытывает колоссальную нагрузку, желудочки сокращаются с частотой более 100 ударов в минуту.
При мерцательной аритмии повышается опасность формирования тромба в организме. Заболевание может протекать стабильно, без обострений. У некоторых пациентов периодически наблюдаются сильные приступы мерцательной аритмии, которые носят название пароксизмов.
Патология чаще всего возникает на фоне тяжелых болезней сердца: ишемической болезни, порока митрального клапана. Мерцательная аритмия диагностируется и при гипертоническом кризе и инфаркте.
При тахикардии частота сокращений сердца значительно увеличивается. При этом заболевании нарушается кровоснабжение внутренних органов. Поэтому к сердцу не поступает необходимое количество кислорода.
При пароксизмальной тахикардии сердечный ритм учащается внезапно (до 200 ударов в минуту). Такая форма патологии возникает при хронической ишемии, пороке сердца.
При брадикардии частота сокращений сердца может снизиться до 40 ударов в минуту. В таком случае у больного появляется сильная усталость, головокружение, холодный пот. Факторы, провоцирующие возникновение брадикардии:
- воспалительный процесс в желчном пузыре;
- стенокардия;
- появление рубцовых изменений в тканях сердца после инфаркта миокарда;
- повышение внутричерепного давления.
Экстрасистолия характеризуется внеочередными сокращениями сердца. При патологии наблюдается ощущение непродолжительной остановки сердца, появляется дискомфорт в подложечной области. Экстрасистолия обычно возникает при недосыпании, стрессе, недостаточном содержании калия в организме.
Блокада
При блокаде нарушается процесс прохождения электрического импульса по отдельному участку сердца. Она может сопровождаться брадикардией. Блокада сердца диагностируется при миокардите, кардиосклерозе. Патология развивается при повышенной нагрузке на сердце у спортсменов.
Симптомы и лечение барикардии
К признакам сбившегося ритма сердца в случае барикардии относят такие проявления:
- Головокружение.
- Слабость.
- Полуобморочные состояния.
- Усталость.
- Затрудненное дыхание.
- Колебания АД.
- Дискомфорт в груди.
- Кратковременные расстройства зрения.
- Нарушение памяти и концентрации внимания.
- Эпизоды спутанного мышления.
Нарушениями кровообращения брадикардия не сопровождается, и развитие клинической симптоматики не вызывает. Но в крайних, запущенных случаях головной мозг испытывает гипоксию. Именно поэтому часто возникает потеря сознания и судороги. Это опасные состояния, и они требуют оказания неотложной медицинской помощи. В противном случае может остановиться дыхательная деятельность.
Итак, если из-за брадикардии сбивается ритм сердца – что делать? Если она имеет экстракардиальную, токсическую или органическую форму, то терапия направляется на лечение основного заболевания. При гемодинамических нарушениях назначают препараты, содержащие кофеин, эфедрин, изопреналин, экстракт элеутерококка, корень женьшеня, красавку и т. д.
Пароксизмальная тахикардия
Данное явление также необходимо затронуть вниманием. Если человек жалуется, что у него сердце иногда сбивается с ритма, есть вероятность, что у него пароксизмальная тахикардия. Это приступы с частотой сокращений от 140 до 220 (и более) ударов в минуту. Они возникают под воздействием эктопических импульсов.
По этиологии данное явление схоже с экстрасистолией. Причины его возникновения обычно следующие:
- Повышенная активность симпатического отдела нервной системы.
- Склеротические, дистрофические, некротические, воспалительные поражения сердечной мышцы.
- Ишемическая болезнь, инфаркт миокарда, гипертония, пороки.
- Продольная диссоциация.
- Влияние психоэмоциональных факторов.
Пароксизмальная тахикардия всегда начинается внезапно и отчетливо. Заканчивается точно так же. Но продолжительность может варьироваться. У одних людей она длится несколько секунд. У других – 2-3 суток.
Сначала человек ощущает толчок в сердце, которое переходит в учащенное сердцебиение. Параллельно наблюдаются такие симптомы:
- Головокружение.
- Шум в голове.
- Чувство сжимания сердца.
- Потливость.
- Тошнота.
- Легкий субфебрилитет.
- Метеоризм.
Когда ритм нормализуется, возникает полиурия – усиленное мочеиспускание. Урина выделяется в большом объеме. Она имеет низкую плотность и светлый цвет.
Если сбивается ритм сердца и дыхание именно из-за пароксизмальной тахикардии, нужно как можно быстрее начать лечение. Затянувшееся состояние может привести к пониженному АД, постоянно слабости и регулярным обморокам.
При глубоком вдохе сбивается ритм сердца
РЕДАКТОРУ РАЗДЕЛА (ответ в течение нескольких дней)
Здравствуйте! Нарушение сердечного ритма, которое характеризуется изменением частоты, последовательности и регулярности сердечных сокращений называют аритмией сердца. При аритмии может нарушаться проводимость, возбудимость и автоматизм сердца. Аритмия достаточно часто наблюдается при пороках сердца, инфаркте, а также при изменении водно-солевого баланса, интоксикациях или при нарушении функции вегетативной нервной системы. Аритмия может возникать и у здоровых людей при переутомлении, простудных заболеваниях или после приема алкоголя. В медицине существуют десятки видов аритмий. Причины развития аритмии могут быть самыми разными. Генетические особенности, хронические заболевания, образ жизни и многие другие факторы могут стать причиной нарушения сердечного ритма. Чтобы выяснить причину нарушения сердечного ритма Вам следует пройти обследование у врача-кардиолога. По результатам обследования врач сможет поставить точный диагноз и назначить лечение в случае необходимости.
Здравствуйте! По данному Вами описанию, у Вашего ребенка, вероятнее всего, вегетососудистая дистония. Данное заболевание представляет собой расстройство вегетативной. подробнее
Здравствуйте! Такого электрокардиогарфического диагноза, как атрофия левого желудочка, нет. Левый желудочек – это одна из четырех камер человеческого сердца. подробнее
Здравствуйте! Мерцательная аритмия – это состояние, при котором наблюдается хаотичный предсердный ритм, когда частота предсердных волн может достигать до 600. подробнее
Здравствуйте! Гипертрофическая кардиомиопатия обусловлена наследственными факторами. Данное заболевание характеризуется гипертрофией миокарда стенок левого. подробнее
Здравствуйте! Мы не назначаем лечение и не проводим диагностику заболеваний через онлайн-консультации, так как это противоречит врачебной этике. Повышенный уровень. подробнее
После долгих стрессов стали беспокоить следующие вещи (в последние 2 недели):
1) Экстрасистолы. Они всегда появляются когда я нервничаю, часто от резкого вдоха, от перевозбуждения, от резких движений (реже просто так на ровном месте). Иногда несколько подряд. При этом толчок в сердце и пауза, сбивается дыхание, ощущение воздуха в горле или в сердце — ощущение воздуха может длиться часами. Нарушается дыхание, я как бы дышу не непроизвольно, а задумываюсь над тем как дышать — животом или грудью, иногда воздух заглатывается. Бывают ощущения, что сердце бьётся как-то неправильно, не ритмично (иногда) — Ритм как будто сбивается от вдоха (резко усиливается на вдохе). Видимо не все экстрасистолы я ощущаю, т.к., измеряя давление электронным тонометром, в 1/3 случаев у него 1 раз пульс может пикнуть 2 раза подряд с малым интервалом, а потом пауза длиннее обычной (хотя я этого не ощущаю) 2) Перепады давления. От любых эмоций, суеты давление подскакивает, максимум было 160\100, оно падает само, но перед тем как нормализоваться держится давление 110\90, т.е. с маленькой разницей между верхним и нижним. И это неприятные ощущения. Обычно у меня низкое давление 100/70, иногда падает до 90/65. Если я измеряю давление несколько раз на протяжении 10 минут, я могу получить самые разные цифры (125/80, 100/70). Не могу пить чай, на него давление сильно реагирует. 3) Предобоморочные состояния 2-х типов: — обычно вечером по дороге с работы — на ровном месте возникает ощущение внутреннего напряжения, повышается давление, мутит, повышается пульс. Паники нет, но когда я ощущаю, что я одна на улице и могу упасть, то это естественно вызывает страх и усиливает криз. Кое-как добираюсь до дома — становится лучше, хотя неприятные ощущения после подъёмов сохраняются ещё несколько часов (ощущение отёчности рук и ног (но отёка нет), ощущение нереальности происходящего) — обычно утром (реже) бывают ощущение что сердце слабо бьётся, пульс слабый и редкий (55-60), холодеют руки, слабость в руках, полуобоморочное состояние. Но когда понимаю, что сейчас упаду появляется паника и пульс учащается. Давление при этом нормальное или низкое. Иногда такие ощущение проходят если поесть. Я уже боюсь выходить на улицу.
ВСД у меня всю жизнь с большими перерывами ремиссии, есть шейный остеохондроз. На днях делала ЭхоКГ (делаю раз в 2 года, т.к. есть пролапс МК 6 мм с регургитацией 1 ст.) — без изменений Кардиограмму делали осенью после апендектомии — норма (но тогда у меня не было таких симптомов).
К какому врачу обращаться? Какие исследования необходимо сделать?
Дыхательная аритмия считается юношеским заболеванием, так как чаще всего оно возникает у детей и подростков. Особенность данного недуга такова, что такие пациенты обычно не жалуются на какие либо проблемы со здоровьем. Не посетив врача, можно ничего не заметить. Данный вид аритмии у взрослых возникает редко. Наблюдается взаимосвязь между работой дыхательных путей и сердечно-сосудистой системы.
Изменение ритма сердца при вдохе и выдохе
Установлено, что у подростков и детей ритм сердца меняется во время глубокого дыхания. Это выражается в том, что сердцебиение становится учащенным при вдохе, а замедленным при выдохе. У взрослых такое явление наблюдается очень редко, однако причины этому все же есть:
- длительное нервозное состояние;
- стресс;
- перенесенная тяжелая болезнь;
- прием лекарственных препаратов;
- курение.
По симптомам это заболевание определить сложно, поэтому человек не замечает его. Если он встречается у молодежи, это считается нормой, поэтому отдельным заболеванием это назвать трудно. Такой вид аритмии сердца отличается тем, что если его обнаружили у детей, беспокоиться не нужно, так как со временем она пройдет самостоятельно.
Беспокоиться от том, что в процессе обследования обнаружилась дыхательная аритмия, не стоит. Однако совсем расслабляться также не будет полезным, ведь ее можно назвать состоянием, которое может говорить о наличии других заболеваний. Рассмотрим четыре интересных факта о дыхательном виде аритмии сердца.
- Она может быть спутником некоторых нарушений работы сердца.
- Дыхательная синусовая аритмия наблюдается среди здоровых людей, особенно, как мы уже узнали, среди детей самых разных возрастов.
- Ее появление может говорить о том, что состояние больного улучшилось. Это может происходить после инфаркта миокарда (в период реабилитации). тяжелых и острых инфекционных заболеваний и после перенесенного ревмокардита.
- Она может исчезать при определенных заболеваниях сердца, например при воспалении миокарда, врожденных пороках сердца, ревматических заболеваниях сердечной мышцы, а также при первых проблемах с кровообращением.
Данный вид аритмии могут путать с недыхательным синусовым типом. Однако последнее определение говорит о том, что нет никакой связи с процессом дыхания и кислородным насыщением крови. Хотя такая связь полностью подтверждается при дыхательном виде.
Существуют ли методы, которые позволяют определить аритмию дыхательную без сопровождающих ее симптомов? Конечно же, да. Главный метод в таком случае — ЭКГ. Так как позиция сердца меняется, на ЭКГ появляются незначительные изменения, особенно это касается зубца Р.
Если обсуждаемое нами состояние говорит о том, что есть другие заболевания сердца, то обязательно нужно их выявить. Кроме ЭКГ, существует ряд других обследований: эхокардиография, ангиография и так далее.
Диагностирование заболевания с помощью ЭКГ
В зависимости от результатов обследования назначается лечение. Сам дыхательный тип аритмии лечения не требует. Однако, если есть сопутствующие ему заболевания, после их тщательной диагностики должно быть проведено качественное лечение. Самостоятельно выбирать лекарственные препараты нельзя, так как от самолечения можно сильно пострадать. Конечно, профилактика важна всегда, даже до похода к доктору. Но зачастую к правильному и здоровому образу жизни должно быть прибавлено медицинское лечение, которое должен назначать только врач. Таким образом, получится избежать осложнений, которые могут угрожать здоровью.
Аритмия дыхательного типа сама по себе не составляет угрозы для человека и даже может говорить об улучшении состояния его здоровья. Но в любом случае нужно посетить врача, так как есть вариант, что выявится новое заболевание. Правильный образ жизни и следование советам лечащего врача — залог продолжительной жизни.
Итак, работа нашего сердца хотя и осуществляется автономно, но у организма все же есть несколько рычагов влияния на его деятельность. Одним из таких рычагов является так называемый блуждающий нерв — вагус (nervus vagus).
Нужно отметить, что у разных людей в разные периоды времени влияние дыхания на работу сердца неодинаково, поэтому дыхательная аритмия может появляться и пропадать с ЭКГ в различные дни. Кроме того, некоторые врачи не обращают на неё внимания, ввиду того что считают её нормой или просто не хотят пугать, а потом ещё и успокаивать пациентов.
Предлагаю Вам небольшой эксперимент, для этого лишь нужно научиться считать пульс за 15 секунд. Ложитесь поудобнее, расслабьтесь, приложите большой и средний палец одной руки к лучевой артерии другой руки (смотрите картинку) и начинайте считать пульс. Затем сделайте максимально глубокий вход, напрягите мышцы живота и оставайтесь в таком состоянии 15 секунд, не забывая считать пульс. Вы сами увидите, насколько пульс стал медленнее, иногда частота сердечных сокращений падает до 40 ударов в минуту и это норма.
Так что если вас пугает дыхательная аритмия, сделайте вдох, выдох и забудьте про неё.
У взрослого человека дыхательная аритмия появляется в результате нервозного состояния, при сильном истощении или после перенесенного какого-либо заболевания в тяжелой форме. Процесс смены ритма работы сердца напрямую связан с дыхательной функцией, а потому его и назвали дыхательной аритмией.
Дыхательная аритмия выражается учащенным числом сокращений сердечной мышцы во время вдоха. При выдохе, наоборот, пульс человека замедляется. Как следствие – сердечные сокращения носят характер аритмии. Обычно спустя некоторый период приступы дыхательной аритмии самостоятельно исчезают.
Иногда это заболевание наблюдается у пациентов, недавно перенесших инфекционное заболевание или у людей, страдающих вегето-сосудистой дистонией. Часто аритмия дыхательных путей встречается у заядлых курильщиков.
Нередко дыхательную аритмию человек даже не замечает, потому что симптомы не ощущаются и кровообращение находится в норме. Этим она отличается от остальных форм аритмии.
- сбор анамнеза;
- ортостатическая проба (наклонный тест);
- наклонный тест (ортостатическая проба);
- эхокардиография;
- холтеровское мониторирование (великолепный метод электрофизиологической инструментальной диагностики);
- ЭКГ (электрокардиограмма).
Дыхательную аритмию врачи считают нормальной, и лечению она не подлежит. Вы можете пройти профилактический курс, исходя из результатов лабораторных исследований. Доктор может назначить иммуномодулирующие препараты, витаминотерапию, физиотерапию.
Терапия пароксизмальной тахикардии
Если именно из-за этого сбивается ритм сердца, лечение врач назначит с учетом длительности приступов, формы аритмии, а также наличия или отсутствия осложнений.
Часто больных госпитализируют. Если приступы случаются чаще двух раз в месяц, то может быть назначено хирургическое лечение.
Чтобы экстренно купировать пароксизм, нужно прибегнуть к одному из вагусных маневров. Это проба Вальсальвы, Ашнера и Чермака-Геринга, натуживание, вызов рвотного рефлекса, обтирания холодной водой и т.д.
Неотложная помощь подразумевает введение внутрь вены универсальных антиаритмиков. Самыми эффективными являются «Новокаинамид», «Пропранолол», «Аймалин», «Хинидин», «Ри, «Изоптин», «Кордарон».
Даже те пациенты, у которых сердце сбивается с ритма на несколько секунд, обязаны наблюдаться у кардиолога. Только врач может определить объем и схему назначения антиаритмической терапии.
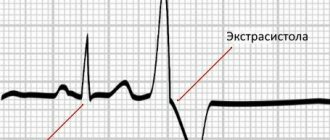
Экстрасистолия
Возможно, у человека наблюдается данный вариант нарушения, если он заметил, что у него давно сбился ритм сердца. О причинах, признаках и лечении экстрасистолии поэтому тоже стоит рассказать.
Данное нарушение характеризуется внеочередными сокращениями всей сердечной мышцы или ее отдельных частей. Проявляется такими симптомами:
- Чувство замирания сердца.
- Нехватка воздуха.
- Тревога.
- Стенокардия. Возникает из-за снижения сердечного выброса.
- Обмороки, парезы.
- Перебои и замирание в работе сердца.
- Приливы жара.
- Дискомфорт, слабость, потливость.
К причинам экстрасистолии относят такие факторы:
- Химические и пищевые факторы.
- Употребление алкоголя.
- Курение.
- Наркотики.
- Вегетативная дистония.
- Остеохондроз шейного отдела.
- Неврозы.
- Поражения миокарда.
- Лихорадочные состояния, тиреотоксикоз.
- Нарушение соотношения в клетках миокарда ионов кальция, магния, калия и натрия.
Если из-за экстрасистолии сбивается ритм сердца – что делать? В первую очередь обратиться к кардиологу и неврологу. Обычно пациентам назначают прием успокоительных сборов (настойка пиона, мелисса, пустырник), седативные средства («Диазелам», «Рудотель»).
Но это лишь пример. Назначают и подбирают дозировку антиаритмического медикамента лишь после проведения холтеровского ЭКГ-мониторирования. Как правило, прописывают прием таких препаратов, как «Соталол», «Прокаинамид», «Лидокаин», «Амиодорон», «Хинидин», «Дилтиазем» и сукцинат этилметилгидроксипиридина.
Симптомы экстрасистолии
Экстрасистолия – заболевание, протекающее без боли. Люди ощущают сердечные перебои, не предполагая, что это такое. Признаки экстрасистолии разделяют по типу заболевания. Одиночная предсердная экстрасистолия, к примеру может не доставлять человеку никаких неудобств, проявляясь иногда отдельными сердечными толчками. При частых или групповых экстрасистолах появляются специфические признаки:
- частое биение сердца;
- тяжелое дыхание;
- стенокардия;
- слабость.
Желудочковая экстрасистолия проявляется:
- нарушениями сердечного ритма,
- перебоями в работе сердечной мышцы
- мигренями.
Часто при экстрасистолии возникают:
- чрезмерная потливость;
- бледный цвет кожных покровов;
- паника.
Важно! Редкая предсердная экстрасистолия наблюдается чаще при сердечных патологиях, проявляется по ночам в горизонтальном положении.
Фибрилляция предсердий
Данное явление еще называется мерцательной аритмией. Это нарушение характеризуется сокращение предсердий с частотой 350-700 в минуту. Оно является наиболее часто встречающимся видом аритмии. И если человек задумывается о том, почему сбивается ритм сердца, то велика вероятность, что он страдает фибрилляцией.
Возникновению данной патологии способствуют следующие состояния:
- Ишемическая болезнь.
- Опухолевые и воспалительные поражения миокарда.
- Артериальная гипертензия.
- Пороки сердца.
- Кардиомиопатии.
- Недостаточность сердца.
- Сахарный диабет.
- Повышение функции щитовидной железы.
- Проблемы с лишним весом.
- Обструктивные процессы в легких хронического характера.
- Перенесенные операции.
- Поражения током.
- Алкогольная зависимость.
Симптомы фибрилляции следующие:
- Боли в области сердца и дискомфорт в грудной клетке.
- Слабость.
- Головокружения и даже обмороки.
- Частое мочеиспускание.
- Одышка.
- Изменение качества жизни.
- Уменьшение переносимости физических нагрузок.
- Нарушение чувствительности.
Любые, даже незначительные проявления игнорировать нельзя. И про минимально выраженном течении может возникнуть кардиоэмболический инсульт, чреватый неврологическими нарушениями и иными неприятными последствиями.
Лечение фибрилляции предсердий
Выше были рассмотрены свойственные для данного нарушения причины и признаки. Сбился ритм сердца, и врач диагностировал мерцательную аритмию? Пора начинать лечение. Оно может быть направлено на одну из следующих целей:
- Восстановление синусового ритма.
- Профилактику тромбоэмболий.
- Предупреждение срывов ритма.
- Поддержание ЧЧС.
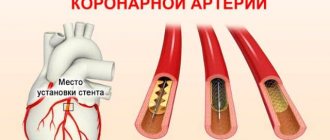
Изначально врач прописывает медикаментозное лечение. Если оно оказывается неэффективным, то приходится переходить на электроимпульсную терапию. В крайнем случае назначают радиочастотную абляцию – лечение посредством радиоволн.
Для медикаментозного восстановления ритма используют блокаторы медленных кальциевых и натриевых каналов, сердечные гликозиды, бета-блокаторы, антиаритмики, а также препараты калия и магния.
Брадиаритмия
Это последний тип нарушений из наиболее часто встречающихся, для которого характерно нарушение сердечного ритма. Брадиаритмии свойсвенна частота сокращений менее 60 ударов в минуту.
Обусловлено это явление самыми разными причинами. Опасность данного нарушения заключается в том, что если количество ударов составляет менее 45 в минуту, то риск потери сознания увеличивается в разы.
Брадиаритмиями называются различные аритмии – атриовентрикулярные и синоатриальные блокады, остановка синусового узла, синдром его слабости, замещающие ритмы, блокады ножек пучка Гиса.
На самом деле, проблемы, связанные с сердцебиением, могут указывать на любую патологию. Их существует десятки. Поэтому для уточнения причины и получения компетентных врачебных рекомендаций надо отправляться к кардиологу. Вид нарушения ритма, степень изменения проводимости, тип блокады, направление распространения волн возбуждения и многие другие особенности удастся определить после проведения ЭКГ.
Опасна ли аритмия для жизни
Структура, первоисточник эволюции любого нарушения сердечного ритма разнообразны, как и клинические симптомы. Лечение нарушений такого характера желательно начинать исключительно после полного врачебного обследования. Главное, отыскать подлинную причину, которая стала генератором формирования сердечной аритмии. Скачки пульса со всеми вытекающими наблюдают не только у взрослых и пожилых людей, но и у детей.
У взрослых
Выясним, чем опасно недомогание аритмия сердца у взрослых, и каковы его последствия. Уровень риска зависит от разновидности заболевания. Зачастую, нарушение сердечного ритма сопровождается сильными толчками в грудной клетке, сбоями, учащением или замедлением биения сердца. Похожие симптомы наблюдаются в случае доброкачественной аритмии, которая не угрожает жизни человека. Консультация у кардиолога не помешает, как и актуальное лечение.
Тяжелые или злокачественные типы сердечной аритмии встречаются при органических изъянах. Такие нарушения приводят к сбоям в системе кровообращения, в результате чего органы не получают необходимого количества кислорода. Этот вид сердечной аритмии вызывает болевые ощущения в груди, снижение артериального давления, развитие инфарктов. Тут требуется экстренная помощь специалиста. Главная угроза сердечных расстройств у взрослых состоит в том, что приступ начинается резко, стремительно прогрессирует. Если не обратиться к врачу, существует риск летального исхода.
У детей и подростков
Дети подвержены аритмии не меньше. Отрицательный прогноз до периода полового созревания у ребенка часто имеет мерцательное расстройство ритма, пароксизмальная тахикардия, другие нарушения сердечной работы. Есть риски внезапного летального исхода в случае тяжелых вариантов аритмии синусового узла, тахиаритмии (особенно при наличии ишемии, гипотонии артерий, потерях сознания). Лучшая основная «таблетка» от нарушений – вовремя обратиться за помощью.
У подростков наблюдают временную синусовую аритмию, которая не имеет серьезных осложнений. Причины сердечного недомогания часто кроются в эмоциональных переживаниях, стрессах, проблемах в общении со сверстниками или членами семьи. Для перестраховки лучше обратиться к семейному психологу и выявить нарушения заранее. Тут скорее потребуется «душевное» лечение сердечной болезни.
При беременности
Почти у всех беременных женщин случаются сбои ритма. По мере роста плода, увеличивается нагрузка на органы, в том числе и сердце. Существует несколько причин, увеличивающих шансы появления заболевания: врожденный порок сердца, наследственная предрасположенность. Женщины в положении подвержены экстрасистолии, мерцательной аритмии, тахикардии. По первому типу нарушения не назначают медицинские спецпроцедуры, новорожденная аритмия не проявится. Два последних грозят плоду гипоксией и в редких случаях приводят к выкидышу. Стоит вовремя обратиться к врачу-кардиологу.