Компенсированный и декомпенсированный сахарный диабет: в чем разница?
Для начала стоит разобраться с основной информацией. Сегодня многие люди сталкиваются с такой проблемой, как декомпенсированный сахарный диабет. Что это такое?
Если речь идет о компенсированной форме заболевания, то это подразумевает, что уровень глюкозы в крови пациента вполне нормальный. Этот показатель удается поддерживать с помощью медикаментов (включая инсулин), правильной диеты, режима отдыха и сна.
Но по тем или иным причинам болезнь может осложниться. Чаще всего регистрируется декомпенсированный сахарный диабет 2 типа, хотя подобное течение возможно и при инсулинозависимой форме недуга (1 тип).
Какие показатели важны для определения степени компенсации?
В процессе диагностики данного заболевания во внимание берут несколько факторов.
- Уровень сахара в крови является самым важным показателем. Кровь на исследование берут натощак. В норме результат должен колебаться в пределах от 3,3 до 3,5 ммоль/л.
- Проводят и анализ крови на глюкотолерантность. За два часа до сдачи крови пациент принимает раствор глюкозы. В норме этот показатель не должен превышать 7,7 ммоль/л.
- Важно определить количество гликолизированного гемоглобина. Во время анализа можно определить соотношение молекул гемоглобина, уже вступивших в соединение с глюкозой, к общему количеству гемоглобина. У здоровых людей этот показатель колеблется в пределах 3-6 %.
- Проводится анализ мочи на уровень сахара. В норме глюкоза не выделяется вместе с мочой. Допустимый предел для диабетиков — 8,9 ммоль/л.
- Важно определить количество холестерина низкой плотности. У здоровых людей этот показатель не превышает 4 ммоль/л.
- В процессе диагностики измеряют и артериальное давление, ведь диабет в первую очередь сказывается на состоянии сосудов. По мере усугубления процессов декомпенсации артериальное давление растет. Стоит напомнить, что в норме этот показатель не должен превышать 140/90 мм рт. ст.
- Определить уровень триглицеридов в крови, можно вычислить вероятность развития сосудистых осложнений у пациента.
- Важной частью диагностики является определение индекса массы, который в норме не должен превышать 24-25. Пациенты с сахарным диабетом (особенно если речь идет о заболевании второго типа) часто страдают от той или иной степени ожирения.
Методы лечения
Лечебные мероприятия при декомпенсации сердечной недостаточности направлены на замедление дальнейшего прогрессирования заболевания, защиту органов-мишеней, улучшение качества жизни пациента.
Эти цели достигаются проведением следующих мероприятий:
- соблюдение диеты;
- установление режима физической активности;
- консультации психолога;
- прием лекарственных препаратов;
- электрофизиологическая коррекция работы сердца;
- хирургическое вмешательство.
Наибольшая эффективность лечения достигается путем сочетания всех вышеописанных методов.
Диета
Лечебное питание при декомпенсации СН способствует нормализации артериального давления, уменьшению нагрузки на сердце, обеспечению организма необходимыми питательными веществами.
Диета строится с соблюдением следующих принципов:
- уменьшение потребления соли до 1 г в сутки;
- уменьшение приема жидкости до полутора литров в сутки;
- обеспечение необходимой калорийности, достаточное содержание в пище белка;
- обогащение рациона витаминами.
Следует регулярно измерять массу тела. Увеличение веса более чем на 2 кг за 3 дня свидетельствует о накоплении в организме жидкости.
Неблагоприятным признаком является и уменьшение массы тела. Прогрессивное уменьшение объема жировой и мышечной ткани называется сердечной кахексией. Такое состояние требует введения в рацион специализированных питательных смесей.
Физическая активность
Двигательная активность показана пациентам с декомпенсированной сердечной недостаточностью, но с определенными ограничениями.
Противопоказаниями к выполнению физических нагрузок являются:
- острый миокардит;
- стенозирующие пороки;
- выраженные аритмии;
- частые приступы стенокардии.
Остальным пациентам степень физической нагрузки определяется по шестиминутному тесту. Физическая активность начинается с дыхательных упражнений, через 3-4 недели человек переходит к легкой гимнастике. Наиболее оптимальным вариантом физической активности считается простая и скандинавская ходьба.
Рекомендации по режиму
Пациентам с декомпенсированной СН вводят некоторые ограничения в образ жизни:
- не рекомендуется резкая смена климата;
- ограничиваются авиаперелеты — не более 2,5 часов без перерыва;
- исключается курение;
- ограничивается сексуальная активность;
- рекомендуется избегать эмоциональных напряжений;
- необходимо соблюдать полноценный ночной сон;
- в течение дня рекомендуется проводить короткие перерывы в занятиях.
Инструкции по режиму дня, питанию, образу жизни даются пациенту в специальных кардиологических школах, которые организованы при некоторых лечебных учреждениях.
Медикаментозная терапия
Препараты, используемые для лечения ХСН, разделяют на три группы в соответствии с их эффективностью:
- основные — обладают доказанной эффективностью;
- дополнительные — эффект имеется не у всех пациентов;
- вспомогательные — применяются симптоматически.
К основной группе относится 6 классов лекарств.
Таблица. Препараты для лечения СН.
| Группа препаратов | Эффект | Способ назначения | Особенности |
| Ингибиторы АПФ — Лизиноприл, Рамиприл, Эналаприл | Замедляют прогрессирование декомпенсации путем снижения преднагрузки на сердце, уменьшения ЧСС | Прием начинают с минимальных доз, при хорошей переносимости дозу повышают до достижения требуемого эффекта | Прервать лечение этими средствами требуется при появлении:
|
| Бета-блокаторы — Метопролол, Атенолол | Замедление разрушения кардиомиоцитов, стимуляция работы сердечной ткани, уменьшение ЧСС, снижение степени ишемии | Назначают в сочетании с иАПФ, прием с минимальной дозы, которую постепенно увеличивают | В первые две недели лечения бета-блокаторами состояние может несколько ухудшаться. Это обусловлено снижением сердечного выброса, затем число функционирующих кардиомиоцитов увеличивается и состояние приходит в норму |
| Антагонисты альдостерона — Спиронолактон | Способствует выведению излишков жидкости, уменьшает отеки | Назначают высокие дозы препарата, которые постепенно уменьшают по мере улучшения состояния | При длительном применении возможно развитие гинекомастии — увеличение грудных желез у мужчин |
| Диуретики — Фуросемид, Гипотиазид | Применяют для выведения излишков жидкости, снижения объема ОЦК | Показаны при выраженных явлениях декомпенсации | Необходимо одновременное назначение калия, так как диуретики вымывают его из тканей |
| Сердечные гликозиды — Дигоксин | Улучшают симптоматику, повышают качество жизни пациента | Назначают в минимальной дозировке | У женщин дигоксин чаще вызывает явления интоксикации |
| Антагонисты рецепторов к ангиотензину 2 — Валсартан, Кандесартан | Снижают риск летальных исходов | Начинают с минимальной дозы, постепенно увеличивают | Наиболее безопасный и эффективный препарат |
Дополнительные средства назначаются при наличии атеросклероза, гипертонической болезни, нарушении свертываемости крови. Прямого влияния на течение сердечной недостаточности не оказывают, но уменьшают выраженность факторов риска.
- Статины — Аторвастатин, Розувастатин. Показаны при наличии выраженного атеросклероза. Способствуют нормализации уровня холестерина.
- Антикоагулянты — Варфарин. Показан при высоком риске тромбозов, у пациентов пожилого возраста.
Назначение данных средств осуществляется лечащим врачом при наличии показаний. Вспомогательные средства назначаются по строгим показаниям, так как не оказывают положительного влияния на течение сердечной недостаточности.
Используются следующие группы:
- нитраты;
- блокаторы кальциевых каналов;
- антиаритмики;
- антиагреганты;
- негликозидные инотропные средства;
- цитопротекторы.
Пациентам с ХСН не рекомендуется принимать НПВС, глюкокортикоиды, антидепрессанты. Эти средства оказывают отрицательное влияние на течение болезни.
Электрофизиологические методы
Применяются три основные процедуры:
- постановка электрокардиостимулятора;
- постановка желудочковых электродов;
- установка кардиовертера-дефибриллятора.
Применяются методы только после интенсивного проведения медикаментозной терапии при условии недостаточной ее эффективности.
Хирургическое лечение
Показано при безуспешности консервативной терапии. Проводится несколько типов оперативных вмешательств.
- Аорто-коронарное шунтирование. Операция направлена на восстановление сосудистой сети миокарда, улучшение его кровообращения.
- Коррекция митральной регургитации. Проводится при наличии митрального пролапса.
- Трансплантация сердца. Наиболее эффективный метод при терминальной СН, но возможность его использования ограничена.
Противопоказаниями к проведению оперативного лечения являются выраженные нарушения свертываемости крови, цирроз печени, почечная недостаточность.
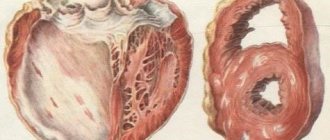
Декомпенсированная сердечная недостаточность — тяжелое состояние, нередко заканчивающееся летальным исходом. Оно развивается в результате срыва компенсаторных возможностей миокарда.
Клиническая картина складывается из симптомов нарушения кровообращения внутренних органов. Лечение проводится комплексно, с использованием медикаментозных и немедикаментозных методов, хирургического вмешательства.
Основные причины декомпенсации
Вы уже знаете о том, на какие факторы обращают внимание, диагностируя декомпенсированный сахарный диабет и что это такое. Но что может спровоцировать начало декомпенсации?
Как свидетельствуют отзывы, причины индивидуальны в каждом случае. Медики выделяют следующие факторы риска:
- неправильное питание, переедание, употребление в пищу продуктов, запрещенных при диабете;
- неправильно составленный план лечения, самовольное использование пациентом БАДов вместо назначенных медикаментов;
- подбор неверной дозы инсулина;
- отказ от инсулинового лечения;
- инфекционные заболевания, которые сопровождаются обезвоживанием организма;
- постоянные стрессы, эмоциональное перенапряжение.
Декомпенсированный сахарный диабет: симптомы
К сожалению, многие люди сталкиваются с подобным диагнозом. Что значит «декомпенсированный сахарный диабет»? Какими симптомами сопровождается данный патологический процесс? Клиническая картина имеет ряд особенностей:
- наблюдается резкая потеря веса;
- пациенты жалуются на быструю утомляемость, постоянную слабость и сонливость;
- учащаются позывы к мочеиспусканием;
- характерным признаком сахарного диабета является сухость во рту и сильная жажда;
- иногда возможно нарушение функций зрительных анализаторов.
При возникновении подобных симптомов не стоит медлить — нужно обратиться к врачу-эндокринологу. Крайне важным в данной ситуации является постоянный мониторинг уровня глюкозы в крови.
Симптоматика
Что такое декомпенсированная сердечная недостаточность? Если рассматривать симптоматику заболевания, можно увидеть, что она характеризуется теми же проявлениями, что и начальные стадии СН, но они имеют большую выраженность.
Пациент с сердечной недостаточностью в стадии декомпенсации будет предъявлять следующие жалобы:
- одышка при нагрузке, быстрая утомляемость — у 98% пациентов;
- ощущение сердцебиения — у 80% пациентов;
- кашель, приступы удушья — наблюдаются достаточно редко.
Из объективных симптомов обнаруживаются следующие:
- практически у каждого пациента имеется повышенное артериальное давление;
- учащенный ритм сердцебиения;
- наличие отеков на ногах, в брюшной полости;
- набухание шейных вен;
- увеличение размеров печени;
- синюшность лица, губ, кончиков пальцев;
- изменение концевых фаланг пальцев по типу барабанных палочек;
- перкусионно увеличены границы сердца;
- хрипы в легких говорят о застое венозной крови.
Классической триадой признаков для ХСН является сочетание отеков, одышки и хрипов в легких. Однако эти симптомы могут наблюдаться и при других заболеваниях сердечной и дыхательной систем, поэтому их нельзя считать основополагающими для постановки диагноза.
Практически у каждого пациента с СН имеется одышка
Характерные признаки недостаточности функции сердца
Возможные осложнения при остром развитии декомпенсации
Насколько опасным является декомпенсированный сахарный диабет? Осложнения возможны, причем перечень их достаточно большой. Острая форма декомпенсации опасна, так как развивается молниеносно — осложнения развиваются в течение нескольких часов, а порой и минут.
- Гипогликемия. Это состояние сопровождается резким снижением уровня сахара в крови. Пациенты чувствуют сильную слабость. Появляется ощущение сильного голода.
- Гипергликемия. Резкое повышение уровня глюкозы, которое очень опасно, так как может привести к развитию коматозного состояния.
- Кетоацидоз. Данное состояние сопровождается резким увеличением концентрации сахара. Нарушение обмена веществ приводит к образованию кетоновых тел, которые токсичны для организма.
- Глюкозурия. Глюкоза начинает выделяться вместе с мочой.
- Диабетическая кома. Во время диабета уровень инсулина снижается наряду с повышением уровня сахара. Тем не менее ткани, в частности, структуры нервной системы, не способны утилизировать глюкозу. Результатом этого является кома.
Стадия декомпенсации [ править | править код ]
Любой компенсаторный механизм имеет определённые ограничения по степени выраженности нарушения, которое он в состоянии компенсировать. Лёгкие нарушения компенсируются легко, более тяжёлые могут компенсироваться не полностью и с различными побочными эффектами. Начиная с какого-то уровня тяжести компенсаторный механизм либо полностью исчерпывает свои возможности, либо сам выходит из строя, в результате чего дальнейшее противодействие нарушению становится невозможным. Такое состояние и называется декомпенсацией
.
Болезненное состояние, в котором нарушение деятельности органа, системы или организма в целом уже не может быть скомпенсировано приспособительными механизмами, называется в медицине «стадией декомпенсации». Достижение стадии декомпенсации является признаком того, что организм уже не может собственными силами исправить повреждения. При отсутствии радикальных способов лечения потенциально смертельное заболевание в стадии декомпенсации неизбежно приводит к летальному исходу. Так, например, цирроз печени в стадии декомпенсации может быть излечен только пересадкой — самостоятельно печень восстановиться уже не может.
Сердечная декомпенсация – это последняя стадия недостаточности сердечной деятельности, проявляющаяся множеством симптомов. При первых же признаках нужно приступать к лечению, чтобы не возникло необходимости в пересадке сердца.
Последствия хронического декомпенсированного диабета
Хронический декомпенсированный сахарный диабет крайне опасен. Постоянное повышение уровня глюкозы в крови негативно сказывается на состоянии сосудов, нервных окончаний и органов зрения. Существует ряд опасных осложнений, к которым может привести хронический процесс декомпенсации.
- Нефропатия — патологическое поражение почек, которое связано с повышением давления внутри органов и постоянной гипергликемией. Как свидетельствуют отзывы, в большинстве случаев данная болезнь ведет к инвалидности.
- Микроангиопатия — сопровождается поражением мелких кровеносных сосудов.
- Диабетическая ретинопатия является тяжелой формой микроангиопатии. Болезнь связана с повреждением мелких сосудов сетчатки глаза, что нередко ведет к полной потере зрения.
- Нарушения со стороны сердца и сосудов, включая атеросклероз, инфаркт миокарда и ишемическую болезнь сердца.
Что такое гипофункции щитовидки?
Гипотиреоз – это заболевание, которое характеризуется недостатком выработки гормонов щитовидной железы.
Другими словами развивается гипофункция органа эндокринной системы. Щитовидка продуцирует тиреоидные гормоны, среди которых основными являются: трийодтиронин (Т3) и тироксин (Т4).
Синтез этих гормонов происходит под контролем тиреотропного гормона (ТТГ), вырабатываемого гипофизом. Если в крови уровень Т3 и Т4 ниже нормы, то гипофиз начинает усиленно продуцировать гормон ТТГ, который стимулирует гормональную функцию щитовидной железы. Когда количество тиреоидных гормонов превышает норму, то синтез ТТГ уменьшается, и тем самым, тормозится выработка Т3 и Т4.
В зависимости от уровня, на котором происходят нарушения, приводящие к дефициту тиреоидных гормонов, гипотиреоз подразделяется на такие виды:
- Первичный – провоцируется возникновением органических либо функциональных изменений в тканях щитовидной железы.
- Вторичный – появляется из-за нарушений в деятельности гипофиза, отвечающего за выработку щитовидкой тиреоидных гормонов.
- Третичный – развивается в случае поражения центров гипоталамуса, которые синтезируют гормон тиролиберин (ТРГ), который стимулирует продуцирование гипофизом ТТГ.
- Периферический – возникает после появления нарушений в процессах преобразования гормона Т4 в Т3, а также их перемещения по организму. К такой патологии приводят сбои в обмене веществ; недостаточное количество ферментов печени и почек, принимающих участие в преобразовании гормонов, а также другие аутоиммунные процессы. Патология встречается очень редко. Её еще называют транспортной или тканевой.
У больного может развиваться манифестной гипотиреоз, который имеет яркую симптоматику. Возможна субклиническая форма патологии, имеющая смазанные симптомы.
Профилактические мероприятия
Вы уже знаете о том, почему развивается декомпенсированный сахарный диабет, что это такое и к каким осложнениям может привести. Безусловно, подобное состояние опасно и далеко не всегда поддается медикаментозной коррекции. Именно поэтому намного легче предотвратить развитие стадии декомпенсации. Нужно лишь придерживаться нескольких простых правил.
- Пациентам с диабетом рекомендуют отказаться от острых, мучных и соленых продуктов, а также от пищи, содержащей глюкозу.
- Не стоит вводить в рацион жареные блюда. Врачи советуют готовить пищу на пару или в духовке — так она намного полезнее.
- Стоит обратить внимание и на режим питания — лучше есть часто, но маленькими порциями.
- Нужно следить за балансом потребляемых и израсходованных калорий.
- Важной частью жизни пациента с диабетом является физическая активность. Разумеется, речь идет о посильных занятиях, будь то утренний бег, плавание или просто прогулка по парку.
- Специалисты рекомендуют соблюдать правильный режим работы и отдыха, так как переутомление сказывается на гормональном фоне и уровне сахара в крови.
- Стоит подумать о занятиях йогой и медитацией, так как это помогает легче справляться со стрессами.
Разумеется, диабетики должны самостоятельно мониторить уровень сахара в крови. При появлении любых изменений и ухудшений самочувствия стоит обратиться к лечащему врачу. Чем раньше стадия декомпенсации будет замечена, тем больше шансов предотвратить развитие тех или иных осложнений.