Симптомы
Данная патология относится к синдрому, который служит предпосылками к развитию болезней системы кровотока, а также к заболеваниям сердечного органа.
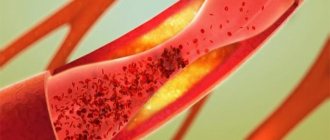
Нарушения в липидном жировом обмене, повышает индекс общего холестерина, который провоцирует плохую скорость прохождения по магистральным артериям крови, что вызывает загущение плазмы крови и образование кровяных сгустков.
Плохая проходимость крови по сосудам недостаточно очищает сосудистые оболочки от осадка низкомолекулярных липопротеидов, и молекулы плохого холестерина оседают на интиме сосудов, провоцируют образованию холестериновых бляшек, что со временем обрастают молекулами кальция и развивают заболевание — атеросклероз.
Развитие гиперхолестеринемии приходится на преклонный возраст и этому способствует недостаточное количество выработки эндокринными органами гормонов, что приводит к возрастному нарушению в гормональном фоне человеческого организма.
У женщин в климактерический период и во время менопаузы происходит значительное накопление липидов в организме, что вызывает их переизбыток, который отражается в синдроме гиперхолестеринемии.
Мужчины после сорокалетнего возраста подвержены накоплению холестерина организмом в 4 раза чаще, чем накопление липопротеидов происходит в женском организме.
Классификация гиперлипопротеинемий
По причинам возникновения различают следующие виды дислипидемий:
- первичная (наследственная и полигенная – сочетание наследственной с дислипидемией, связанной с действием внешних факторов);
- вторичная (развившаяся на фоне атерогенных хронических заболеваний);
- алиментарная (вызванная погрешностями в еде).
По изменению химического состава дислипидемии классифицируют на:
- изолированные (связанные с повышением концентрации холестерина, входящего в состав всех липопротеидов);
- комбинированные (к избытку холестерина присоединяются еще и триглицериды).
Классификация дислипидемий по Фредриксону
- I тип. Повышение концентрации хиломикрон (ХМ) – самых крупных соединений, содержащих много белка. Оно не влияет на образование атеросклеротических бляшек и имеет собственную клиническую картину. Это наследственная патология, передающаяся вместе с генами.
- II а тип. Увеличение количества липопротеинов за счет соединений с низкой плотностью (ЛПНП). В случае типа II а гиперлипидемии по Фредриксону риск развития атеросклероза повышается.
- II в тип. Комбинированное повышение концентрации в крови липопротеинов с низкой и очень низкой плотностью (ЛПНП и ЛПОНП). Такой перевес является самым благоприятным условием для развития атеросклероза.
- III тип. Избыточное содержание ЛПНП, относится к заболеваниям, передающимся по наследству. Это – высоко атерогенная дислипидемия.
- IV тип. Преобладают ЛПОНП. Риск атеросклеротического поражения сосудов слабовыраженный.
- V тип. Дислипидемия, возникшая за счет ХМ и ЛПОНП. В таких ситуациях атеросклероз развивается редко.
Практически все типы гиперлипидемий по этой классификации сопровождаются повышенным уровнем триглицеридов и являются комбинированными. Дислипидемия 2 а типа является изолированной, тем не менее, ее роль в развитии атеросклеротических поражений также следует учитывать.
На что влияет патология?
Синдром влияет на патологические изменения в строении сосудистых оболочек системы кровотока во всем организме больного человека.
Данные нарушения проявляются:
- В изменении просвета магистральных артерий крупного диаметра;
- В поражениях коронарных артерий;
- В нарушениях в сосудистой стенке мозговых сосудов;
- В патологическом изменении в строении сердечного миокарда;
- В нарушениях проходимости крови в мелких капиллярах конечностей и всей периферической сфере системы кровотока;
- Нарушения во внутренних органах и в сосудах данных органов.
Осложнённая форма гиперлипидемии — атеросклероз, поражает все сосуды в системе кровотока и становится причиной серьезных заболеваний, которые могут привести к смертельному исходу.
Причины развития
Этиология синдрома имеют разную природу возникновения:
- Данный синдром может быть передан по наследству ребёнку от биологических родителей. Причиной передачи аномальной поломки на генном уровне может быть один из биологических родителей, так и одновременно двое родителей могут иметь дефекты в генах. Данный процесс искажает информацию организму о норме синтезирования холестерина. Происходит излишняя выработка молекул холестерина, что приводит к значительному его переизбытку;
- Приобретенная причина патологии, когда больной не соблюдает меру в употреблении жирной пищи, содержащей в большом количестве липопротеиды низкой плотности. Существует временное повышение холестерина — это когда человек скушал большое количество жирной еды животного происхождения. А также постоянное повышение индекса холестерина — это хроническое переедание больного продуктов содержащих животный жир.
Хроническое переедание больного продуктов содержащих животный жир
Гиперлипидемия
Кроме генетической предрасположенности к накоплению холестерина и беспорядочного питания холестеринсодержащей пищи, гиперлипидемию могут спровоцировать заболевания в организме, имеющие хроническую стадию развития:
- Заболевание эндокринного органа щитовидной железы — гипотиреоз. При недостаточной выработке данным органом гормонов, которое происходит на фоне воспаления в органе, или же по причине новообразования в нем, возникают нарушения в обменном процессе организма и нарушения в метаболизме всего человеческого организма;
- Патология эндокринной системы — сахарный диабет. При диабете происходит нарушение в способности молекул глюкозы проникать в клетки тканей, и избыток сахаров находится в составе крови, что нарушает целостность внутренних мембран сосудистых оболочек. При нормативном индексе глюкозы от 3,30 ммоль/л до 5,0 ммоль/л, при сахарном диабете индекс в составе крови имеет показатель не меньше 60,0 ммоль/л, а также может доходить и больше 20,0 ммоль/л;
- Изменения в клетках печени, что приводит к не правильному функционированию органа, и происходит низкий отток жёлчи с органа. При плохом оттоке жёлчи не происходит утилизация всего отработанного холестерина, что приводит к гиперлипидемии. Может спровоцировать данную патологию камни в жёлчном пузыре, или же камни в желчевыводящих протоках.
Факторы-провокаторы
Вызвать повышенное содержание в организме липопротеидов могут такие факторы-провокаторы:
- Длительный период приема медикаментов, относящихся к группе диуретиков, к классу бета-блокаторов, а также к иммунодепрессантам;
- Малоподвижный образ проживания, что провоцирует застой в системе кровотока, а также застой в метаболизме;
- Никотиновая зависимость;
- Хронический алкоголизм;
- Зависимость от наркотиков;
- Хроническая степень развития гипертонии;
- Возрастная категория для мужчин — 45 лет, для женщин в период климакса;
- Если в роду есть родственники, которые болели атеросклерозом, или же перенесшие инсульт (инфаркт), риск заболевания гиперхолестеринемия возрастает в несколько раз. По мкб — 10 может иметь данная патология разную подгруппу.
На приеме у врача
Гиперхолестеринемия: что это такое, симптомы и причины заболевания
Гиперхолестеринемия – симптом, обозначающий повышенное содержание холестерина крови. Исключение – наследственные формы гиперхолестеринемии, которые считают самостоятельной нозологической единицей.
Холестерин – это липофильный спирт, нерастворимый в воде. Его большая часть (80%) синтезируется печенью, остаток поступает с едой. Органическое соединение выполняет ряд важных функций:
- необходим для синтеза витамина D, стероидных гормонов;
- основа для синтеза жирных кислот;
- регулирует проницаемость клеток;
- защищает эритроциты от гемолитических ядов.
Холестерин не может самостоятельно путешествовать по кровеносному руслу, основа которого вода. Его транспортом занимаются липопротеиды – сложные комплексы, состоящие из молекулы белка и жира. Чем больше в их составе жира, тем меньше их плотность.
По этому показателю различают липопротеиды очень низкой (ЛПОНП), низкой (ЛПНП), средней (ЛПСП), высокой плотности (ЛПВП), а также самые крупные молекулы – хиломикроны.
Сумма всех видов липопротеидов это «общий холестерин», один из самых важных биохимических показателей обмена жиров.
ЛПНП, ЛПОНП считают атерогенными – способствующими развитию атеросклероза. Связанный с ними холестерол – «плохим». ЛПВП напротив антиатерогенные вещества, то есть такие, которые препятствуют атеросклеротическим отложениям. Связанный с липопротеидами высокой плотности стерол называют «хорошим».
При нормальном уровне, соотношении этих веществ риск развития атеросклероза незначительный. Все меняется, когда баланс нарушается.
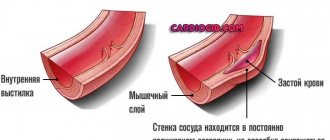
Излишек атерогенных липопротеидов «цепляется» за любые неровности, шероховатости стенки сосуда. К маленьким пятнышках приклеиваются новые, они растут, постепенно затрудняя кровоток.
В конечном итоге образование может достигнуть такого размера, что перекроет просвет сосуда.
Код по мкб-10
В международной классификации болезней 10-го пересмотра различные типы гиперхолестеринемии отнесены к группе Е78. В отдельную подгруппу Е 78.0 выделена чистая гиперхолестеринемия, включающая 5 типов патологий:
- гиперлипидемия (А группа);
- гипер-β-липопротеинемия;
- гиперлипопротеинемия с ЛПНП;
- семейная гиперхолестеринемия;
- гиперлипопротеинемия Фредриксона, тип ІІа.
В мкб-10 гиперхолестеринемия как отдельное заболевание также включена в группу 78.2
Семейная гиперхолестеринемия
Заболевание обусловлено генетическим нарушением обмена жиров. Она бывает двух типов: гомозиготная – дефектный ген получен от обеих родителей, гетерозиготная – от одного. Первое заболевание более редкое (1 чел.
на 1 000 000), но гораздо более тяжелое. Уровень холестерина при нем превышает норму в 4-6/более раз. Вторая патология распространена шире (1 чел. из 500), зато менее опасная.
Уровень стерола выше показателей здорового человека в 2-3 раза.
Люди с таким заболеванием находятся в группе риска раннего развития атеросклероза, а также его осложнений: ишемической болезни сердца (ИБС), инфаркта миокарда.
Причины
В большинстве случаев причина гиперхолестеринемии – погрешности образа жизни. Прежде всего, неправильное питание. Когда в рационе содержится избыток транс-жиров, насыщенных жиров, сахара, холестерола (менее существенно), это приводит к росту концентрации ОХ и ЛПНП. Нарушению жирового обмена способствует малоподвижный образ жизни.
К независящим от человека причинам относятся генетические. Дефект одного из генов 19-й хромосомы, наследуемый от одного или обоих родителей, приводит к нарушению жирового обмена, не зависящего от питания.
Группы риска
Часть населения более остальных подвержена развитию гиперхолестеринемии. К факторам риска относятся:
- Пол. У женщин после менопаузы уровень «плохих» липопротеидов возрастает.
- Возраст. Мужчины старше 45 и женщины старше 55 в группе риска.
- Семейный анамнез. Гиперхолестеринемия чаще развивается у людей, чьи родители/братья, сестры страдали от проявлений сердечных заболеваний до 55 лет (мужчины) или до 65 лет (женщины).
- Ожирение. Индекс массы более 30.
- Обхват талии. Вероятность развития гиперхолестеринемии выше у мужчин с обхватом талии более 102 см, а также женщин с объемом более 89 см.
- Курение. Компоненты табачного дыма способны повреждать стенки сосудов, делая их прекрасной платформой для прикрепления атеросклеротических бляшек. Курение влияет на кон, «хороших» липопротеинов: повышает уровень первых, снижает вторых.
- Диабет. Высокий сахар крови способствует росту ЛПНП, уменьшению концентрацию ЛПВП. Также он может повреждать внутреннюю оболочку артерий.
Диагностика
Большинство людей с высоким уровнем холестерина не имеют никаких симптомов, пока связанные с атеросклерозом заболевания не проявят себя.
У людей с наследственной формой заболевания образовываются ксантомы – кожные узелки, заполненные холестеролом. Характерные места – различные сухожилия, особенно любимы ими ахиллы. Нередко плоские узелки величиной от горошины до фасоли отмечают на веках. Такие новообразования называют ксантелазмами.
Людям старше 20 лет рекомендуется раз/5 лет сдавать анализ крови, включающий: ЛПНП, ЛПВП, триглицериды, общий холестерин. Поскольку гиперхолестеринемия на начальном этапе развивается без симптомов, это единственный способ вовремя ее диагностировать.
Всем, кто находятся в группе риска, рекомендовано более частое тестирование. Касается пациентов, чьи родственники в раннем возрасте имели проблемы с сердцем или повышенный уровень холестерина.
Особенно внимательным к своему здоровью необходимо быть тем, у кого этими родственниками являются родители, бабушки или дедушки.
Нормальные показатели жирового обмена здоровых людей:
- ОХ – менее 5,0 ммоль/л (
- ЛПВП – более 1,0 ммоль/л (> 40 мг/дл) у мужчин и более 1,2 ммоль/л (> 45 мг/дл) у женщин;
- ЛПНП – менее 3,0 ммоль/л (
- триглицериды – менее 1,7 ммоль/л(
Для больных ИБС, а также сахарным диабетом нормальным уровнем считается:
- ОХ – менее 4,5 ммоль/л (
- ЛПНП – менее 1,8 ммоль/л (
Вовремя взятый под контроль холестерин снижает риск развития сердечных патологий, инфаркта, смерти вследствие заболеваний сердца, даже если они уже есть.
Кроме анализа крови терапевт проведет общий осмотр, изучит историю болезни пациента, померяет пульс, давление, послушает сердце. При наличии подозрений на наличие сердечно-сосудистых патологий врач направит человека на прием кардиолога.
Детям, молодым людям также рекомендуется контролировать уровень холестерола дважды: в возрасте 9-11 лет, а затем 17-21 лет. При подозрении на наличие наследственного заболевания, тестирование могут назначить в более раннем возрасте. Не стоит сдавать кровь на холестерин подросткам (12-16 лет) из-за риска получения ложноположительных результатов, связанных с половым созреванием.
Особенности лечения
На начальных стадиях гиперхолестеринемии, если заболевание не является наследственным, многим людям достаточно пересмотреть образ жизни. Изменить свой рацион, начать больше двигаться. Лечение лекарствами имеет смысл, если перемены не помогают.
Диета, примерное меню
Самой эффективной диетой для снижения холестерина признана вегетарианская. Людям, которые не могут найти в себе силы отказаться от мяса, советуют хотя бы уменьшить потребление красного мяса (свинины, говядины). Заменителем могут выступать бобовые, курица, кролик.
Ваша диета станет здоровее, если вы будете следовать следующим советам:
Выбирайте здоровые жиры. Насыщенные увеличивают уровень холестерина, ЛПНП. Красное мясо, яйца, цельные молочные продукты – основные источники таких липидов. Замените их растительным маслом, орехами, семечками.
Избегайте транс-жиров. Их очень много во всевозможных снеках и фаст-фудах. Добросовестные производители указывают количество транс-жиров на упаковке.
Ограничьте потребление холестерина: мясо, яичные желтки, необезжиренные молочные продукты.
Ешьте цельнозерновые каши. Овсянка, гречка, пшено, рис, макароны из твердых сортов пшеницы содержат клетчатку, витамины, минералы, которые необходимы организму.
Сделайте упор на фрукты, овощи. Эти продукты богаты пищевыми волокнами, витаминами, минералами. Самыми полезными считаются сезонные овощи.
Добавьте к своему рациону палтуса, тунца, треску, сельдь, скумбрию, лосось. Эти виды рыб содержат гораздо меньше насыщенных жиров, холестерина, чем курятина, говядина, свинина. Лосось, сельдь, скумбрия – хороший источник омега-3-жирных кислот, необходимых для здорового сердца.
Умеренные дозы алкоголя способны увеличивать кон липопротеидов, но не настолько, чтобы рекомендовать его как способ лечения. Злоупотребление приводит к нарушению работы печени, увеличивает риск развития атеросклероза, а также многих других заболеваний.
Идеальный рацион должен включать (% от общего числа калорий):
- насыщенные жиры – менее 7%;
- мононенасыщенные жиры – 20%;
- полиненасыщенные жиры – 10%;
- белки – 15%;
- углеводы – 50%;
- пищевые волокна – 25 г/день;
- холестерол – менее 200 мг/день.
Как может выглядеть ваше меню на день?
- Завтрак: овсянка с бананом, апельсиновый сок, тост, кофе или чай.
- Обед: порция овощного супа, яблоко, салат из помидоров, капусты, зелени, заправленный нежирной сметаной, рыба, компот.
- Ужин: рис, нежирный сыр, салат из сезонных овощей, фасоль.
- Перекусы: овощи, орехи, семечки, морковь.
Лекарственные препараты
Гиперхолестеринемия – редкая проблема, вылечить которую многим удается без лекарств. Все препараты назначаются только когда диета, физическая активность оказываются неэффективными.
Врач может прописать таблетки для снижения холестерина пациентам, у которых вероятность развития осложнений очень высока. Прием лекарств не исключает необходимость следовать диете.
Напротив, правильное питание – обязательное условие медикаментозной терапии.
Существует 5 групп лекарств, применяемых для коррекции уровня холестерина:
- Статины, другое название ингибиторы ГМГ-КоА-редуктазы. К ним относятся ловастатин, аторвастатин, симвастатин, правастатин, флувастатин, розувастатин. Статины блокируют работу фермента, необходимого для синтеза холестерола. Обладают способностью снижать уровень холестерина, «вредных» липопротеидов, повышать «хороших».
- Секвестранты желчных кислот. Самые типичные представители группы – холестирамин, а также колестипол. Эти препараты связывают свободные желчные кислоты организма, выводятся с калом. Единственный способ борьбы с дефицитом жирных кислот – расщепление холестерина. Эту группу препаратов назначают редко из-за их способности понижать уровень «хороших» липопротеидов.
- Витамин В3 (РР, никотиновая кислота). Ее большие дозы обладает холестеринснижающими свойствами.
- Фибраты. Гемфиброзил, фенофибрат, клофибрат назначаются людям прежде всего для борьбы с повышенным уровнем триглицеридов.
- Ингибиторы абсорбции холестерола. 20% стерола организм получает из пищи. Препараты этой группы уменьшают усвояемость холестерина из еды. Типичный представитель класса – Эзетимиб.
Статины – препараты первого выбора.
Осложнения гиперхолестеринемии
Если гиперхолестеринемию не лечить, на стенках сосудов начнут появляться отложение холестерина, липопротеидов. По мере роста просвет артерии будет сужаться, вплоть до его полной закупорки – атеросклероз. Болезнь может привести к таким серьезным осложнениям:
- инсульт;
- инфаркт;
- приступ стенокардии;
- гипертензия;
- хроническая почечная недостаточность;
- патологии периферического кровообращения.
Профилактика
Профилактика не наследственной гиперхолестеринемии во многом сходна с лечением:
- диета с низким содержанием соли, насыщенная фруктами, овощами, цельнозерновыми кашами;
- ограничение потребления животных жиров;
- умеренное потребление «хороших жиров»;
- отказ от курения;
- не менее 30 минут физических упражнений ежедневно (хотя бы быстрая ходьба);
- ограничение алкоголя;
- своевременная сдача анализа крови на холестерин, ЛПНП, ЛПВП, триглицериды.
Симптомы
На первоначальном этапе своего развития, никак себя не проявляет, и нет видимых симптомов.
Данную патологию очень редко диагностируют до тех пор, пока она не начнет разрушительные действия в системе кровотока. Когда появляются первые видимые симптомы, тогда данная патология находится в прогрессирующей стадии, которую очень сложно лечить.
В процессе прогресса, переизбыток липидов нарушают кровоток в мозговых сосудах, что приводит к таким симптомам нарушения в головном мозге:
- Снижение памяти;
- Снижение четкости зрения;
- Ограничивается интеллектуальные способности;
- Пропадает концентрация на важных задачах;
- Появляется шаткость в походке;
- Возникает сильная головная боль и кружение в голове.
Появляются ксантомы – это уплотнения из липидного вещества, которые скапливаются на сухожилиях, а также на пальцах рук и на пальцах ног.
Отложения, жировых скоплений ксантелазмы, образуются на глазных веках.
Запущенная стадия патологии, имеет симптоматику атеросклероза, приводящего к возникновению мозгового инсульта и инфаркта сердечного органа.
Что такое дислипидемия
Когда уровень баланса липидов повышен, то такое состояние называют гиперлипидемией, если же снижен – гиполипидемией.
Дислипидемия – это патологическое состояние, при котором уровень содержания в крови жиров находится в дисбалансе, то есть пациент с этим заболеванием имеет либо завышенные, либо заниженные показатели холестериновых фракций.
Холестерин делится на подвиды:
- ЛПВП – липопротеины высокой плотности. Данная фракция отвечает за выработку основных половых гормонов – тестостерона, эстрогена и кортизола. ЛПВП участвует в создании новых клеток, обеспечивает питание всех тканей организма полезными веществами и кислородом. Помимо этого, данная фракция собирает весь остаточный холестерол по всему телу, перевозит его в печень, где в дальнейшем излишки перерабатываются и утилизируются. Поэтому важно сохранять параметры ЛПВП в норме.
- ЛПОНП – липопротеины очень низкой плотности. Данный вид холестерина выступает в роли транспорта для доставки триглицеридов из печени ко всем органам. Данная фракция наиболее атерогенна, поэтому содержание ЛПОНП в крови не должно превышать допустимых значений.
- ЛПНП – липопротеины низкой плотности. Данный вид выделяется из предыдущего в процессе синтеза. Основная его функция – доставка холестерола во все ткани организма. Нормативные значения его содержания в крови очень малы, необходимо сохранять их нормальные показатели.
Две последние фракции имеют наиболее выраженное преимущество отложения в холестериновый осадок. Именно они создают «дурную славу» общему холестерину, провоцируя возникновение атеросклероза.
Диагностика
Для установления диагноза необходимо прийти на прием к доктору, который проведёт осмотр тела больного, на выявление внешних признаков повышенного содержания в организме холестерина.
После осмотра и сбора анамнеза, врач устанавливает первоначальный диагноз — гиперхолестеринемия, а чтобы выявить более точный диагноз, необходимо провести лабораторные диагностические исследования.
Для проведения лабораторной диагностики применяются такие методики:
- Общий анализ состава крови;
- Биохимический липидный анализ;
- Липидный спектр, в котором в липидограмме отмечены такие фракции липопротеидов — ЛПВП, ЛПНП, а также ЛПОНП, и триглицериды.
Только после полного обследования лабораторными методами, доктор устанавливает точный диагноз в соответствии с перечнем мкб-10 — Е 78.0 (гиперхолестеринемия).
Биохимический липидный анализ
Диета
Главный метод снижения холестерина, не применяя лекарственных препаратов — это диета, которая способна откорректировать индекс в крови холестерина, если он не сильно высокий. Диета применяется и в процессе медикаментозного лечения.
Принципы диеты:
- Ограничение в соли;
- Необходимо пить до 2 литров воды;
- Запрещено есть продукты с животными жирами;
- Необходимо снизить потребление лёгких углеводов;
- Не есть продукты, содержащие транс-жиры;
- Необходимо кушать не жирное мясо и морскую рыбу;
- Ввести в меню больше овощей и зелени, а также бобовые и злаковые каши;
- Фрукты употреблять вместо десертов, в которых много жира.
Также принцип данной диеты основан на методике приготовления продуктов, когда нельзя готовить методом жарки, и на режиме питания — кушать до 5 раз в день, небольшими порциями.
Источники белка
Препараты
Лечебный процесс начинают с применения препаратов группы статинов. К данной группе относятся такие медикаменты, как Аторвастатин, препарат Розувастатин. Статины имеют противовоспалительные свойства, а также снижают выработку холестерина клетками печени.
При помощи препаратов секвестрантов жёлчи, также снижают синтезирование холестерина и ускоряют процесс метаболизма и утилизации отработанных молекул липопротеидов.
Препараты группы фибратов, препятствуют накапливанию в организме молекул триглицеридов.
Лечение
Мероприятия по лечению состоят из двух необходимых компонентов: медикаментозной терапии и изменения образа жизни больного, его питания и физической активности (гимнастика и регулярные физические нагрузки, пешеходные прогулки необходимы для снижения веса и улучшения кровоснабжения органов).
Питание
Правильное питание, учитывающее обмен веществ и ограничивающее жиры животного происхождения, способно оказать помощь в выведении из организма лишнего холестерина.
Необходимо скорректировать рацион больного:
- Обеспечить преобладание пищи растительного происхождения;
- Снизить употребление соли;
- Исключить из меню сосиски, копчёные колбасы, сало, консервы;
- Исключить сливки, сметану, сливочное масло;
- Отказаться от изделий, предлагаемых точками быстрого питания;
- Не употреблять белую сдобу и сладкие хлебобулочные изделия;
- Дозировать присутствие в рационе печени, яичных желтков и почек в сторону уменьшения.
Особое внимание уделить присутствию на столе продуктов:
- Рыба любая, в том числе ограниченно допустимы жирные сорта морской рыбы;
- Нежирное мясо небольшими порциями;
- Небольшое количество орехов;
- Бобовые продукты;
- Цельнозерновые каши;
- Фрукты и овощи, содержащую клетчатку, которая способствует выведению холестерина.
Продукты, употребляемые в пищу, предпочтительно использовать в сыром виде, также их можно варить, запекать, доводить до готовности на пару и тушить в малом количестве растительного масла.
Растительное масло не содержит холестерина, но ограничивать его количество нужно для избавления от лишнего веса при ожирении.
При соблюдении ограничений в питании снижается уровень холестерина и нормализуется вес больного, что положительно сказывается на липидном обмене.
Небольшое количество красного вина разрешено, благодаря присутствию в нём ресвератрола, укрепляющего стенки сосудов и оказывающего сосудорасширяющее действие.
Природные растительные средства, травы, отвары и настойки из них также могут помочь в оздоровлении организма и
снижении уровня холестерина. Это цветочная пыльца, собираемая пчёлами, чеснок, экстракт артишока, яблоки, семена льна, льняное масло, ростки люцерны, липовые цвет, расторопша, зелёный чай.
Отдельным пунктом стоит необходимость отказа от курения и употребления алкоголя. При поступлении никотина в кровь формируются условия, усугубляющие сужение просвета сосудов. По статистике, среди курильщиков втрое больше больных гиперхолестеринемией, чем среди некурящих.
Профилактика
Профилактические мероприятия заключаются в том, что профилактика и немедикаментозная терапия должны дополнять друг друга.
Меры профилактики, которыми можно приостановить накопление организмом холестерина:
- Это борьба с ожирением. Сбалансированное низкокалорийное меню позволит сбросить лишние килограммы и снизить индекс липидов в организме;
- Отказ от никотиновой и алкогольной зависимости поможет откорректировать холестерин в крови;
- Ежедневные адекватные нагрузки, позволят снизить холестерин, а также способствуют похудению.