По данным Всемирной организации здравоохранения, количество больных сахарным диабетом увеличивается с каждым годом. Одним из частых осложнений заболевания является диабетическая ангиопатия нижних конечностей. Это патологическое состояние нередко становится причиной нарушения качества жизни, а также инвалидности. Опасность заключается в том, что болезнь возникает не только у пожилых, но и у молодых людей. Каковы же механизмы запуска, причины прогрессирования, первые симптомы и методы лечения диабетической ангиопатии?
Что такое диабетическая ангиопатия нижних конечностей
Основная опасность повышенного уровня глюкозы заключается в пропитывании продуктами её обмена белков крови и тканей организма. Последние при этом утрачивают свою нормальную структуру. Больше всего чувствительна к гипергликемии (повышению уровня сахара в крови) сосудистая стенка, а также нервная ткань.
Именно на фоне патологических изменений сосудов возникают все осложнения сахарного диабета. Такую аномальную трансформацию и называют ангиопатией.
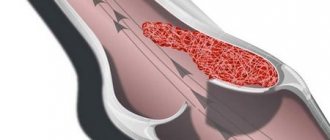
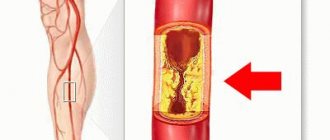
Сужение сосуда приводит к нарушениям кровообращения в нижних конечностях
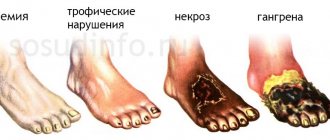
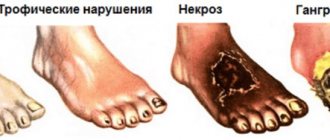
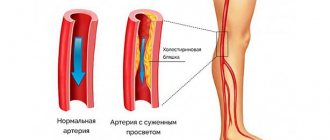
Диабетическая ангиопатия нижних конечностей — это изменения структуры сосудов ног у больных сахарным диабетом в виде снижения эластичности сосудистой стенки и её утолщения, приводящие к сужению просвета или полной облитерации (закупорке) артерий. Такие перестройки вызывают уменьшение притока крови к нижним конечностям. Больше всего страдает стопа, так как является самым отдалённым сегментом ноги. Возникающая ишемия (недостаточное кровоснабжение и кислородное голодание) становится причиной утраты функциональных способностей нижних конечностей, трофических изменений кожи, омертвения (некроза, гангрены) пальцев, стопы или даже всей конечности.
Профилактика
Чтобы не допустить диабетической ангиопатии, необходимо регулярно проводить профилактику, которая включает:
- сдачу анализа крови и контроль уровня глюкозы в ней;
- здоровый образ жизни;
- своевременное обращение к дерматологу при появлении любых кожных высыпаний, ранок или язв.
В профилактическом комплексе необходимо следить за здоровьем и состоянием кожи ног. Малейшая ранка или царапинка на ноге может стать причиной образования язвы. Поэтому рекомендовано ежедневно проводить гигиеническую обработку и осмотр ног. Питать и увлажнять кожу с помощью косметических ухаживающих средств, а ногти обрезать строго под прямым углом. При наличии ссадин и царапин необходимо тщательно обработать их антисептиком, но не использовать мозольные пластыри и средства с высоким содержанием спирта или других дубильных веществ. Обувь носить удобную, которая не трет и не сдавливает стопу. Избегать перегрева и переохлаждения ног.
Сахарный диабет – коварное заболевание, которое поражает сосуды. Чтобы свести риск развития диабетической ангиопатии ног к минимуму, необходимо выявлять все угрожающие факторы, проводить лечение основного заболевания и профилактику возможных осложнений.
Классификация
В зависимости от того, какие сосуды поражены, заболевание подразделяют на следующие виды:
- Макроангиопатия — поражение сосудистых структур и артерий крупного калибра (диаметра) в любом сегменте нижних конечностей. В зависимости от конкретной локализации сосуда макроангиопатия может быть расположена в:
- аорте;
- подвздошных сосудах;
- подколенной артерии;
- бедренном сегменте;
- артериях голени.
- Микроангиопатия — диабетическое поражение микроциркуляторного русла. Изменения затрагивают только мелкие сосуды ног:
- капилляры;
- артериолы;
- венулы.
- Комбинированные варианты ангиопатии — сочетание диабетического поражения крупных артерий и мелких сосудов ног.
Важно помнить! Диабетическая микроангиопатия нижних конечностей в изолированном виде встречается редко. Она сочетается с поражением микроциркуляторного русла других локализаций, в том числе почек (нефропатия) и сетчатки глаз (ретинопатия)!
Причины и механизмы возникновения заболевания
Сам по себе диагноз диабетической ангиопатии нижних конечностей предполагает возникновение патологии исключительно у больных сахарным диабетом как первого, так и второго типов. Только стойкое и продолжительное повышение уровня глюкозы (сахара) в крови может выступить в роли единственной причины такого специфического осложнения.
На вероятность возникновения ангиопатии ног и скорость её прогрессирования влияет множество внешних и внутренних факторов.
Факторы риска по развитию диабетической ангиопатии — таблица
| Факторы риска | Влияние на возникновение и течение ангиопатии |
| Продолжительность диабета | Чем дольше человек болен диабетом, тем выше вероятность поражения сосудов нижних конечностей. |
| Степень повышения сахара крови | Чем выше гликемия (уровень глюкозы крови), тем быстрее возникает и тяжелее протекает ангиопатия. |
| Возраст больных | Влияние возраста несущественно и неоднозначно:
|
| Сопутствующие заболевания сосудов | Наличие у больных диабетом любой патологии артериальных или венозных сосудов (облитерирующий атеросклероз, хроническая венозная недостаточность, эндартериит и пр.) ускоряет возникновение ангиопатии и усугубляет её течение. |
| Ожирение | Способствует прогрессированию патологических изменений сосудов (больше всего крупных артерий) на фоне диабета. |
| Гипертония | Отрицательно влияет на микроциркуляторное русло. |
| Курение | Становится причиной отложения атеросклеротических бляшек в крупных артериях, спазмирует (сужает) капилляры. |
| Нагрузка на ноги | Избыточная и недостаточная нагрузка на нижние конечности приводит к усугублению ангиопатии. |
| Повышенная свёртываемость крови | Ускоряет наступление диабетических изменений мелких и крупных артериальных сосудов. |
Диагностические мероприятия
Способы исследования диабетической ангиопатии базируются на механизмах её развития. Для постановки диагноза специалист использует не только данные осмотра, но и дополнительные диагностические процедуры.
- Определение показателей липидной фракции — общего холестерина, липопротеинов низкой и высокой плотности.
- Исследование уровня гликозилированного гемоглобина — чем длительнее сахароснижающая терапия является неэффективной, тем выше его процентный показатель.
- Доплерография сосудов нижних конечностей — помогает оценить скорость кровотока, состояние клапанов вен и их проходимость. Метод используется в обязательном порядке у больных с трофическими язвами.
- УЗИ артерий ног — даёт возможность определить толщину слоёв стенки артерии и их способности, выявляет тромбы и локализацию воспалительных процессов на эндотелии, наличие атеросклеротических бляшек, а также скорость артериального кровотока и степень кровоснабжения мягких тканей.
Артериография позволяет оценить степень проходимости сосудов
- Артериография — суть метода заключается во ведении контрастного вещества в бедренную артерию и визуализацию его распространения по мелким сосудам с помощью рентгеновских лучей или компьютерной томографии. Исследование помогает определить обширность патологических изменений в сосуде, степень сужения и места образования бляшек атеросклеротического происхождения.
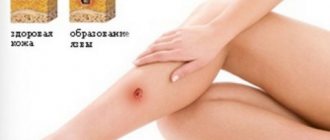
Образование трофических язв характерно для повреждений сосудов различного происхождения, которые необходимо отличать.
Дифференциальная диагностика трофических язв — таблица
| Вид трофических язв | Причина | Локализация | Боль | Формы |
| Артериальные | Тяжёлое поражение артерий, болезнь Бюргера | Пальцы, стопа, голеностопный сустав | Выраженная | Различной формы, с бледным основанием, сухие |
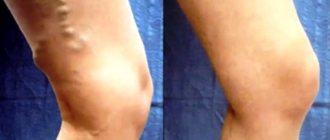
| Венозные | Хроническая венозная недостаточность | Область лодыжек, особенно медиальных | Умеренная | Неровные, с розовым основанием и отделяемым |
| Смешанные артериовенозные | Хроническая венозная недостаточность и тяжёлое поражение артерий | Обычно в области лодыжек | Умеренная | Неровные, с розовым основанием |
| Инфаркт кожи | Системное заболевание, эмболия | Нижняя треть конечности, область лодыжек | Выраженная | Небольшого размера, часто множественные |
| Нейропатические | Диабетическая нейропатия, нейропатия, связанная с витаминной недостаточностью | Подошвенная поверхность стопы (несущая нагрузку) | Отсутствует | Омозолевшие края, часто глубокие, инфицированные |
| Нейроишемические | Диабетическая нейропатия + ишемия | Локализация как при ишемических, нейропатических или артериальных язвах | В связи с нейропатией — уменьшена | Различной формы, с бледным основанием, сухие |
Симптомы и клинические проявления
Наличие сахарного диабета (даже при самом благоприятном его течении) на протяжении 5 лет грозит развитием ангиопатии нижних конечностей. У больных возникают такие жалобы по поводу ног:
- Боль при нагрузке и в покое.
- Усталость и быстрая утомляемость.
- ˮПеремежающая хромотаˮ – состояние, когда человек во время ходьбы на небольшие расстояния вынужденно останавливается из-за боли в ногах.
- Отёчность.
- Чувство холода.
- Изменение цвета кожи голеней и стоп (бледность, покраснение, потемнение пальцев).
- Наличие трофических язв и плохое заживление ран на ногах
Интересно знать! Диабетическая ангиопатия может проявляться в разной степени как на одной, так и на обеих нижних конечностях. Она часто сочетается с нейропатией (поражением нервных корешков и стволов), что значительно усугубляет течение. В большей степени эта особенность характерна для микроангиопатии. Проблема длительное время остаётся нераспознанной из-за отсутствия болевого синдрома или прочих сигнализирующих симптомов, проявляясь лишь при развитии необратимых изменений пальцев стопы.
Признаки диабетической ангиопатии нижних конечностей — таблица
| Признаки заболевания | Характеристика |
| Бледность и похолодание кожи | Обычно регистрируется только на стопе и голени и говорит о наличии обратимых нарушений кровообращения. |
| Синюшность | Критические нарушения кровоснабжения (критическая ишемия), грозящие переходом в гангрену (кожные покровы холодные). |
| Покраснение кожи стопы | Часто указывает на диабетическую флегмону стопы или рожистое воспаление (кожа при этом тёплая). |
| Потемнение пальцев или стопы | Свидетельство необратимых или тяжёлых нарушений кровоснабжения:
|
| Наличие незаживающих ран | |
| Отёк | Если возникает периодически или кратковременно на обеих конечностях, это не несёт в себе никакой опасности. Стойкий плотный отёк, локализованный на одной ноге, говорит о тяжёлой ангиопатии, особенно если сочетается с другими признаками ишемии. |
| Гипотрофия (уменьшение объёма) | Признаки длительно существующей макроангиопатии, поражающей высокие сосудистые сегменты. |
| Нарушение роста волос на ногах | |
| Отсутствие пульсации артерий или её ослабление | Прямой и достоверный симптом облитерации (сужения или перекрытия) крупных сосудов. При этом пульсация артерий ниже места сужения чаще всего не определяется вообще. |
| Мышечная слабость ног | Проявляется при ходьбе, сопровождается болью в икроножных и других мышцах голени, перемежающей хромотой. Больные не в состоянии выполнять привычные, а при выраженной ангиопатии и незначительные, нагрузки. |
Проявления ангиопатии нижних конечностей — галерея
Степени ангиопатии
Классификация диабетической ангиопатии по степени тяжести очень важна для экспертной оценки состояния больного, определения группы инвалидности. Любые виды поражения артериальных сосудов на фоне сахарного диабета разделяют на такие стадии:
- Доклиническая. В сосудах появляются начальные патологические изменения, но они не проявляются какими-либо симптомами. Обнаружить их можно лишь во время специального обследования.
- Функциональные расстройства. Диабетическая трансформация сосудов выражена настолько, что возникают специфические клинические признаки, вызванные нарушением кровоснабжения ног. Они носят обратимый характер.
- Органические изменения. Трансформация сосудов и недостаточность кровообращения в нижних конечностях настолько выражены, что возникают трофические расстройства. Они носят либо частично обратимый, либо необратимый характер. На ногах спонтанно появляются язвы, наступает гангрена (омертвение) пальцев или всей стопы.
Для чисто диабетической макроангиопатии разработана следующая классификация:
- 1-я степень — начальные проявления в виде похолодания ног, болей в голени при ходьбе на расстояние около 1 км;
- 2-я степень — наличие ˮперемежающей хромотыˮ (боли ног при ходьбе, заставляющие остановиться) на расстоянии от 50–200 до 400–500 м;
- 3-я степень — невозможность пройти без боли 50 м, а также присутствие болевого синдрома в состоянии покоя;
- 4-я степень — сильнейшие боли, трофические язвы, гангрена пальцев или всей стопы.
Расшифровка УЗДГ. Ультразвуковые признаки основных патологий
Макроангиопатия сосудов развивается чаще всего на фоне других патологий, которые оказывают негативное влияние на кровеносную систему. Спровоцировать возникновение недуга способны такие состояния как:
- Гипертоническая болезнь, которая беспокоит пациента на протяжении длительного периода времени.
- Сахарный диабет.
- Наследственная предрасположенность.
- Изменения в сосудах в связи с пожилым возрастом.
В большинстве случаев макроангиопатия является следствием запущенной патологии, влияющей на состояние сосудов. Поэтому предупредить сосудистое поражение можно только своевременным лечением этих болезней.
Игнорирование высокого давления может привести к развитию макроангиопатии
В расшифровку УЗДГ входят следующие показатели, на которые обращают внимание специалисты:
- Размер систолы (максимальная скорость движения крови по сосудам)
- Диастолическая скорость кровотока (минимальная)
- Соотношение показателей систолы и диастолической скорости
- Индекс резистивности (показатель соотношения, поделенный на диастолическую скорость)
Специалист сравнивает показатели с существующими нормами и в соответствии с полученными сравнениями ставит диагноз. Так же специалист может рекомендовать дальнейшие исследования, такие как МРТ, КТ, ЭхоЭГ.
Существует несколько самых распространённых диагнозов, которые ставят по результатам УЗДГ, это:
- Атеросклеротическое поражение сосудов шеи
- Артериальный тромбоз
- Деформация артерий
- Неспецифический аортоартерий (болезнь Такаясу)
- Метаболическая ангиопатия
- Диссекция артерий
- Церебральная венозная дисциркуляция
При атеросклеротическом поражении сосудов специалист в первую очередь проверяет сосуд на вид: есть ли извитость, перегибы сосуда.
Также оценивается состояние внутреннего слоя артерий, а именно такого его показателя, как толщина (норма показателя для общей артерии не больше 0,87 мм, а во внутренней сонной артерии не больше 0,9 мм).
Именно этот показатель является ключевым в деле постановки диагноза атеросклеротическое поражение сосудов шеи.
Артериальный тромбоз ведет к закупориванию просвета сосуда, поэтому главным объектом врача УЗИ будет оценка проходимости сосуда и измерения диаметра просвета сосуда.
Нормой диаметра сосуда являются следующие показатели:
- Позвоночная артерия 3,5 мм (±0,5мм)
- Внутренняя сонная артерия 4,6 мм (±0,5мм)
- Общая сонная артерия 5,5 мм (±0,5мм)
- Наружная сонная артерия 3,7 мм (±0,5мм)
Степень сужения просвета сосуда имеет 3 степени:
- I степень: уменьшение просвета на 40%
- II степень: уменьшение просвета на 41 – 65%
- III степень: уменьшение просвета на 65 – 95 %
Полная закупорка (100%) называется окклюзией.
Деформация артерии представляет собой перегибы, извитость внутренней и общей сонной артерии которые имеют названия:
- Удлинение артерии
- Кинкинг (перегиб артерии)
- Койлинг (образование петли)
При деформации артерии УЗДГ направлено на исследование скорости кровотока и внешнего вида артерий. Так же лучшим вариантом при исследовании артерии на предмет деформации используют цветовое картирование и звуковую диаграмму для определения интенсивности пульсации.
Именно использования цветного картирования дает возможность детально оценить состояние сосуда и степень его деформации.
Такое нечастое заболевание как неспецифический аортоартерий (болезнь Такаясу) характеризуется воспалением внутренней поверхности сосудов, которое ведет к постепенному утолщению стенок сосудов и полной его закупорке.
Неспецифический аортоартерий также имеет свои типы:
- I тип – воспаление аорты, поражены ветви аорты
- II тип – поражение грудной и брюшной зоны аорты
- III тип – совокупность поражения аорты, брюшной и грудной зон аорты
- IV тип – воспаление затрагивающее легочную артерию
При УЗДГ обследуют состояние коронарных сосудов и скорость кровотока. В норме скорость кровотока должна составлять 5,9±0,93 мм, также используют звуковые показатели УЗДГ для определения наличия шумов в аорте.
Метаболическую ангиопатию нельзя назвать самостоятельной болезнью. Данный недуг похож на синдром, при котором сосуды отличаются повышенной чувствительностью.
Эта болезнь сосудов разделяется на:
- Микроангиопатии, при которых поражены мелкие сосуды, капилляры.
- Макроангиопатии: поражение крупных сосудов.
При данном заболевании на УЗДГ проверяют скорость кровотока (в норме ≥0,9), пиковую скорость в диастолу (≥0,5), процент стеноза (в норме его быть не должно), наличие образований внутри просвета (в норме не должно быть), толщину стенки артерии (в норме 0,9-1,1).
Диссекция артерии обозначает разрыв интимы, через которую проникает кровь. Распространяясь между слоями, она способствует расслоению стенок. Скапливаясь под интимой, кровь способствует образованию стеноза.
Ультразвуковая допплерография при данном виде патологии считается дополнительным методом диагностики. Главным методом считается МРТ. При диссекции наблюдается утолщение стенок сосудов. Этот факт дает повод для дальнейшего более детального обследования.
Церебральная венозная дисциркуляция встречается довольно часто. Чаще всего данную патологию называют нарушением кровообращения головного мозга.
На сегодняшний день выделяют три стадии развития этого заболевания:
- Латентная. Это стадия скрытого развития болезни. Здесь практически отсутствуют симптомы заболевания.
- Церебральная венозная дисциркуляция. Слабое проявление симптомов болезни, на которые пациент не обращает внимания.
- Венозная энцефалопатия. Активное развитие болезни, при котором симптомы проявляются ясно и четко. На этой стадии необходима врачебная помощь, так как последствием может стать угроза жизни человека.
При обследовании проявляются нарушения кровотока в артериях, расширение вен, повышение внутричерепного давления, нарушения взаимоотношений с окружающими тканями.
Ультразвуковая доплерография показана не только людям пожилого возраста, но и подросткам, школьникам.
Это объясняется тем, что сегодня школьники и студенты имеют проблемы с осанкой, что может привести к любому виду патологии сосудов шеи и головного мозга.
Вовремя захваченное развитие болезни способно снизить риск развития нежелательных последствий.
Кроме того, исследование проходит совершенно безболезненно, не несет вредных облучений и не имеет противопоказаний и нежелательных последствий.
Опираясь на жалобы пациента, опытный врач досконально исследует артерии, вены и аорты на предмет возможных патологий. Так же врач учитывает индивидуальные особенности пациента: возраст, вес, имеющиеся хронические заболевания.
Результаты УЗИ можно получить в течение 10-15 минут после завершения процедуры. Простой метод, который также считается доступным по ценовой категории.
Исследование не противопоказано и детям, с его помощью захватывают патологии у новорожденных детей, что в разы упрощает лечение в дальнейшем.
В данном случае процедура называется нейросоногрфией и проводится через еще не затянувшийся родничок на голове у ребенка.
Заболевания брахицефальных артерий считается самым распространенным среди патологий сосудов. В России 450 тысяч людей страдают от последствий инсульта.
Своевременно проведенная диагностика сосудов поможет предотвратить не только возникновение болезней, но и захватить те, что уже имеются, даже на ранних стадиях развития.
В большинстве случаев, к развитию ангиопатии той или иной формы приводят следующие факторы:
- – повреждения в результате травмы;
- – нарушение нервной регуляции тонуса стенок сосудов;
- – различные болезни крови;
- – артериальная гипертензия;
- – интоксикации и вредности на производстве;
- – пожилой возраст;
- – курение;
- – системные васкулиты, имеющие аутоиммунный характер;
- – сахарный диабет;
- – вредные привычки, в частности – курение;
- – врожденные особенности строения сосудистых стенок.
Прежде всего, те или иные симптомы ангиопатии зависят от того, где локализируется патологический процесс. Так, при разных видах ангиопатии могут отмечаться следующие симптомы:
- – полная потеря зрения либо существенное снижение его остроты;
- – ощущение зуда и жжения в ногах;
- – боль в нижних конечностях с развитием перемежающейся хромоты, когда болезненность возникает при ходьбе и постепенно исчезает в период покоя;
- – частые и интенсивные носовые кровотечения;
- – кровотечения в желудочно-кишечном тракте;
- – появление крови в моче – гематурия;
- – возникновение на поверхности кожи петехий, телеангиоэктазий;
- – кровохарканье;
- – трофические нарушения разных видов – от сухости и шелушения кожи на руках и ногах до возникновения гангрены стопы.
Что же представляет собой ангиопатия сосудов нижних конечностей? Это осложнения в виде нарушений функционирования стенки эластичных трубчатых образований в организме человека и их структуры, вызванное разными заболеваниями. Запущенная форма провоцирует необратимые процессы из-за неправильного кровообращения на протяжении длительного времени.
Ангиопатия сосудов нижних конечностей при сахарном диабете вызывается избытком глюкозы в крови. Она разрушает мелкие и крупные трубчатые органы человека, которые в одних случаях утолщаются, а в других – истончаются, что приводит к их деформации. В стенках тканей могут образовываться жировые отложения, при этом на внутренней поверхности откладываются мукополисахариды. В результате этого кровь не полноценно циркулирует в организме, происходит кислородное голодание.
https://www.youtube.com/watch?v=E1eiw-5pwwI
Если поражаются ноги, то сначала атрофируются пальцы, затем стопа, голень и бедра. Эти ткани восстановить уже невозможно, поэтому они подлежат только ампутации. Ангиопатия нижних конечностей развивается между 30 и 40 годами. Она зависит не от возраста пациента, а от степени тяжести и продолжительности сахарного диабета, перепадов сахара в крови и от контроля над ним.
Ангиопатия нижних конечностей, кроме сахарного диабета, имеет такие причины возникновения:
- нарушения работы нервной системы, которая отвечает за тонус в стенках сосудов;
- переохлаждение нижних конечностей;
- повреждения, произошедшие в результате травмирования;
- вредные привычки;
- заболевания крови;
- артериальная гипотония и гипертония;
- работа, связанная с вредностью на производстве;
- системный васкулит, аутоиммунного происхождения;
- поражения головного и спинного мозга;
- врожденная патология строения стенок сосудов;
- поражение периферических нервов, когда сосуды теряют свою регуляторную способность;
- длительная вегето-сосудистая дистония, которая неправильно лечится.
Диагностика
Обнаружить диабетическую ангиопатию нижних конечностей позволяют такие методы:
- реовазография — графическая запись пульсовой волны артерий ног. Используется редко в связи с наличием в настоящее время более информативных способов;
- ультразвуковая диагностика: допплеровское исследование — выявляет макроангиопатию на любом уровне, определяет степень её выраженности;
- цветное дуплексное сканирование сосудов — отображает на экране поражённые сосудистые участки.
На ангиограмме определяется снижение кровообращения в сосудах ног за счёт сужения их просвета
Как диагностируют диабетическую макроангиопатию
Диагностику проводят для выяснения, насколько сильно поражены коронарные, церебральные и периферические сосуды.
Чтобы определить необходимый метод обследования, пациент должен пройти консультацию у врача.
Осмотр проводит эндокринолог, диабетолог, кардиолог, сосудистый хирург, кардиохирург, невролог.
При диабете 1 и 2 типа назначаются следующие виды диагностики, чтобы выявить патогенез:
- Проводится биохимический анализ крови, чтобы выявить уровень глюкозы, триглицеридов, холестерина, тромбоцитов, липопротеидов. Также проводится анализ крови на свертываемость.
- Обязательно обследуют сердечно-сосудистую систему при помощи электрокардиограммы, суточного мониторинга артериального давления, нагрузочных тестов, эхокардиограммы, ультразвуковой допплерографии аорты, перфузионной сцинтиграфии миокарда, коронарографии, компьютерной томографической ангиографии.
- Неврологическое состояние пациента уточняется при помощи ультразвуковой допплерографии церебральных сосудов, также проводится дуплексное сканирование, ангиография сосудов головного мозга.
- Чтобы оценить состояние периферических кровеносных сосудов, конечности исследуют путем использования дуплексного сканирования, ультразвуковой допплерографии, периферической артериографии, реовазографии, капилляроскопии, артериальной осциллографии.
Лечение
Комплекс консервативных лечебных мероприятий при диабетической ангиопатии нижних конечностей может отличаться в зависимости от тяжести заболевания, возраста пациента и индивидуальных особенностей организма.
Консервативное лечение — таблица
| Направление лечения | Описание и детализация |
| Снижение уровня сахара крови |
|
| Понижение уровня холестерина | препараты статинового ряда (Ловастатин, Аторвастатин, Симвастатин) |
| Разжижение крови |
|
| Улучшение кровообращения и микроциркуляции |
|
| Стабилизация метаболических процессов в поражённых тканях |
|
| Устранение болевого синдрома | обезболивающие и противовоспалительные препараты (Кеторолак, Дексалгин, Диклофенак, Ибупрофен) |
| Борьба с инфекцией | Антибактериальная терапия показана при наличии любых повреждений кожи и ран на нижних конечностях на фоне диабетической ангиопатии, явных признаках нагноительных процессов. Назначаются антибиотики широкого спектра (Цефтриаксон, Ципринол, Левофлоксацин) . |
| Лечение сопутствующей нейропатии | Берлитион либо Тиогама в сочетании с комплексом витаминов группы В (Нейромакс, Мильгама, Витаксон) |
| Гигиенический уход за стопами | Самый важный элемент, влияющий на частоту гнойно-гангренозных осложнений диабетической ангиопатии нижних конечностей. Больные должны следить за обувью (она должна быть удобной), появлением и обработкой потёртостей, мозолей, ран, избегать длительного пребывания на ногах, правильно и своевременно обрезать ногти и натоптыши (сухие мозоли). |
Необходимость и виды хирургического вмешательства
К операции при диабетической ангиопатии ног прибегают при наличии:
- Поражений крупных сосудов (подвздошно-бедренно-подколенный сегмент) в виде единичных ограниченных участков сужения. Таким пациентам выполняются:
- шунтирующие операции (замещение суженных участков сосудистого русла искусственными или протезами из собственных вен);
- тромбэктомия и эндартерэктомия — удаление патологических тканей, перекрывающих просвет артерии;
- эндоваскулярные вмешательства — расширение суженных участков при помощи пневматического баллона или специального сосудистого стента.
При сосудистых операциях восстанавливается проходимость поражённых артериальных сосудов - Распространённых поражений артерии во всех сегментах или облитерации (сужения) магистральных веток на голени. В таких случаях рассматривается вопрос о целесообразности операции — симпатэктомии (удаление нервных узлов, отвечающих за спазм артерий.
- Гнойных ран, флегмоны, остеомиелита, некроза (омертвения) пальцев. Показано выполнение санирующих операций, сущность которых заключается во вскрытии и широком дренировании всех гнойных полостей, удалении нежизнеспособных тканей, ампутации пальцев. При очищенных ранах больших размеров выполняется их пластическое закрытие кожей.
- Гангрены нижней конечности. Выполняется ампутация:
- переднего отдела стопы — при гангрене всех пальцев;
- на уровне голени — при поражающих пяточную область ранах на фоне сохранённого магистрального кровотока до уровня подколенной артерии;
- на уровне бедра — при гангрене стопы и голени.
Важно помнить! Санирующие операции при диабетической ангиопатии нижних конечностей не избавляют человека от проблемы, а лишь предупреждают интоксикацию и распространение гнойного процесса.
Возможности народной медицины и гомеопатии
Лечение ангиопатии нижних конечностей должно быть комплексным, поэтому ни в коем случае нельзя всецело полагаться на народные средства и гомеопатию. Перед использованием тех или иных рецептов необходимо проконсультироваться со специалистом.
Эффективные рецепты народной медицины:
- Липовый чай. Столовую ложку измельчённого высушенного липового цвета залить стаканом кипятка. В течение 10–12 минут подержать на небольшом огне. До кипения не доводить. Принимать по стакану приготовленного напитка после еды 3 раза в день.
- Чай из черники. Сухие или свежие листья черники измельчить, поместить в металлическую посуду и залить двумя стаканами кипятка. Поставить на огонь на 5–7 минут, не доводя до сильного кипения. Принимать 3–4 раза в день за 15–20 минут перед едой.
- Настой из створок фасоли. 5 ст. л. измельчённых фасолевых створок, по 2 ст. л. шиповника, зверобоя и хвоща полевого, 1/2 ст. л. льняных семян поместить в термос, добавить стакан кипятка. Настаивать не менее 2–3 часов. Распределить на 3 приёма. Выпивать за 30 минут до еды.
- Ванночка для ног на основе корней пырея. Взять 50 г измельчённых высушенных корней пырея, поместить в металлическую посуду и залить 1 л горячей воды. Довести до кипения и подержать на небольшом огне 10–15 минут. Приготовленный отвар добавить в миску или ванну с 5 л воды (не более 35–36˚C). Продолжительность процедуры — 15–20 минут.
Народные средства против осложнения сахарного диабета — галерея
Возможные последствия и осложнения
Диабетическая ангиопатия нижних конечностей рано или поздно приводит к осложнениям. Возможные исходы заболевания:
- Стабильное течение с минимальными проявлениями и медленным прогрессированием. Такой вариант наиболее вероятен при лёгких формах второго типа сахарного диабета.
- Прогрессирование ангиопатии с формированием синдрома диабетической стопы: стойкие боли, отёк, деформация стопы, гнойные осложнения (флегмона, остеомиелит), трофические язвы.
- Некроз (гангрена, омертвение) пальцев, стопы, голени.
Наличие гангрены и гнойно-некротических осложнений несёт непосредственную угрозу жизни больного, так как вызывает тяжёлую интоксикацию организма продуктами распада собственных тканей.
Интересно знать! Лечением больных сахарным диабетом, осложнённым поражением сосудов ног, одновременно занимаются врачи нескольких специальностей: эндокринолог или сосудистый хирург. На сегодняшний день есть узкие специалисты, работающие в ˮкабинетах диабетической стопыˮ. Их называют врачи-подиатры!
Этиология и патогенез
Макроангиопатия при сахарном диабете — частое явление, по кровеносным сосудам протекает повышенное содержание глюкозы, которая обладает разрушительной силой. Она приводит к денатурации, в одном месте стенка истончается и становится хрупкой, в другой же утолщается. Из-за плохой свертываемости крови происходит закупоривание, тромбоз. Ткани и органы страдают от нехватки кислорода (гипоксия), что приводит к дисфункции многих систем организма.
Такие изменения происходят в организме при развитии болезни:
- стенки сосудов становятся неоднородными, появляются повреждения;
- вязкость крови усиливается;
- скорость транспортировки крови по сосудам замедляется.
От последствий страдает весь организм, в особенности нижние конечности, куда приходится большая часть нагрузки.
Основные причины развития болезни:
- наследственность;
- травмы разной степени (при диабете заживление проходит медленно и проблематично);
- заболевания крови и плазмы;
- интоксикация организма лекарственными препаратами;
- гипертония;
- пониженная реактивность организма.
Вернуться к оглавлению
Профилактические меры
Профилактические меры направлены на:
- предотвращение возникновения и прогрессирования сахарного диабета. Актуально только для второго типа болезни. Предполагает нормализацию питания, борьбу с ожирением, отказ от курения, злоупотребления алкоголем и других вредных привычек;
- снижение скорости прогрессирования ангиопатии. Своевременная коррекция уровня сахара крови, систематическое медикаментозное и оперативное лечение, направленное на восстановление кровообращения в сосудах ног;
- предупреждение гнойно-гангренозных осложнений. Предполагает соблюдение всех мероприятий по уходу за нижними конечностями.
Причины
Причин возникновения ангиопатии множество. Ниже представлены наиболее часто встречающиеся факторы развития данного заболевания.
- диабет;
- патологии эндокринной и сосудистой системы;
- сепсис;
- различные интоксикации;
- ревматизм;
- гиповитаминоз;
- гиподинамия;
- вредные условия труда;
- ожирение;
- вредные привычки;
- неумеренное потребление соли;
- возраст 55+.
Для назначения эффективного лечения, прежде всего, необходим поиск первопричины данной болезни.
Ведь борьба исключительно со следствиями чревата прогрессированием болезни и её периодическими рецидивами.