Под аритмией понимают патологические нарушения ритма сердца.Они могут быть связаны с частотой или нарушением последовательности сердечных сокращений: учащенный ритм чередуется с замиранием. Проявляется аритмия сердца у женщин не так ярко, как у мужчин.
Поэтому диагностирование заболевания затруднено. Без должного своевременного лечения возникают негативные последствия: аритмия становится причиной развития более серьезных заболеваний. Регулярные профилактические медицинские осмотры помогут избежать развития патологии.
Характерные особенности патологии
Аритмия – систематическое нарушение ритмичности работы сердца устойчивого характера, сопряженное с соответствующими изменениями их последовательности и силы.
Нормальное количество сердечных сокращений за минуту – 60-90 ударов.
Внимание! Следует помнить, что учащение сердечного ритма в связи с физической нагрузкой, психоэмоциональным напряжением, которые произошли единожды и не имеют системного характера, не могут расцениваться как признаки аритмии.
Сердечный ритм состоит из нескольких составляющих. Нормальная работа сердца зависит от отсутствия сбоев проводимости сигнала, возбудимости нервных импульсов, сокращений, работы автоматизированной системы.
Поэтому причин может быть множество. Они могут быть связаны с нарушениями нервной системы, патологическими состояниями сердца, гормональными нарушениями, генетической наследственностью.
Признаки, причины и факторы риска возникновения болезни
Когда наше сердце работает нормально, то мы даже не ощущаем его присутствие в нашем организме, как будто его и нет. Но так бывает не всегда.
В здоровом организме ритмичность сердечных сокращений находится в диапазоне 60-80 ударов за 1 минуту. Причем эти сокращения происходят в одинаковом ритме, т.е. с одинаковой частотой. Но если удары сердца учащаются (при тахикардии), становятся реже (при брадикардии), или попадают не в размеренный такт (при экстрасистолии), что является симптомами аритмии, то в этих случаях врач диагностирует патологию.
Признаками аритмии являются замирание сердца, или, наоборот, его беспорядочное биение, если оно «колотится», при этом может ощущаться дискомфортное состояние из-за боли в области груди, а также обморочные состояния при больших перерывах между ударами.
Основной причиной аритмии является сердечная патология, указывающая на возможный порок главного органа, ишемическую болезнь, миокардит или кардиомиопатию. В некоторых случаях она может предшествовать инфаркту миокарда, а, иногда, и быть следствием его. Часто она обусловлена нарушением процессов метаболизма, т.е. обмена веществ в организме.
Причин аритмий сердца так много и они настолько все разные, зависящие от множества факторов, что перечислить их все довольно затруднительно. Поэтому, назовем самые весомые, это:
- стрессовые ситуации и депрессия;
- повышенные физические нагрузки;
- неправильный обмен веществ;
- алкоголизм, потребление энергетических напитков и курение;
- сердечные патологии;
- инфекции и грибковые заболевания;
- климакс;
- патология головного мозга.
Но именно от точного выявления причины аритмии сердца лечение приносит ощутимые результаты. Хотя, многие виды аритмии являются чисто симптоматическими и совершенно не нуждаются в лечении. К тому же носят они всегда единичный характер.
Кроме сердечной патологии, причиной возникновения аритмии сердца является расстройство нервной или дыхательной систем организма, а также желудочно-кишечные болезни. А нередко провокатором аритмии выступают наши вредные привычки. Более тяжелые случаи аритмии наступают вследствие медикаментозной передозировки и интоксикации, влекущих за собой анафилактический шок.
А при самой тяжелой форме мерцательной аритмии сердца симптомы в виде увеличения его ударов до 150 в минуту вызывают у человека сильное головокружение и кислородное голодание.
Причинами возникновения аритмии довольно часто есть наличие в сердце рубцовой или некротической тканей, затрудняющих прохождения электрических импульсов, а также истончение или, наоборот, утолщение стенок желудочков сердца, некорректно проводящих эти импульсы.
Причинами аритмии после еды, а есть и такая, является давление полного желудка на диафрагму. Появляется учащенное дыхание, заставляющее сердечную мышцу работать интенсивнее для качественного обеспечения тканей организма кислородом. Необходимо для себя уяснить, что процесс переваривания пищи является энергозатратным для организма. Поэтому питаться нужно не большими порциями, а дробно, но часто. Стараться не употреблять жареных и соленых блюд, а также не пытаться лечь отдохнуть сразу после еды, а приучить себя к пешей прогулке, например.
Таким видом аритмии часто страдают выздоравливающие после анорексии подростки и люди, имеющие избыточную массу тела.
Ответов на вопрос, от чего бывает аритмия сердца, множество. Как и, впрочем, симптомов, главные из которых одышка, сердечная боль, понижение артериального давления, нарушение ритма сердечных ударов. Если вы переживаете подобное, то должны насторожиться, так как это является признаками стенокардии и аритмии сердца.
Самым опасным проявлением аритмии есть наступление фибрилляции желудочков, характеризующейся хаотичным сокращением отдельных мышечных волокон. Такая патология может привести к летальному исходу.
Причины патологии
Аритмия по своей сути является не самостоятельным заболеванием, а скорее симптомом, характерным для той или иной патологии. Крайне редко проявляется самостоятельно.
Как правило, есть и другие сопутствующие признаки. Основные действия при лечении должны быть направлены на первопричину проблемы с целью предотвращения рецидива в будущем.
Аритмия у женщин может развиваться по причинам, характерным для возникновения недуга у представителей любого пола и возраста:
- физическая нагрузка, которая имеет высокую частоту, чрезмерность. При этом для полного восстановления недостаточно времени,
- нарушение сна, отсутствие полноценного длительного периода отдыха,
- нарушение приема пищи: применение разнообразных диет, голодание, отсутствие режима принятия пищи, потребление слишком соленой, жирной, пряной, острой еды, употребление алкоголя,
- часто повторяющиеся сильные психоэмоциональные потрясения,
- наличие патологических проблем сердечно-сосудистой системы: инфаркт, гипоксия сердечной мышцы, сердечная недостаточность, ИБС, пороки сердца врожденной и приобретенной этиологии,
- прочие сопутствующие недуги: вегето-сосудистая дистония, тяжелая форма развития гипоксии, гормональный дисбаланс, сахарный диабет,
- проявление побочных эффектов вследствие применения различных медикаментозных препаратов. В основном это гормональные и седативные средства, препараты с кофеином,
- нарушение электролитических функций, возникающее по причине недостатка микроэлементов,
- интоксикация никотином или этиловым спиртом.
Есть и отличительные причины возникновения нарушений, характерные сугубо для женщин:
- резкие изменения уровня гормонов на стадии климакса. Вероятность развития сердечных сбоев у женщин старше 40 лет повышается,
- период беременности: смена гормонального фона, сниженный уровень гемоглобина, изменение метаболизма, увеличение циркулирующего объема крови,
- предменструальный синдром: высокое содержание гормона эстрогена в крови в этот период способствует накоплению жидкости в организме, чем благоприятствует развитию аритмии,
- женская эмоциональность: бурная реакция на внешние раздражители, волнение при любой стрессовой ситуации является причиной сбоя сердечного ритма, легкая аритмия может попросту игнорироваться,
- полноценное питание: рацион должен быть разнообразным и содержать все необходимые витамины и микроэлементы. При недостаточном питании сердечная мышца ослабевает, истощается, не может работать в нормальном режиме.
Патогенетически связанными с аритмией могут быть:
- травмы головы и грудины, вследствие которых нарушается циркуляция крови по причине механических повреждений,
- удары электрическим током, сильные обморожения заставляют сердце замирать или работать с повышенной интенсивностью,
- нарушение вязкости крови вследствие нехватки микроэлементов (калия, кальция, магния).
Причины возникновения аритмии могут быть как врожденными, так и приобретенными.
Однако есть отдельная категория – группа риска:
- возраст после 50 лет,
- наличие вредных привычек, особенно курение,
- регулярные стрессы и депрессивные состояния,
- критично низкая масса тела,
- избыточный вес,
- употребление в большом количестве кофеино- и энергосодержащих напитков,
- различные патологии сердечно-сосудистой системы,
- применение препаратов, воздействующих на сердце или другие части кровеносной системы.
Что такое мерцательная аритмия сердца?
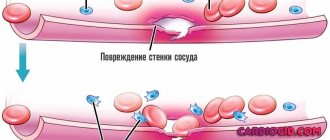
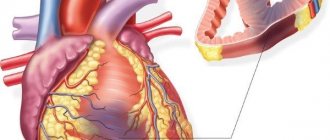
Сердце состоит из 4 отделов – 2 предсердий и 2 желудочков. При сокращении сердечной мышцы сначала сокращаются предсердия, а затем этот процесс распространяется на желудочки. Мерцательной аритмией называется такая форма аритмии, при которой предсердия не сокращаются синхронно с желудочками. А это мешает желудочкам хорошо выполнять свою роль – выбрасывать кровь в большой и малый круги кровообращения.
При мерцательной аритмии частота сокращений предсердий обычно значительно выше общей частоты сердечных сокращений и достигает 350-700 в минуту. Этот мерцающий ритм может поддерживаться месяцы, а то и годы. Сердечные желудочки благодаря атриовентрикулярному узлу в большинстве случаев сохраняют нормальный ритм, или ритм их сокращений незначительно повышается.
От мерцательной аритмии часто отделяют трепетание предсердий. При этом явлении предсердия сохраняют обычный ритм, однако одновременно с ним наблюдаются беспорядочные сокращения предсердий с частотой 200-400 колебаний в минуту.
Мерцательной аритмией в различных формах страдает примерно 0,5% населения. Частота заболеваемости увеличивается с возрастом. Среди людей старше 60 болеет 6%, старше 80 лет – каждый десятый. Мужчины в 1,7 раз чаще страдают заболеванием по сравнению с женщинами.
Причины
Пароксизмы аритмии могут вызываться:
- приемом алкоголя и кофе в высоких дозах,
- сильными физическими нагрузками,
- стрессами и эмоциональным перенапряжением,
- ударом электрического тока,
- хирургическими операциями,
- гипертермией,
- приемом лекарств (диуретиков, атропина, сердечных гликозидов, адреномиметиков, адреналина).
Примерно в трети случаев причину появления мерцательной аритмии установить не удается. Такая аритмия называется идиопатической.
МА чаще всего бывает у людей:
- с гипертонией,
- курящих,
- имеющих лишний вес,
- с пороками сердца,
- с сердечной недостаточностью,
- страдающих ишемической болезнью (присутствует у каждого пятого больного с фибрилляцией предсердий) ,
- страдающих заболеваниями щитовидной железы (у четверти больных гипертиреозом встречаются приступы мерцательной аритмии),
- с кардиомиопатиями,
- страдающих болезнями почек и легких,
- страдающих апноэ во сне,
- c кардиосклерозом,
- с нарушением электролитного баланса,
- с приобретенными (обычно связанными с митральным клапаном) или врожденными пороками сердца,
- с перикардитом или миокардитом,
- с ишемической транзиторной атакой в анамнезе.
Многие воспалительные заболевания сердца и ишемическая болезнь могут приводить к ускорению фиброза мышечной ткани сердца и замене ее соединительной тканью. При этом нарушается проводимость волокон, что является фактором, способствующим возникновению мерцательной аритмии. Однако механизм появления болезни полностью еще не выявлен. Хотя предполагается, что за образование патологических импульсов ответственны зоны в устье легочных вен.
Одиночные пароксизмальные приступы мерцательной аритмии могут быть и у здоровых людей (до 45% всех случаев). Наличие родственников, страдающих или страдавших фибрилляцией предсердий, увеличивает вероятность возникновения заболевания у пациента.
Диагностика
Для диагностики используют такие методы, как ЭКГ, суточная ЭКГ, фонокардиография, УЗИ и рентгенография сердца. Нередко уже при аускультации и прощупывании пульса наблюдаются симптомы, характерные для мерцательной аритмии – беспорядочный пульс, несоответствие частоты сердечных сокращений частоте пульса, измеряемого на руке, аномальные шумы и т.д.
Такой вид диагностики, как ЭКГ, позволяет уточнить диагноз и определить форму мерцательной аритмии. ЭхоКГ выявляет размер камер сердца, наличие пороков клапанов. Берутся анализы крови для определения уровня гормонов щитовидной железы, холестерина. Только после исследования всех данных врач может сделать оценку прогноза заболевания и выработать оптимальную стратегию терапии.
Лечение
Методика лечения мерцательной аритмии во многом зависит от ее формы и тяжести. Иногда достаточным будет прием лекарственных средств. Чаще всего используются при мерцательной аритмии:
- антиаритмические препараты,
- бета-адреноблокаторы,
- антагонисты кальция,
- антикоагулянты и тромболитики,
- метаболические препараты.
Антиаритмические препараты, используемые для купирования пароксизмальных приступов фибрилляции предсердий :
- новокаинамид,
- пропанорм,
- кордарон,
- хинидин,
- амиодарон.
Препараты, относящиеся к классу антикоагулянтов:
- варфарин,
- ацетилсалициловая кислота,
- ривароксабан,
- клопидогрел,
- апиксабан.
При мерцательной аритмии, сопровождающейся тахикардией, возможен прием бета-блокаторов (метопролол) или антагонистов кальция (верапамил) для приведения сердечного ритма в пределы нормы.
Препараты могут вводиться как внутривенно, так и приниматься внутрь. Лечение антиаритмическими препаратами должно сопровождаться контролем АД и параметров работы миокарда при помощи ЭКГ.
При мерцательной аритмии, не поддающейся коррекции при помощи лекарственных средств, применяется процедура кардиоверсии. Она заключается в воздействии на область сердца электрическим разрядом с помощью специального прибора – кардиовертера-дефибриллятора. Операция проводится в состоянии наркотического сна. Эффективность процедуры достаточно высока и составляет 90%. Иногда применение лекарственных препаратов для нормализации ритма называется лекарственной кардиоверсией.
Антикоагулянты применяются при приступах мерцательной аритмии, продолжающихся более 48 часов, и перед применением кардиоверсии. Однако при лечении антикоагулянтами возможно развитие кровотечений, поэтому перед началом терапии такими препаратами необходимо взвесить все риски.
При тяжелых формах заболевания может потребоваться хирургическая операция (катетерная абляция). После абляции может потребоваться установка кардиостимулятора.
При абляции уничтожаются клетки, провоцирующие патологическую электрическую активность сердечной мышцы. Воздействие на сердце производится не скальпелем, а электрическим током, лазером, холодом или определенными химическими веществами.
Прежде всего, стоит успокоиться (или успокоить больного, если пароксизм мерцательной аритмии случился у кого-то другого). Сам по себе явление МА редко опасно для жизни. Однако волнение только усиливает неприятные симптомы и способствует переходу явления в постоянные или более тяжелые формы. Для успокоения следует выпить 50 капель корвалола или валокардина, принять таблетку с валерианой или пустырником. Окружающим людям необходимо поддерживать больного морально.
Необходимо прекратить какую-либо работу, прилечь или сесть (при отсутствии возможности лечь). Самым оптимальным будет принять полулежачее положение. В спокойном состоянии больные реже испытывают одышку. Затем следует вызвать врача. Если состояние встречается у больного не первый раз, и он уже обращался по этому поводу к врачу, то наверняка у больного есть лекарства, прописанные ему для этих случаев. Надо их принять, соблюдая предписанную врачом дозу. Прочие методы самолечения могут быть опасны.
Симптоматика сердечной аритмии
Симптомы аритмии могут проявляться по-разному.
Их принято подразделять на три группы:
- приступы без видимых причин, проявляются резким изменением сердечного ритма, который может приводить к потере сознания,
- системные проявления: нарушение сердцебиения сопровождается общей слабостью и другими характерными признаками,
- протекание аритмии без явных выраженных проявлений.
Симптомы развития аритмии:
- ощущение отчетливого ритма сердцебиения:
- учащенный ритм при тахикардии,
- ощущение замирания сердца при брадикардии,
- трепетание сердца при смешанной аритмии,
- заметный сбой ритма сердцебиения при экстрасистолии,
- ощущение тяжести и боли в грудине,
- общая слабость, головокружение,
- депрессивные состояния с частой сменой настроения и возникновением страхов, в том числе страха смерти.
Вследствие более эмоционального восприятия патологических изменений у женщин есть особые симптомы проявления аритмии:
- затрудненность дыхания, ощущение нехватки воздуха,
- потемнение в глазах,
- дезориентация, кратковременная потеря сознания,
- резкое повышение температуры, которое длится недолго и проходит самостоятельно.
Внимание! Следует помнить, что развитие аритмии возможно у мужчин и женщин любого возраста. Вы заметили какие-либо сбои в сердечном ритме – незамедлительно обратитесь к кардиологу.
Молодой возраст, отменное состояние здоровья, отсутствие вредных привычек и патологий сердца в прошлом не дают гарантии защиты от развития аритмии.
Аритмия: причины, симптомы, признаки
Наше сердце как часы, в нормальном состоянии работает с одинаковым ритмом, частотой и регулярностью, обеспечивая тем самым бесперебойную доставку ко всем тканям и органам необходимых органических, минеральных веществ и кислорода. Но в случае какого-то сбоя в работе главного «драйвера» организма – мы говорим об аритмии.
В медицинской практике зафиксировано множество видов этого недуга, поэтому и различные симптомы аритмии сердца лечение предполагают разное. Но о лечении мы поговорим в отдельной статье, а здесь мы рассмотрим причины, симптомы, отличия, проявления аритмий, дабы, как говориться, знать врага в лицо.
Основные формы аритмии и их характеристика
Частота сердцебиения положена в основу классифицирования отклонений ритма сердца в следующие формы:
- нормокардия: 60-90 сокращений сердца в минуту, скорость сердцебиения нормальная, нарушен ритм,
- брадикардия: менее 60 ударов сердца в минуту, характеризуется замедлением сердечного ритма, нарушается кровоснабжение органов и тканей,
- тахикардия: более 100 сердечных ударов в минуту, ускоренное сердцебиение, слабая наполняемость сердца и выброс крови, вследствие чего возникает гипоксия тканей.
Если классифицировать патологию по фактору причины возникновения, то различают такие группы заболеваний:
- Нормотропные расстройства автоматизма. Последовательность и правильность фаз сердечного цикла не изменяются, режим генерации импульсов синусово-предсердным узлом изменен. Сердце учащает или замедляет свой ритм.
- Гетеротропные нарушения автоматизма возникают по причине влияния нижних узлов проводящей системы на ЧСС. Центр управления импульсами смещен, синхронность сокращений нарушена.
- Экстрасистолия возникает при нарушении способности миокарда выполнять ответную функцию на поступающие импульсы. Формируются неполноценные сокращения по причине генерации сигналов другими участками сердца.
- Смешанный тип различают при учащении подачи возбуждающих импульсов и одновременном снижении их проводимости. К этому типу относится мерцательная аритмия и трепетание отделов сердца.
Диагностика заболевания
Для проведения качественной диагностики необходимо выполнение всех последовательных этапов:
- изучение анамнеза путем опроса пациента и изучения истории его заболеваний. Значение имеют сила и частота проявления симптомов аритмии, давность возникновения первых признаков отклонений, важно даже время суток, характерное для проявлений недуга,
- постановка первичного диагноза возможна по результатам аускультации – прослушивания ритма и частоты сердечных сокращений при помощи стетоскопа,
- лабораторные исследования крови и мочи: общий и биохимический анализ, определение гормонального фона,
- проведение электрокардиографии. Процедура помогает определить тип аритмии. В некоторых случаях выполняется с нагрузкой,
- ультразвуковое обследование с целью определения пораженных участков миокарда и других патологий сердца,
- МРТ позволяет уточнить стадию протекания болезни, выявить осложнения в других органах, патологии, влияющие на ритм сердца,
- диагностирование тахикардии методом стимуляции каротидного синуса. Отслеживают изменения сердцебиения при надавливании на правую сонную артерию. Клетки этой области выполняют регулирующую функцию в частоте сердечных сокращений.
Аритмия у беременных
Очень часто нарушения сердечного ритма диагностируются у беременных женщин. При этом большинство будущих мам, жалующихся на симптомы аритмии, раньше не имели никаких проблем с сердцем. В этом случае переживать не стоит. Причиной таких изменений стала сама беременность, когда в организме женщины наблюдается перестройка гормонального фона, плод оказывает давление на диафрагму, затрудняя дыхание, а количество витаминов и микроэлементов, необходимых для функционирования женского организма, существенно снижается. С высокой вероятностью после родов все признаки аритмии пройдут.
Иногда случается все с точностью, но наоборот. Раньше женщина страдала от нестабильности сердечного ритма, а во время беременности стала чувствовать себя на порядок лучше. Тогда и медицинская помощь не потребуется.
Если же признаки аритмии имеют место, нужно обязательно обратиться к врачу. Нужно понимать, что в таком положении женщина несет ответственность не только за себя, но еще и за будущего ребенка, поэтому должна относиться к своему здоровью с максимальным вниманием.
Лечение недуга
Эффективность терапии зависит от качественно проведенной диагностики. Лечение аритмии предопределяется патологией, которая явилась первопричиной развития нарушений. В зависимости от этого подбираются методы и схемы лечения для каждого пациента в индивидуальном порядке.
Традиционно используется 2 способа борьбы с заболеванием:
- консервативная терапия. Подразумевает использование различных медикаментозных средств. При патологических изменениях сердца следует принимать лекарства, направленные на укрепление миокарда и восстановление его функциональности: бета-блокаторы, диуретики, блокаторы кальциевых каналов, статины. При повышенной нервной возбудимости назначаются седативные препараты: Персен, Афобазол, Новопассит. Препараты, имеющие непосредственное воздействие на нормализацию сердечного ритма: Кордарон, Соталекс, Пропафенон.
- оперативные хирургические вмешательства показаны в крайних случаях при наличии серьезных патологий. В настоящее время хирургическое вмешательство может быть заменено радиочастотной абляцией. Радиочастотные волны прижигают небольшой участок миокарда. Процедура стимулирует бесперебойность его работы, а также способствует восстановлению функциональности тканей, прилегающих к рубцу.
При угрозе жизни назначается операция по имплантации электрокардиостимулятора. Прибор предназначен для поддержания работоспособности сердца на определенном уровне, при остановке сердца выполняет стимуляцию.
Лечение аритмии народными средствами
Важно! Нельзя назначать лечение себе самостоятельно. Перед лечением обязательно проконсультируйтесь с врачом, т.к. даже народными средствами можно навредить организму!!!
Читать также Гепатит С — первые признаки, симптомы, причины и лечение гепатита С
Настой валерианы. 1 ст. ложку измельченного корня валерианы залейте 1 стаканом кипяченой воды (комнатной температуры). Настаивайте в закрытой посуде 8-12 часов, процедите и принимайте по 1 ст. ложке 3-4 раза в день.
Отвар валерианы. 2 ч. ложки залейте 100 мл воды, прокипятите в течение 15 минут и принимайте по 1 ст. ложке 3-4 раза в день перед едой.
Настой календулы. 2 ч. ложки соцветий календулы залейте 2 стаканами кипятка, дайте постоять 1 час и процедите. Пейте по 0,5 стакана 4 раза в день.
Настой мелиссы. 1 ст. ложку залейте 2,5 стакана кипятка, дайте постоять пару часов (укутав) и процедите. Пейте по 0,5 стакана 3-4 раза в день. 1 раз в 2 месяца делайте недельные перерывы.
Настойка боярышника. Залейте 10 г сухих плодов боярышника 100 мл водки и оставьте настояться 10 дней. Процедите и принимайте по 10 капель с водой 3 раза в день до еды.
Отвар цветков боярышника. 5 г цветков боярышника залейте 1 стаканом кипятка, накройте крышкой, нагрейте на водяной бане 15 минут, охладите и процедите. Пейте по 0,5 стакана 2-3 раза в день за 30 минут до еды.
Сок редьки с мёдом. Смешайте в пропорции 1:1 свежий сок посевной редьки черной и мёд. Принимайте по 1 ст. ложке 2-3 раза в день.
Настой хвоща. 1 ст. ложку сухой измельченной травы хвоща полевого залейте 400 мл кипятка, дайте настоятся 2 часа и процедите. Принимайте по 1 ст. ложке 5-6 раз в день.
Закуска от аритмии. Натрите сельдерей, добавьте петрушку, укроп, майонез и чуток соли. Ешьте полученную смесь 1 раз в день, перед ужином. Такое вкусное лекарство можно кушать отдельно, а можно намазывать на хлеб.
Лук с яблоком. Измельчите небольшую головку репчатого лука и 1 яблоко. Смешайте и принимайте в перерывах между приемами пищи 2 раза в день в течение 1 месяца.