Особенности явления
Природой запрограммировано, что сердечный ритм задаёт синусовый узел. Импульсы идут по проводящей системе, которая разветвляется по стенкам камер. Атриовентрикулярный узел расположен в системе, что проводит импульсы ниже синусового узла в предсердии.
Задача атриовентрикулярного узла понижать скорость импульса при передаче его на желудочки. Это происходит для того, чтобы систола желудочков не совпадала по времени с сокращением предсердий, а следовала сразу после их диастолы. Если в создании ритмов сердца происходят нарушения по разным причинам, то атриовентрикулярный узел способен в некотором смысле взять на себя миссию задавать сердечный ритм. Это явление называют атриовентрикулярный узловой ритм.
При этом сердце под руководством импульсов из атриовентрикулярной системы имеет сокращения с количеством в одну минуту 40 ÷ 60 раз. Пассивные импульсы действуют длительный период. Атриовентрикулярный узловой ритм сердца констатируется, когда наблюдается шесть и более ударов, определяемые как очередные замещающие сокращения сердца. Как срабатывает импульс, исходящий из атриовентрикулярного узла: он проходит ретроградным движением наверх к предсердиям и естественным движением вниз, воздействуя на желудочки.
Ритм по МКБ-10 относят в зависимости от проблем, что вызвали атриовентрикулярный ритм: 149.8.
Наблюдения показывают, что нарушения кровообращения при атриовентрикулярном ритме случаются, если сокращения сердца в минуту происходят менее сорока или более ста сорока ударов. Негативное проявление сказывается в недостаточном кровоснабжении сердца, почек, головного мозга.
Симптомы эктопического ритма
Клиническая картина замещающих ритмов сердца может быть отчетливо выраженной или не проявляющейся совсем. Обычно на первое место в клинической картине выходят симптомы основного заболевания, например, одышка при нагрузке, приступы жгучих болей за грудиной, отеки нижних конечностей и т. д. В зависимости от характера эктопического ритма, симптомы могут быть разными:
- При эктопическом предсердном ритме, когда очаг генерации импульсов располагается полностью в одном из предсердий, в большинстве случаев симптомы отсутствуют, а нарушения выявляются по кардиограмме.
- При ритме из АВ-соединения наблюдается ЧСС, близкая к нормальной – 60-80 ударов в минуту, или ниже нормы. В первом случае симптомов не наблюдается, а во втором отмечаются приступы головокружения, чувство дурноты и мышечная слабость.
- При экстрасистолии пациент отмечает чувство замирания, остановки сердца с последующим резким толчком в груди и дальнейшим отсутствием ощущений в грудной клетке. Чем чаще или реже экстрасистолы, тем разнообразнее симптомы по длительности и интенсивности.
- При предсердной брадикардии, как правило, частота сердечных сокращений не сильно ниже нормальной, в пределах 50-55 в минуту, вследствие чего пациент может не отмечать никаких жалоб. Иногда его беспокоят приступы слабости, резкой утомляемости, что обусловлено сниженным поступлением крови к скелетной мускулатуре и к клеткам головного мозга.
- Пароксизмальная тахикардия проявляет себя гораздо ярче. При пароксизме пациент отмечает резкое и внезапное ощущение ускоренного сердцебиения. Со слов многих пациентов, сердце трепещет в груди, как «заячий хвост». Частота сердечных сокращений может достигать 150 ударов в минуту. Пульс ритмичный, и может оставаться в пределах 100 в минуту, из-за того, что не все сердечные сокращения достигают периферических артерий на запястье. Кроме этого, возникают чувство нехватки воздуха и загрудинные боли, обусловленные недостаточным поступлением кислорода к сердечной мышце.
- Мерцание и трепетание предсердий могут иметь пароксизмальную или постоянную формы. В основе мерцательной аритмии заболевания лежит хаотичное, неритмичное сокращение разных участков ткани предсердий, а частота сердечных сокращений составляет при пароксизмальной форме более 150 в минуту. Однако, встречаются нормо- и брадисистолические варианты, при которых ЧСС в пределах нормы или менее 55 в минуту. Симптоматика пароксизмальной формы напоминает приступ тахикардии, только с неритмичным пульсом, а также с чувством неритмичного сердцебиения и перебоев в работе сердца. Брадисистолическая форма может сопровождаться головокружением и предобморочным состоянием. При постоянной форме аритмии на первый план выходят симптомы основного заболевания, приведшего к ней.
- Идиовентрикулярный ритм почти всегда является признаком серьезной патологии сердца, например, тяжелого острого инфаркта миокарда. В большинстве случаев отмечаются симптомы, так как миокард в желудочках способен генерировать электричество с частотой, не более 30-40 в минуту. В связи с этим у пациента могут возникать эпизоды Морганьи-Эдемса-Стокса (МЭС) – приступы потери сознания длительностью несколько секунд, но не более одной-двух минут, так как за это время сердце «включает» компенсаторные механизмы, и начинает сокращаться вновь. В таких случаях говорят, что пациент «мэсует». Такие состояния очень опасны в связи с возможностью наступления полной остановки сердца. Пациенты с идиовентрикулярным ритмом угрожаемы по риску развития внезапной сердечной смерти.
Формы и типы
Атриовентрикулярный ритм бывает:
- Ускоренный АВ узловой ритм – сокращения в минуту в пределах 70 ÷ 130 ударов. Нарушение возникает в следствие: миокардита,
- гликозидной интоксикации,
- ревматической атаки,
- инфаркта миокарда,
- операций на сердце.
- негативной реакцией на приём препаратов,
АВ-ритм встречается в таких проявлениях:
- когда происходит сначала возбуждение предсердий,
- желудочки и предсердия импульсы получают одновременно, и сокращение их также идёт в одно время.
Про причины появления эктопического и других типов АВ узлового ритма читайте ниже.
Диагностика эктопического ритма
Ведущим методом диагностики является электрокардиограмма. При выявлении на ЭКГ эктопического ритма врачу следует назначить план дообследования, в который входят УЗИ сердца (ЭХО-КС) и проведение суточного мониторирования ЭКГ. Кроме этого, лицам с ишемией миокарда назначается коронароангиография (КАГ), а пациентам с другими аритмиями – чрезпищеводное электрофизиологическое исследование (ЧПЭФИ).
Признаки по ЭКГ при разных видах эктопического ритма различаются:
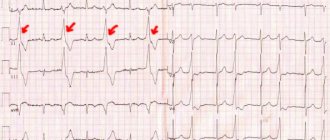
- При предсердном ритме появляются отрицательные, высокие, или двухфазные зубцы Р, при правопредсердном ритме – в дополнительных отведениях V1-V4, при левопредсердном – в V5-V6, которые могут предшествовать или накладываться на комплексы QRST.
ускоренный эктопический предсердный ритм
- Для ритма из АВ-соединения характерно наличие отрицательного зубца Р, наслаивающегося на комплексы QRST, или имеющегося после них.
АВ-узловой ритм
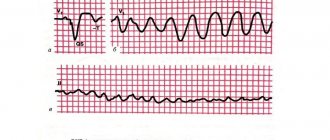
- Идиовентрикулярный ритм отличается малой частотой сердечных сокращений (30-40 в минуту) и наличием измененных, деформированных и уширенных комплексов QRST. Зубец P отсутствует.
идиовентрикулярный (желудочковый) эктопический ритм
- При предсердной экстрасистолии появляются преждевременные, внеочередные неизмененные комплексы PQRST, а при желудочковой – измененные комплексы QRST и следующая за ними компенсаторная пауза.
предсердная и желудочковые эктопии (экстрасистолии) на ЭКГ
- Пароксизмальная тахикардия отличается регулярным ритмом с высокой частотой сокращений (100-150 в минуту), зубцы Р часто довольно тяжело определить.
- Для мерцания и трепетания предсердий на ЭКГ характерен нерегулярный ритм, зубец Р отсутствует, характерны волны мерцания f или волны трепетания F.
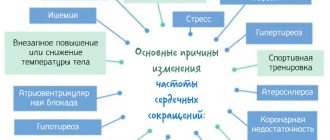
Причины возникновения атриовентрикулярного узлового ритма
Атриовентрикулярный узел участвует в создании ритма при таких обстоятельствах:
- Если синусовый ритм не поступает в атриовентрикулярный узел. Это может происходить по причине: синоаурикулярной блокады,
- синусовый узел не справляется со своей функцией,
- атриовентрикулярной блокады;
- аритмия с замедленным синусовым ритмом – брадикардия,
- если импульсы из эктопических очагов, расположенных в предсердии, не имеют возможности попасть в атриовентрикулярный узел.
- миокардит,
- морфина,
О причинах появления АВ-ритма у ребенка расскажет видеосюжет Елены Малышевой:
Понятие
Это заболевание относят к редким формам нарушения ритма. В такой ситуации выработка электрических сигналов происходит не в синусовом, а в атриовентрикулярном узле. Этот участок способен генерировать меньше импульсов, чем в нормальном состоянии. Это приводит к тому, что сердце начинает сокращаться около сорока раз в минуту.
Выработка импульсов происходит в разных участках узла, от чего и зависит работа сердца и его сокращения. Если это происходит в верхних участках узла, то сердце бьется около восьмидесяти раз в минуту. Если место, в котором возникают электрические сигналы, находится ниже, то работа сердца замедляется.
После выработки, сигнал попадает в предсердия и желудочки. Если они появляются внизу узла, то сначала проникают в миокард желудочков и вызывают их сокращение. Это не нормально состояние, так как сначала возбуждение должно достигать предсердий. Если верхняя часть атриовентрикулярного узла отвечает за выработку импульса, то в первую очередь происходит сокращение предсердий. Для узлового ритма характерно проникновение импульсов по ретроградному пути.
Если проблема возникла у ребенка, у которого повысился тонус блуждающего нерва, то не всегда генерация возбуждения происходит в области атриовентрикулярного узла. Он может попадать в синусовый узел, а из него назад в АВ.
Симптомы
Проявление атриовентрикулярного ритма совпадает с симптомами той аритмии, что инициировала возникновение этой проблемы. Тяжесть состояния зависит от того насколько тяжёлые проявления основного заболевания.
Наблюдается основные три признака:
- первый тон сердца имеет звучание усиленного тона,
- в шейных венах происходит заметная пульсация,
- брадикардия, которая имеет правильный ритм (количество сокращений в минуту: 40 ÷ 60 ударов).
При продолжительном атриовентрикулярном ритме в результате сердечных заболеваний могут быть:
- сердечная недостаточность,
- острые состояния, связанные с синдромом Морганьи-Эдемса-Стокса,
- обмороки,
- стенокардия.
Атриовентрикулярный ритм: причины и диагностика, лечение, прогноз и профилактика
Атриовентрикулярный ритм является состоянием, для которого характерно нарушение сокращений сердца из-за того, что в качестве водителя ритма начинает выступать АВ-узел. Эта патология встречается в очень редких случаях. Ее провоцируют поражения сердечной мышцы разного происхождения.
Понятие
Это заболевание относят к редким формам нарушения ритма. В такой ситуации выработка электрических сигналов происходит не в синусовом, а в атриовентрикулярном узле. Этот участок способен генерировать меньше импульсов, чем в нормальном состоянии. Это приводит к тому, что сердце начинает сокращаться около сорока раз в минуту.
Выработка импульсов происходит в разных участках узла, от чего и зависит работа сердца и его сокращения. Если это происходит в верхних участках узла, то сердце бьется около восьмидесяти раз в минуту. Если место, в котором возникают электрические сигналы, находится ниже, то работа сердца замедляется.
После выработки, сигнал попадает в предсердия и желудочки. Если они появляются внизу узла, то сначала проникают в миокард желудочков и вызывают их сокращение.
Это не нормально состояние, так как сначала возбуждение должно достигать предсердий. Если верхняя часть атриовентрикулярного узла отвечает за выработку импульса, то в первую очередь происходит сокращение предсердий.
Для узлового ритма характерно проникновение импульсов по ретроградному пути.
Если проблема возникла у ребенка, у которого повысился тонус блуждающего нерва, то не всегда генерация возбуждения происходит в области атриовентрикулярного узла. Он может попадать в синусовый узел, а из него назад в АВ.
Симптомы
Довольно трудно отличить проблему от других, так как специфические проявления не наблюдаются. У больных не возникает никаких ухудшений самочувствия. В этом состоянии:
- частота сокращений сердца замедлена;
- пульс отличается большим наполнением;
- прослушивается усиление первого тона.
Некоторые случаи сопровождаются характерными проявлениями:
- Шейные вены пульсируют одновременно с толчками сердца и пульсацией в области лучевой артерии.
- Как будет проявляться пульсация, зависит от того, одновременно происходит сокращение желудочков и предсердий или нет.
- В некоторых случаях по полым венам кровь продвигается в печень, из-за чего она начинает пульсировать.
Причины и диагностические методы
Точно подтвердить можно атриовентрикулярный ритм на ЭКГ. Эта методика позволяет оценить состояние ритма сокращений и определить сбои в этом процессе.
Если происходит распространение импульсов с верхних участков узла, то сначала возбуждение начинается в предсердиях. При низком расположении водителя ритма интервал P-Q сокращается.
В ходе клинических и экспериментальных наблюдений удается обнаружить, что ритм начал вырабатываться не в том месте под влиянием патологических процессов в области синусовых узлов.
Определенное влияние на развития патологического состояния оказывают экстракардиальные нервы. Если левых симпатический нерв будет подвергнут раздражительному воздействию, то происходит развитие автоматизма в атриовентрикулярном узле.
Развитие подобных видов аритмий происходит:
- если человек страдает ревматизмом;
- после приступа инфаркта с отмиранием участков возле синусового узла;
- после употребления хинидина или препаратов наперстянки.
Также читают: Диагностика и лечение нитевидного пульса
Водитель ритма может мигрировать. Обычно это происходит, если источник начинает перемещаться из синусового в АВ-узел и назад.
Для этой разновидности аритмии характерно подавление автоматической работы синусового узла.
Выработка импульса вырабатывается в центрах второго и третьего порядка и пока их автоматизм не прекратиться, синусовый узел не сможет нормально выполнять свои функции.
Водители ритма могут мигрировать, если синусовый узел подвергся повреждению, тонус блуждающего нерва повысился, в сердечной мышце развивается инфекционный процесс.
Сокращаться сердце может не только под воздействием возбуждения распространяемого из синусового узла, но и из разных участков атриовентрикулярного.
Для определения причины нарушений, кроме кардиограммы, назначают и другие методики. Больному проводят ультразвуковое исследование, ангиографию, суточный мониторинг. С помощью последнего метода удается определить, в какое время суток происходит сбой в ритме. На основании результатов этих процедур подтверждают диагноз и подбирают подходящий вариант лечения.
Лечение
Атриовентрикулярный ритм – это болезнь, требующая специальной терапии. Варианты лечения зависят от основной причины, спровоцировавшей этот вид аритмии.
Если продолжительность узлового ритма небольшая и наблюдается синусовая брадикардия, то необходимости в терапии нет.
Если развитие узлового ритма произошло на фоне полной атриовентрикулярной блокады, сопровождается значительными нарушениями продвижения крови по сосудам и ухудшением состояния больного, то медикаментозными средствами пытаются добиться облегчения. В случае их неэффективности устанавливают аппарат, который будет генерировать электрические импульсы. Это устройство называют электрокардиостимулятором.
Из медикаментов при наличии атриовентрикулярного ритма прибегают к Атропину, Изопреналину и Орципреналину. Лечение проводится в дозировках, которые используют при синусовой брадикардии.
Когда развитие узлового ритма происходит под влиянием препаратов наперстянки, хинидина и других, то от них нужно отказаться.
Больным категорически не рекомендуют применение Хинидина, Прокаинамида, Аймалина и бета-блокаторов.
Если пациента повышено содержание калия или кислотность желудочного сока, то используют Бикарбонат натрия в количестве до трех ампул. Этот препарат вливают внутрь вены капельным путем. На протяжении получаса.
После этого вводят 1000 мл десятипроцентной глюкозы. Ее также вливают в вену капельным путем на протяжении восьми часов.
Прогноз и профилактика
Спрогнозировать к каким последствиям приведет заболевание можно, если определить тяжесть аритмии и болезней, спровоцировавших узловой ритм, состояние сердца и сосудов, частоту сокращение желудочков.
Если человек полностью здоров, у него наблюдается синусовая брадикардия и атриовентрикулярный ритм проявляется периодически и не продолжительно, то можно рассчитывать на благоприятный исход.
Более тяжелая ситуация наблюдается, если развитие узлового ритма произошло по причине полной атриовентрикулярной блокады, заболеваний сердца и недостаточности органа.
Если происходит мерцание предсердий и произошло отравление препаратами наперстянки, то последствия будут очень серьезными. Если частота ритма низкая, то развивается синдром Морганьи-Эдемса-Стокса и сердечная недостаточность, которую нельзя скорректировать медикаментозными средствами.
Снизить вероятность развития этого заболевания можно, если своевременно лечить инфекционные заболевания, не употреблять противоаритмические средства без контроля врача, выявить причины высокого тонуса блуждающего нерва. При первых признаках нужно посетить кардиолога.
Источник: https://KardioPuls.ru/bolezni/ritm/atrioventrikulyarnyy/
Лечение
Если наблюдается синусовая брадикардия и узловой ритм проявляет себя непродолжительное время, то лечение этого явления не производят.
В случае когда нарушение ритма проявляется ярко, приводит к ухудшению кровообращения, то предусматриваются лечебные процедуры.
Терапевтическое
Лечение нарушения ритма заключается в мероприятиях, которые переведут атриовентрикулярный ритм в синусовый. Лечат основные заболевания, воздействуют на вегетативную систему.
Здоровью сердца всегда помогают здоровые привычки:
- прогулки на свежем воздухе,
- нагрузки должны быть умеренными,
- отказ от сигарет,
- позитивное мышление.
Медикаментозное
Специалист может назначить препараты:
- изопреналин – применяют внутривенным вливанием, соединяя препарат с раствором глюкозы или
- атропин – применяют внутривенно.
Лекарственные средства могут вызвать нежелательные эффекты:
- стенокардию,
- понижение давления,
- желудочковые аритмии.
Если пациенту не подошли эти лекарственные средства, то вместо них врач может применить аминофиллин внутривенно или в виде таблеток.
Если до лечения атриовентрикулярного ритма применялись препараты, способные вызвать нарушение ритма, их следует отменить. Это:
- препараты наперстянки,
- гуанетидим,
- хинидин,
- антиаритмики
- и другие.
Операция
При нарушениях ритмов, вызванных серьёзными болезнями сердца, требуется мероприятие, чтобы восстановить и поддерживать правильный сердечный ритм. Для этого выполняют несложную операцию по внедрению в организм пациента кардиостимулятора.
Народные средства
Можно пить настои и отвары трав. Рецепты обязательно следует обговорить с врачом, который наблюдает пациента.
Рецепт №1
В стакане кипятка настоять травы и семена, взятые в равных количествах (20 г):
- трава золотарника,
- льняное семя (молотое),
- трава пустырника,
- корень валерианы,
- побеги калины.
Настой пьют маленькими глотками в течение месяца.
Рецепт №2
Приготовить настой с компонентами, взятыми в равных количествах (40 г), смешивая их со стаканом кипятка:
- мелисса лекарственная,
- трава пустырника,
- цветки гречихи,
- трава золотарника.
Отвар пьют маленькими глотками четырнадцать дней. После недельного перерыва повторяют приём настоя трав также как в первый раз.
Лечение эктопического ритма
Лечение в том случае, когда у пациента наблюдается эктопический предсердный ритм, не вызывающий неприятных симптомов, а патологии сердца, гормональной и нервной систем не выявлено, не проводится.
В случае наличия умеренной экстрасистолии показано назначение седативных и общеукрепляющих препаратов (адаптогенов).
Терапия брадикардии, например, при предсердном ритме с малой частотой сокращений, при брадиформе мерцательной аритмии, заключается в назначении атропина, препаратов женьшеня, элеутерококка, лимонника и других адаптогенов. В тяжелых случаях, с ЧСС менее 40-50 в минуту, с приступами МЭС, оправдана имплантация искусственного водителя ритма (электрокардиостимулятора).
Ускоренный эктопический ритм, например, пароксизмы тахикардии и мерцания-трепетания предсердий требуют оказания экстренной помощи, например, введения 4%-ного раствора калия хлорида (панангина) внутривенно, или 10%-ного раствора новокаинамида внутривенно. В дальнейшем пациенту назначаются бета-блокаторы или антиаритмические препараты – конкор, коронал, верапамил, пропанорм, дигоксин и др.
В обоих случаях – и замедленных, и ускоренных ритмов, показано лечение основного заболевания, если таковое имеется.
Профилактика заболевания
Чтобы не создавать предпосылки для нарушения ритма с замещением влияния основного водителя ритмов на атриовентрикулярные импульсы, следует придерживаться правил:
- Осторожно использовать препараты:
- резерпин,
- дигоксин,
- морфин,
- строфантин,
- антиаритмики.
- Своевременно пролечивать болезни сердца, которые могут вызвать эти нарушения,
- Проводить лечебные и профилактические мероприятия, чтобы не допустить:
- Ацидоза – изменение кислотно-щелочного баланса в сторону кислой реакции может вызывать нарушения в работе сердца. Следует пролечивать заболевания, которые инициируют повышение кислой среды, подбирать правильно рацион, используя консультации специалистов.
- Гиперкалиемии – возникает при повышенном содержании в крови катионов калия. Калий – минерал, необходимый для здоровья почек, сердца и общего состояния. Если его содержание значительно превышает необходимую норму, то это может вызвать опасность нарушений ритма сердца и другие проблемы. Это происходит, если организм плохо справляется с выведением вещества, или употребление калия в добавках и препаратах происходит в дозах, превышающих потребность в этом веществе.
- Гипоксии – состояния, когда ткани страдают от недостатка кислорода. Следует исследовать причину явления и выполнять рекомендации специалиста.
АВ-диссоциации
Третий вариант эктопического ритма — зубец P положительный, может встречаться в двух случаях: при АВ — диссоциации и АВ — диссоциации с интерференцией.
АВ — диссоциация
Для АВ-диссоциации характерно: интервалы P-P одинаковые между собой, интервалы R-R одинаковые между собой, независимость комплекса QRS от зубца P, частота P-P меньше частоты R-R.
АВ-диссоциацию можно перепутать с полной поперечной блокадой. Но при полной поперечной блокаде зубцы P чаще, чем комплекс QRS, а при АВ- диссоциации частота P-P меньше частоты R-R.
АВ — диссоциация может быть в активном и пассивном режимах. При активном режиме нижестоящий источник работает чаще, чем положено, а вышестоящий работает в штатном режиме или слабее. При пассивном варианте вышестоящий источник работает слабо, а нижележащий работает с нормальной частотой.
Рис. 3. АВ-диссоциация с интерференцией.
АВ — дисоциация с интерференцией
Признаки:
- зубцы P-P равны между собой
- зубцы R-R равны между собой
- по мере записи ЭКГ зубцы P и зубцы R будут смещаться относительно друг друга
- как только уйдет рефрактерность, импульс от синусового узла пройдет к желудочкам и получится кратковременная связь зубца P с комплексом QRS. И будет нормальный интервал PQ — желудочковый захват, а потом они станут смещаться дальше. И если есть желудочковые захваты, это и называется диссоциация с интерференцией.
Метки: АВ-диссоциация, Зубцы ЭКГ, идиовентрикулярный ритм, миграция водителя ритма, ритм, синдром Фридерика, ЭКГ, электрокардиограмма
Прогноз
Если атриовентрикулярный ритм действует непродолжительный период при синусовой брадикардии или миграции ритма, то можно говорить о хорошем прогнозе. Другое дело, если узловой ритм вызван опасными нарушениями, например:
- серьёзными болезнями сердца,
- атриовентрикулярной блокадой,
- при интоксикации.
Низкий узловой ритм склоняет к серьёзным проявлениям. Например, если ситуация нарушения ритма привела к сердечной недостаточности, то — это явление необратимое.
Поскольку атриовентрикулярный ритм появляется в результате целого комплекса болезней и нарушений, то прогноз зависит именно от тех первичных причин, которые вызвали нарушения сердечного ритма.
Более подробно об АВ-блокаде как причине нарушений узлового ритма расскажет видео ниже:
Как выявить нарушенный автоматизм сердца на ЭКГ?
Синусовая аритмия
Из-за отклонений автоматизма сердца возникает так называемая синусовая аритмия. Выработка импульсов синусовым узлом наиболее важна для функционирования сердца, потому его называют водителем ритма 1 порядка. Синусовой узел вырабатывает сигналы с частотой 60-80 раз в минуту.
Выделяются следующие виды синусовой аритмии сердца:
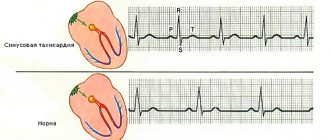
- Тахикардия. Возникает при преобладании симпатической нервной системы. По ЭКГ можно пронаблюдать при аритмиях учащенное сокращение, более 80 ударов в минуту. Отмечается после приема пищи, физических нагрузок или в стрессовых ситуациях. Это физиологические причины. Тахикардия может развиться при воздействии медикаментов, алкоголя или из-за сердечной недостаточности (СН).
- Брадикардия. Уменьшение возбуждаемости синусового узла обусловлено преобладанием парасимпатических процессов. Физиологическая брадикардия может появиться даже на фоне отсутствия физических нагрузок или стрессовых ситуаций. Если она вызвана склеротическими изменениями в миокарде, то говорят о патологической брадикардии. Независимо от причины, на ЭКГ отмечается ЧСС меньше 59, которое можно проследить в изменении интервала зубцов R-R.
При этом синусовая аритмия может проявляться с неравными промежутками времени. Неритмичные сокращения вызываются из-за неравномерных перебоев автоматизма. Если ЭКГ-диагностика синусовой аритмии показала между самым большим и маленьким интервалом R-R разницу более 10%, то ставится диагноз синусовой аритмии.
Различается дыхательная и недыхательная аритмия.
Эктопические ритмы
Нарушение автоматизма может быть связано с возникновением электрического импульса в группах клеток вне синусового узла Тогда возникает эктопический ритм. Различают:
- Право-предсердные. Возникают при преобладании в автоматизме клеток правого предсердия.
- Лево-предсердные. Преобладают в формировании импульсов клетки левого предсердия.
- Ритм коронарного синуса. Возникает при активном участие клеток в формировании импульсов, которые находятся коронарной синусной вене. Аритмия на ЭКГ распознается по сглаженному в aVL и I отведении зубцу P и отрицательному в aVF, II, III отведении.
Узловые ритмы AV-соединения
Тут имеется всего 3 варианта по отношению к возбуждению предсердия:
- Предшествует ему. На ЭКГ наблюдается отрицательный зубец P до комплекса QRS в отведениях I, II, aVF и в V1-V. Сегмент PQ не превышает 0,12 сек, а частота сердечных сокращений составляет 50-60.
- Одновременно. Зубец P не наблюдается, потому как комплекс QRS перекрывает его. ЧСС – 40-50.
- Предшествует возбуждению желудочков. Вызывается замедленным прохождением сигналов на сокращение, из-за чего возбуждение осуществляется после желудочков. Зубец P отрицательный, идущий за QRS. Расстояние между зубцами Q и P не превышает 0,2 сек. ЧСС находится в пределе 30-40.
Миграция водителя ритма
Это означает, что источник импульсов от СА соединения переходит по предсердиям. На электрокардиограмме это видно по сменяющемуся зубцу P, длительным интервалам PQ и RR. Возможны деформации комплекса QRS.
Экстрасистолия
Внеочередные импульсы на сокращение могут быть вызваны нарушением автоматизма. В таких ситуациях импульс на сокращение сравнивают с наводящим ударом. Экстрасистолы проявляют и при наличии эктопического источника. Картина исследования может быть различной в зависимости от местонахождения эктопического источника.
Различаются следующие виды экстрасистол по локализации:
- Синусовая. На электрокардиограмме до экстрасистолы будет уменьшенный R-R интервал, а после нормальный.
- АВ соединения.
- Желудочковая. Комплекс QRST является сильно деформированным, а комплекс QRS – расширенным, превышая 0,11 секунд. Причем форма может варьироваться в зависимости от эктопического очага. Зубца P однозначно не должно быть, а сегмент ST должен быть укорочен или вовсе отсутствовать.
- Коронарного синуса.
- Предсердная. Как правило, интервал PQ является укороченным, и проявляются изменения зубца P.
По времени различают следующие экстрасистолы:
- Сверхранние.
- Ранние.
- Поздние.
Внимание! Если экстрасистоля появляется после каждого сокращения, это называется бигеминией, после двух – тригеминией.
Особенности у детей
Идиовентрикулярный ритм диагностируется у детей в течение первых 10 дней после рождения. Патология носит транзиторный характер. У 9% детей патология перерастает в устойчивый патологический процесс.
В старшем возрасте, после 8 лет, диагностируют следующие формы патологии:
- у 4% пациентов обнаруживается синусовая брадикардия;
- у 10% детей диагностировали эктопический атриовентрикулярный ритм;
- у 12% от всех случаев обнаруживают миграцию водителя ритма или предсердные экстрасистолы.
Идиовентрикулярный ритм у детей возникает при органическом поражении сердца – врожденные пороки развития, дегенаративные процессы, воспалительные процессы в миокарде, опухоли разной этиологии в сердце. Патология возникает при метаболических сдвигах, когда присутствует гипо или гипертермия.
Ритмы предсердно-желудочкового соединения
Предыдущая | Содержание | следующая Сердечные ритмы, исходящие из предсердно-желудочкового (атриовентрикулярного) соединения (АВС) в виде одиночных экстрасистол, парасистол, медленного ритма ускользания и непароксизмальной тахикардии, являются наиболее хорошо изученными ритмами АВ-соединения. Другие, менее изученные варианты аритмии включают нарушения проведения (ложный АВ-блок) и реципрокные предсердные или желудочковые экстрасистолы, возникающие в результате проявляющейся или скрытой автоматической активности или задержки проведения в пределах области АВ-соединения. Кроме того, странные явления, наблюдаемые у больных с двумя путями проведения внутри АВ-узла, а также варианты псевдотахикардии, обусловленные интерполяцией атриовентрикулярных возбуждений в синусовые сокращения, делают АВ-соединение наиболее колоритной и изменчивой областью сердца с точки зрения нарушений ритма. Выраженная изменчивость собственно АВС обусловлена, во-первых, его центральной локализацией, расположением на перекрестке путей проводящей системы сердца, что обеспечивает его влияние на различные электрические импульсы, приближающиеся или проходящие через атриовентрикулярное соединение как в антероградном, так и в ретроградном направлениях, и, во-вторых, его способностью к развитию тахикардии или медленного ритма посредством повышения автоматизма и путем ре-энтри. Чувствительность АВ-узла к автономным влияниям обусловливает еще большее разнообразие и сложность АВ-ритмов.
Дедуктивный анализ каждой сложной аритмии требует рассмотрения всех возможных взаимодействий основного сердечного ритма с одним или несколькими из перечисленных выше АВ-феноменов. В этой главе мы попытаемся показать многообразные проявления АВ-ритмов и их удивительное взаимодействие с превалирующими сердечными механизмами.
Трудности в определении термина атриовентрикулярное соединение
Термин атриовентрикулярное соединение невозможно определить без учета как анатомических, так и электрофизиологических характеристик в той мере, насколько они сейчас изучены. По мнению большинства авторов, понятие АВС включает в себя АВ-узел с его тремя электрофизиологически различными областями ( AN , N и NH ) и пучок Гиса . С точки зрения поверхностной электрокардиографии, общим деноминатором для всех АВ-ритмов служит каудакраниальное направление предсердной активации, приводящее к появлению отрицательных Р-волн в отведениях II , III и aVF , а также интервала Р—Р,
длительность которого меньше, чем при основном синусовом ритме на той же кривой . Аналогичные признаки, однако, могут отмечаться и при регистрации возбуждений, исходящих из коронарного синуса или нижней части обоих предсердий. Ввиду этого представляется необходимым включение всех указанных областей сердца в определение АВС, как это было сделано Scherf , а предложено Belief . Данный подход представляется вполне оправданным, поскольку электрокардиографическая дифференциация ритмов, исходящих из верхних областей АВ-узла, и ритмов, возникающих в области оснований правого и левого предсердий, а также в коронарном синусе, вероятно, невозможна. В единственно бесспорных случаях ранней левопредсердной активации, наблюдающейся при стимуляции дистальной части коронарного синуса, и ретроградной левопредсердной активации во время тахикардии с проведением возбуждения по заднелевым дополнительным путям вектор Р-зубца направлен слева направо, в результате чего отрицательные Р-волны возникают в отведениях I и V 6 и часто (но необязательно) — в отведениях II , III и aVF . Как далеко нужно продвинуть электродный катетер в коронарный синус, чтобы получить чисто отрицательные Р-волны в отведениях I и Ve , неизвестно; более того, электрическая стимуляция левого предсердия у человека вызывает появление множества Р-волн различной формы . Еще более усложнили проблему определения источника предсердной активации на основании полярности зубцов Р Moore и соавт. и Waldo и соавт. , наблюдавшие положительную полярность зубцов Р в отведениях II , III и aVF вследствие электрической стимуляции в области АВ-узла. Эти различия полярности зубца Р, вероятно, отражают наличие нескольких вариантов ретроградного распространения импульсов в пределах предсердий и возможное использование межпредсердной перегородки для их проведения в краниальном направлении с последующей активацией обоих предсердий в каудальном направлении. Аналогично этому быстрое проведение левопредсердного импульса по пучку Бахмана может вызвать опережающую активацию правого предсердия, вследствие чего зубец Р будет явно правопредсердного типа. Полярность зубца Р в I отведении исследовал Scamroth , утверждавший, что ось зубца Р при идеонодальнем ритме (т. е. ритме АВ-узла; примеч. переводчика) обычно имеет наклон от —60° до —90°, что приводит к уплощенному или слегка положительному зубцу Р в I отведении, тогда как при реципрокных ритмах с вовлечением АВ-узла ось зубца Р имеет наклон от —90° до —110°, что соответствует отрицательной полярности зубца Р в этом отведении . Однако при этом автор не обсуждает причины различной ориентации оси зубца Р.
Рис. 9.1.
Анатомическая схема предсердий (П), желудочков (Ж), АВ-узла (У) и пучка Гиса (Г) при различных вариантах локализации источника предсердной активации (отмечено крестиком).
На каждом фрагменте внизу схематически представлена соответствующая ЭКГ во II стандартном отведении. На горизонтальной линии между ЭКГ и анатомическими схемами показаны место возникновения Р-волн (крестик) и направление распространения возбуждения (стрелки). Зигзагообразная часть оси сердца — область медленного проведения через АВ-узел. Фрагмент 1: возбуждение возникает в синусовом узле и должно пройти все расстояние по предсердиям, чтобы достичь АВ-узла; следовательно, здесь наиболее продолжительный интервал Р—R и положительный зубец Р. Фрагмент 2: возбуждение возникает в нижней части предсердий и активирует их ретроградно; волна предсердной деполяризации достигает АВ-узла быстрее, чем в предыдущем случае (1); результатом этого являются отрицательный зубец Р и более короткий интервал Р—R. Фрагмент 3: импульс возникает в пределах АВ-узла и деполяризует предсердия и желудочки почти одновременно. В случае незначительной задержки проведения в том или другом направлении отмечаются отрицательный зубец Р и очень короткий или нулевой интервал Р—R. Фрагмент 4, 5 и 6: источник импульса перемещается все более дистально, локализуясь в общем стволе пучка Гиса (4), в ножках пучка (5) или волокнах Пуркинье в желудочках (6). Р-волны отрицательны и появляются на ЭКГ обязательно после комплекса QRS (во всех этих случаях). Чем дальше от предсердий находится источник Р-волны, тем позже появляется ретроградный зубец Р после комплекса QRS.
Импульсы, возникающие в АВС или нижней части предсердий, не проходят весь путь по стенке правого предсердия, прежде чем достичь пучка Гиса; поэтому интервал Р— R
обязательно короче, чем при синусовом ритме у того же пациента (0,1—0,14 с) (рис. 9.1). Следует отметить, однако, что очень ранняя экстрасистола АВ-соединения может проникнуть в АВ-узел или пучок Гиса, прежде чем эти структуры полностью восстановят свою проводимость, в результате чего интервал Р—
R
может значительно превысить диапазон 0,1—0,14 с. В любом случае у конкретного пациента интервал Р—
R
импульса, исходящего из АВС или нижней части предсердий (при условии, что он не является слишком преждевременным), короче интервала
Р— R
при синусовом ритме (см. рис. 9.1).
Рис. 9.2.
ЭКГ в отведениях V 1 и V2, записанных одновременно на следующий день после острого инфаркта миокарда нижней стенки, осложненного угнетением синусового ритма.
Отмечается медленный ритм АВС с частотой 43 уд/мин. Волны Р в отведении Vi отрицательны и предположительно являются ретроградными, происходящими из того же фокуса АВС, который активизирует желудочки. При интерпретации ЭКГ лучше всего исходить из предположения о локализации источника ритма в дистальной части АВ-узла, откуда импульсы беспрепятственно проходят в желудочки, но с нарастающим замедлением проводятся в предсердия. Следовательно, инвертированные зубцы Р появляются все позже и позже после комплекса QRS. Когда задержка предсердной активации возрастает настолько, что зубец Р накладывается на зубец Т, может отмечаться отражение импульса в желудочек (явление эхо), что вызывает сокращение с желудочковым захватом (capture beat ). Проходя по АВ-пути, отраженная волна Р деполяризует пейсмекерный фокус и перезапускает его, задерживая таким образом следующий разряд при полной длительности основного цикла АВ-ритма (1,36 с). При этом все возрастающая задержка ретроградного распространения Р-волны в предсердия должна иметь место в пределах АВ-узла. Следовательно, водитель ритма должен локализоваться в нижней части АВ-узла. Он не может находиться в нижнепредсердной области, так как ни один из Р-зубцов не располагается перед комплексом QRS; но он не может локализоваться и в пучке Гиса, поскольку известное время проведения по системе Пуркинье недостаточно для того, чтобы комплекс QRS появился после зубца Р. В представленной здесь ЭКГ и во всех последующих клинических записях интервалы выражены в долях секунды, а не в миллисекундах, так как при скорости записи 25 мм/с миллисекундная точность вряд ли возможна. П — предсердия; Ж — желудочки; АВС — атриовентрикулярное соединение.
Разделение ритмов на верхнеузловые, среднеузловые или нижнеузловые на основании появления зубца Р
до комплекса
QRS
одновременно с ним или после него в настоящее время отвергнуто в связи с тем, что временное отношение между зубцом
Р
и комплексом
QRS
зависит больше от скорости антероградного и ретроградного проведения, чем от точной анатомической локализации источника ритма. На рис. 9.2 показан АВ-ритм, при котором ретроградные зубцы
Р
возникают до или после комплекса
QRS в
зависимости от времени проведения импульса в предсердия.
С помощью электрофизиологических методов, применяющихся в повседневной практике, почти невозможно точно определить место возникновения импульса, исходящего из АВС или нижнепредсердных областей, что, вероятно, оправдывает использование выражения атриовентрикулярный или нижнепредсердный при интерпретации электрокардиограмм с аномальными зубцами Р
и короткими интервалами
Р— R .
Оценка реакции данного ритма при вагусном и симпатическом тестировании может внести определенный вклад в выяснение природы ритма (см. ниже). Перечисленные проблемы осложняются еще и тем, что нельзя с уверенностью исключить возможность существования центрально расположенных околоузловых путей, способных быстро проводить импульсы из предсердий в желудочки (и наоборот), минуя АВ-узел, характеризующийся медленной проводимостью. Возникающий в результате короткий интервал
Р— R
может навести на мысль о наличии ритма АВС.
На основании обсуждавшихся выше положений и данных литературы можно сделать вывод, что клиническое рассмотрение ритмов АВ-соединения должно базироваться на следующих логических допущениях:
1) комплексы QRS
будут аналогичны наблюдаемым при синусовом ритме в отсутствие аберрантного проведения, обусловленного преждевременностью возбуждения;
2) областями с наибольшим автоматизмом являются зоны, прилежащие к АВ-узлу (коронарный синус, нижняя часть предсердий) и основной ствол пучка Гиса;
3) импульсы, возникающие в нижнепредсердной области, вероятнее всего, активируют сначала предсердия, а затем желудочки;
4) возбуждение, исходящее из пучка Гиса, с несравненно большей вероятностью активируют желудочки раньше предсердий;
5) импульсы, возникающие внутри АВ-узла, активируют предсердия и желудочки почти одновременно или в быстрой последовательности, если только их распространение в том или другом направлении не нарушено;-
6) форма и полярность зубцов Р
могут быть одинаковыми независимо от того, в какой части АВС или нижнепредсердной области возникают эктопические импульсы.
В основе приведенных положений лежат следующие наблюдения:
1) электрическая стимуляция устья коронарного синуса и нижней части правого предсердия, как правило, вызывает появление ретроградных зубцов Р,
возникающих перед комплексами
QRS ;
2) стимуляция пучка Гиса всегда приводит к появлению комплексов QRS
до зубцов Р;
3) импульсы ускользания АВ-соединения, возникающие после пауз в случае периодики Венкебаха и исходящие, скорее всего, из подузловых областей (основной ствол пучка Гиса), характеризуются комплексами QRS ,
которым не предшествуют ретроградные зубцы
Р;
4) в случае феномена атриовентрикулярного эха, возникающего после увеличенного интервала Р— R ,
когда в нижней части АВ-узла происходит U -образный поворот импульса, ретроградный зубец
Р
всегда располагается после комплекса
QRS
(рис. 9.3—9.5);
5) в случае узловой циркуляторной тахикардии, когда антероградный импульс, меняет направление движения на противоположное в нижней части АВ-узла, активация желудочков почти всегда предшествует активации предсердий;
6) при медленном ритме ускользания АВС, возникающем вследствие синусовой брадикардии или молчания синусового узла и, вероятно, исходящем из нижней части АВ-узла или верхней части пучка Гиса, QRS
предшествует ретроградному зубцу
Р;
подобные ритмы, возникающие в областях, чувствительных к автономным влияниям, отвечают на усиление или ослабление вагусного влияния замедлением или ускорением соответственно (рис. 9.6); 7) ритмическая активность, характеризующаяся ретроградными зубцами
Р,
предшествующими комплексам
QRS ,
по наблюдениям автора, как правило, нечувствительна к вегетативным влияниям.
Рис. 9.3.
Одновременная запись I, II и V 1 ЭКГ-отведений, обнаруживающая АВ-блокаду с периодикой Венкебаха у больного с острым инфарктом миокарда нижней стенки.
Периоды Венкебаха заканчиваются, когда эхо Р-волн (отрицательные зубцы Р, почти сливающиеся с комплексами QRS 2 и 9) возникает после наиболее длительного интервала Р—R (0,48 с). Это явление встречается нередко, и его следует заподозрить в тех случаях, когда ожидаемая в середине паузы синусовая волна Р отсутствует. Отраженные Р-волны могут накладываться на комплексы QRS, поэтому их не всегда легко идентифицировать. На их наличие указывает отсутствие ожидаемого синусового зубца Р во время пауз. Сочетание продолжительного интервала Р—R и феномена эха является необходимым субстратом для возникновения АВ-узловой циркуляторной тахикардии (показано на нижней записи). Подобная тахикардия, обусловленная АВ-блокадой с периодикой Венкебаха, наблюдалась еще в нескольких случаях.
Рис.
9.4. Верхний фрагмент — ЭКГ во II отведении при атипичной блокаде с периодикой Венкебаха и эхо-Р-волнами (обозначены Р), возникающими в тот момент, когда интервал Р—R превышает 0,5 с. Нижний фрагмент—ЭГ пучка Гиса (Гис), на которой отчетливо видны два Н-потенциала (Н1 и H 2), отражающие активацию проксимальной и дистальной частей пучка; блокада возникает между этими двумя участками. Средний фрагмент — отведение от верхнего отдела правого предсердия (ВОПП), где отраженная Р-волна возникает в тот момент, когда интервал Н1—H 2 достигает 485 мс. Очевидно, эхо имеет место ближе к дистальной части пучка Гиса, вероятно, непосредственно перед его бифуркацией. Представленные кривые не позволяют с уверенностью определить, используется ли для проведения эхо-Р-волны собственно пучок Гиса или же прилегающий пучок Джеймса.
Эти данные согласуются с предложением о локализации указанной активности в нижней части предсердий или области коронарного синуса (рис. 9.7). Эти наблюдения позволяют надеяться, что при анализе ритмов АВС определение взаиморасположения зубца Р
и комплекса
QRS
поможет установить локализацию эктопической активности. Одиночное сокращение или стойкий ритм, характеризующийся ретроградным зубцом
Р
перед комплексом
QRS ,
вероятнее всего, исходит из нижнепредсердной области или коронарного синуса, тогда как наличие зубца
Р
после желудочкового комплекса свидетельствует о расположении эктопического водителя ритма в дистальной части АВ-узла или в пучке Гиса. Между этими двумя крайностями существует множество вариантов, когда зубец
Р
и комплекс
QRS
появляются почти одновременно или быстро следуют друг за другом (рис. 9.8). Эти ритмы возникают, вероятно, в пределах АВ-узла. Однако дополнительный путь или быстрое проведение нижнепредсердного импульса через АВ-узел также обусловит близкое взаиморасположение зубца
Р
и комплекса
QRS .
Наконец, в некоторых случаях при АВ-ритмах морфология зубца
Р
бывает весьма вариабельной, несмотря на практически постоянную длительность цикла данной активности.
Рис. 9.5.
АВ-эхо на фоне периодики Венкебаха у двух больных. Характерно позднее появление ретроградных эхо-Р-волн, что предполагает использование медленного проводящего пути внутри АВ-узла для отраженной активации предсердий. Контраст с ранним появлением ретроградных Р-зубцов, показанных на рис. 9.3 и 9.4, очевиден.
Рис. 9.6.
Ритм АВ-соединения, при котором Р-волны постоянно появляются после комплексов QRS.
Наиболее логично предположить локализацию водителя ритма в дистальной части АВ-узла или проксимальной части пучка Гиса. В первом случае (верхний фрагмент) частота АВ-ритма снижается при стимуляции каротидного синуса (СКС) и повышается после введения атропина, что согласуется с известной вагусной реактивностью АВ-узла — проксимальной части пучка Гиса. Во втором случае (нижний фрагмент) отмечаются спонтанные изменения частоты, связанные с естественными флуктуациями тонуса вегетативной нервной системы.
Рис.
9.7. Некоторые ЭКГ-отведения (I, III, аVR, aVF , V 1, V3, V 4 и V 6) в пяти случаях эктопического ритма АВС — нижняя часть предсердия, где Р-волны предшествуют комплексам QRS с интервалом Р—R , варьирующим от 0,02 до 0,11 с.
Частота ритма у всех 5 больных (а—д) не изменялась при стимуляции каротидного синуса и введении атропина, что предполагает автономную нечувствительность эктопического фокуса, вероятно, при локализации в области коронарного синуса — нижней части предсердия. Направление оси Р-зубца у этих больных разное, что отражает либо неодинаковое расположение водителя АВ-ритма, либо различия в характере распространения импульсов. Во всех случаях Р-волны отрицательны в нижних отведениях и положительны в отведении aV R, что указывает на ретроградную активацию предсердий; однако грудные отведения у всех 5 больных различаются.
Рис.
9.8. ЭКГ в нескольких одновременно записанных отведениях, демонстрирующих ритм АВ-соединения, при котором Р-зубец накладывается на комплекс QRS (у двух больных).
В обоих случаях показано также (ниже записи ритма АВС) возвращение к нормальному синусовому ритму; здесь представлены аналогичные отведения. В рассматриваемых примерах ритм АВС вряд ли исходит из нижнепредсердной области или коронарного синуса, поскольку Р-волны не предшествуют комплексу QRS. Локализация эктопического фокуса в основном стволе пучка Гиса также маловероятна, ибо QRS не появляется раньше зубца Р. Следовательно, наиболее вероятное место возникновения эктопического ритма — АВ-узел; точную локализацию, однако, определить невозможно.
Очень трудно (если только возможно) определить, что именно отражает лабильность формы зубца Р — миграцию предсердного водителя ритма или изменение последовательности активации в ряду сокращений при постоянной локализации эктопического фокуса. Последнее объяснение представляется более приемлемым.
В тех случаях, когда зубец Р
полностью перекрывается комплексом
QRS ,
очень трудно или даже невозможно определить направление распространения предсердной волны, если не получить одновременно по крайней мере две внутрипредсердные электрограммы. В определенном числе случаев зубцы
Р
присоединяются к началу или концу комплекса
QRS ,
создавая тем самым ошибочное впечатление расширения последнего (рис. 9.9). На таких записях определение полярности зубца
Р
может оказаться затруднительным или даже невозможным, поскольку зубец прописывается не на уровне горизонтальной изолинии. Нелегким делом может оказаться определение полярности зубца
Р
вне зависимости от его природы и в том случае, когда он накладывается на наклонный сегмент
ST
или на зубец
Т
(рис. 9.10).
Рис. 9.9.
АВ-ритм, при котором зубец Р сцепляется с концом комплекса QRS, что предполагает задержку внутрижелудочкового проведения с длительностью комплекса QRS 0,14 с (верхняя часть рисунка). При нормальном синусовом ритме (нижняя часть рисунка) Р-зубец и комплексы QRS больше не сливаются с Р-волнами и их длительность составляет лишь 0,09 с.
Рис. 9.10.
ЭКГ в I, II и V 1 отведениях (записанных одновременно) и ЭГ верхнего отдела правого предсердия (ВОПП) и пучка Гиса (Гис). На каждом фрагменте (А—Д) синусовое сокращение сопровождается желудочковой экстрасистолой. Интервалы сцепления этих экстрасистол на разных фрагментах несколько варьируют. Вследствие этого синусовые Р-волны, следующие за экстрасистолами, накладываются на различные участки сегментов ST экстрасистолического сокращения. Поэтому некоторые из постэкстрасистолических Р-зубцов в отведении II кажутся отрицательными (А, Б и Д), другие же—положительными (В и Г).
Классификация и виды
Современными кардиологическими сообществами признано разделение атриовентрикулярной узловой реципрокной тахикардии на следующие 3 типа:
- slow-fast — типичный вариант, при котором электрический импульс из предсердий по узлу Ашоффа-Тавары проходит по «медленному» пути, а обратно — по «быстрому»;
- fast-slow — атипичная форма, являющаяся противоположной первому варианту;
- slow-slow — редкий тип: ток проходит по двум «медленным» пучкам.
Течение заболевания может быть пароксизмальным (приступным) и хроническим. Последний вариант наблюдается редко. Он со временем приводит к расширению полостей сердца и формированию тахикардиомиопатии. Пароксизмы же в свою очередь отличаются острым спонтанным началом и отсутствием долгосрочных осложнений.
Синдром Вольфа-Паркинсона-Уайта (ВПУ, WPW)
WPW-синдром обусловлен наличием аномального пучка Кента — соединения между предсердием и одним из желудочков. При данной патологии также возможно образование атриовентрикулярной реципрокной тахикардии по механизму re-entry. Различают два типа:
- ортодромный — вперед по специализированной проводящей системе, назад из желудочков по дополнительному предсердно-желудочковому соединению;
- антидромный — из предсердий через аномальный пучок Кента и обратно через АВ-узел.
Причины
Появление ИР обусловлено следующими факторами:
- миокардит – воспалительный процесс, распространяющийся на сердечную мышцу;
- масштабные кровопотери, вызванные обильным кровотечением;
- ишемический процесс, который провоцирует дефицит кислорода в здоровых волокнах миокарда;
- кардиосклероз;
- тампонада сердца – скопление жидкости в перикарде, что вызывает сдавливание полостей органа;
- инфаркт миокарда;
- патологии щитовидки;
- гормональный дисбаланс.
ИР бывает единственной патологией и не приводит к иным нарушениям функций сердца или же дополняется другими аномалиями.
Подобное явление иногда возникает у лиц с тяжелыми поражениями сердца.
Что такое идиовентрикулярный ритм?
У здорового человека есть всего лишь один путь передачи нервных импульсов на последовательное сокращение. Начало пути находится в ушке правого предсердия – там, где располагается синусовый узел, и продолжается к АВ-узлу. Проходя через пучок Гиса и волокна Пуркинье, нервный импульс доходит до волокон желудочков.
По некоторым причинам синусовой узел теряет способность к генерации возбуждений на сокращение. В таких случаях возбудительный процесс в сердце изменяется. Чтобы поддержать деятельность сердца, развиваются компенсаторные эктопические ритмы. В переводе слово эктопия означает, что что-то возникло не в том месте, где должно было.
Важно! Источник эктопических ритмов может располагаться в предсердиях, в АВ-соединении или в желудочках.
Методы терапии, лечение и рекомендации врачей
Методы терапии для лечения пациентов, у которых диагностировали идиовентрикулярный ритм – назначение препаратов, выполнение абляции.
Медикаментозная терапия
Препараты, которые чаще всего назначают пациентам при нарушении сердечного ритма, представлены в таблице:
| Препарат | Назначение |
| Амиодарон | Препарат вводят внутривенно – в центральную вену или болюсно. Дозировка: 150-300 мг в течение 20 минут при необходимости оказания неотложной помощи. Для длительной терапии назначают 200 мг препарата ежедневно. Период лечения – 14 дней. |
| Дигоксин | Препарат вводят внутривенно. При неотложной терапии показано 0,25 мг каждые 2 часа в течение первых 2-3 суток. В качестве поддерживающего лечения назначают не больше 0,375 мг в течение дня. |
| Метопролол | Лекарство показано при неотложной терапии в дозировке 5 мг внутривенно каждые 5-10 минут. Суммарная дозировка не больше 15 мг. В качестве поддерживающей терапии назначают 100-200 мг в течение суток. |
Антиаритмические лекарственные средства проявляют проаритмогенное действие. Их эффект направлен на восстановление наджелудочкового или желудочкового ритма. Лечение этими препаратами назначают пациентам с тяжелой коронарной болезнью, органическим нарушением, гипокалиемии.
Инвазивные методики (хирургические процедуры)
К эффективным инвазивным методам относят:
- Чрескожную абляцию. В сердце вводят катетер в сердечную мышцу. С его помощью врач изолирует легочные вены, которые приводят к повышению частоты импульсов.
- Имплантация кардиоветера-дефибриллятора. Это автоматическое устройство, которое помогает восстановить нормальный ритм сердечных сокращений. Его можно программировать под каждого пациента, чтобы дефибриллятор выполнят антиаритмическую стимуляцию сердца.
После инвазивной процедуры пациенты госпитализируются на восстановление в стационарных условиях.
Неотложная помощь и реанимация
Неотложная помощь оказывается пациентам, у которых наблюдается частый идиовентрикулярный ритм, который сочетается с нарушением работы предсердий, тахикардией. Врачи советуют вызывать скорую помощь при возникновении давящей или острой боли в области сердца.
До их приезда нужно принять горизонтальное положение. Для оказания первой неотложной помощи больному вводят раствор хлорида калия в концентрации 4% или новокаинамид (10%). Улучшение самочувствия наблюдается через 15 минут. После госпитализации в первые сутки пациентам показан препарат Аденозин. Его вводят в дозировке 6 мг каждые 2 часа. Лекарство не предназначено для длительной терапии.
Идиовентрикулярный ритм требует лечения, потому что при патологическом процессе в сердце происходит нарушение нормального ритма сокращений миокарда. Отсутствие терапии приводит к усугублению ситуации, появлению симптомов тахикардии, одышки.
Для профилактики возникновения идиовентрикулярного ритма нужно отказаться от курения, злоупотребления алкогольными напитками, полноценно и правильно питаться. Не реже 1 раза в год нужно приходить на прием к кардиологу. Диагностика позволяет своевременно обнаружить отклонения идиовентрикулярного ритма на ЭКГ.