Основная цель пребывания пациента с инфарктом миокарда в отделении интенсивной терапии – непрерывный контроль, стабилизация состояния и, при необходимости, проведение реанимационных мероприятий. Также в условиях этого блока осуществляют подготовку к операции. Там же проходит первый этап восстановления после хирургического вмешательства.
Отделения реаниматологии укомплектованы всей необходимой аппаратурой, лекарственными препаратами и опытным персоналом, что позволяет эффективно бороться с осложнениями и при потребности оказать неотложную помощь.
Какую помощь оказывают пациенту в реаниматологии?
Пациента, у которого скорая помощь диагностировала острый коронарный синдром, сразу же доставляют в блок интенсивной терапии. Часто при крупных кардиологических клиниках существуют отдельные специализированные инфарктные реанимационные отделения.
Реанимация при инфаркте в первую очередь заключается в обеспечении поврежденной сердечной мышцы кислородом, купировании развившихся жизнеугрожающих аритмий, коррекции нарушений гемодинамики и тромбообразования.
Для этого применяют такие процедуры:
- кислородотерапия – пациента подключают к аппарату искусственной вентиляции легких для борьбы с гипоксией;
- инфузионная терапия – показана для восстановления нормального кровоснабжения тканей, водно-электролитного баланса, используется для обеспечения парентерального (внутривенного) питания;
- седация – при инфаркте очень важно успокоить нервную систему пациента, для чего применяют соответствующие препараты;
- обезболивание – ишемия сердечной мышцы сопровождается интенсивной болью, которая может привести к развитию шока, поэтому ее снимают с помощью наркотических анальгетиков;
- профилактика тромбообразования или растворение образовавшегося тромба – очень важно предупредить повторную атаку или же обеспечить доступ кислорода к ишемизированному участку, для чего назначают антикоагулянты, такие как гепарин или варфарин;
- строгий постельный режим – необходим для максимального уменьшения физической нагрузки и восстановления организма.
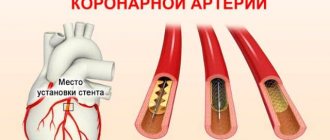
Во время нахождения в реанимации пациента могут лечить хирургическим путем:
стентирование коронарных артерий;- аорто-коронарное шунтирование;
- ангиопластика лазером;
- баллонная дилатация венечных сосудов.
Пациенты лежат в реанимации после инфаркта под постоянным наблюдением медицинского персонала. Они в круглосуточном режиме подключены к оборудованию, которое автоматически снимает ЭКГ, следит за давлением, дыханием, сердцебиением и другими показателями. В случае, если у больного развивается клиническая смерть, ему в неотложном порядке проводят сердечно-легочную реанимацию, которая заключается в таких действиях:
- непрямой массаж сердца;
- искусственная вентиляция легких;
- дефибрилляция;
- медикаментозная поддержка больного.
Реанимационные мероприятия при осложнениях инфаркта миокарда: правила оказания помощи
Дополнительное образование:
«Кардиология»
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Контакты
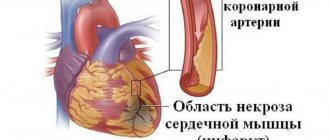
Инфаркт миокарда — острое состояние организма, которое требует безотлагательных реанимационных мероприятий. Каждая сэкономленная минута обеспечивает лучший исход заболевания.
Осложнения инфаркта
Отягощающие моменты могут возникнуть как в остром периоде уже в больнице, так и в острейшем — в первые минуты развития некроза кардиомиоцитов.
Фибрилляция предсердий или желудочков
Инфаркт миокарда может вызвать фибрилляцию предсердий или желудочков, что чревато остановкой сердца. Подозрение на подобное патологическое состояние может возникнуть при высоком ритме сокращений предсердий или желудочков. При чем фаза систолы проходит настолько быстро, что сердечная мышца не успевает полностью сократиться, и поэтому кровь в органе не может полностью выйти в аорту.
Данное осложнение может быть вызвано при нарушении доступа крови к клеткам синусового узла. Тогда, рефлекторно формируются хаотические импульсы без четкой локализации.
Во время фибрилляции сердце практически не работает. Так как нет сердечного выброса, происходит остановка циркуляции крови и дыхания. Человек теряет сознание. При отсутствии оказания помощи, обморочное состояние переходит в клиническую, а затем в биологическую смерть.
Если вы подозреваете у пострадавшего развитие данного состояния, нужно немедленно звонить в скорую помощь и оповестить о необходимости дефибриллятора.
Аневризма сердечной мышцы
Трансмуральное повреждение может спровоцировать аневризму, которая в последующем станет разрывом мышцы с дальнейшей тампонадой сердца (большое количество крови в перикардиальной сумке).
При глубоком поражении, формируется очаг некроза. Это осложнение может развиться в любой период инфаркта, но каждый раз аневризма будет носить новое название.
Разрыв аневризмы в остром периоде будет развиваться следующим образом.
После того, как сформировался очаг некроза, мертвые кардиомиоциты не сокращаются, а находятся в инертном состоянии. До формирования рубца — разрастания соединительной ткани между мертвыми волокнами, это место очень травмоопасно.
Работающие волокна, постоянно сокращаясь, тянут очаг за собой, периодически растягивая его. Так как клетки больше не эластичны и ничем не подкрепляются, они легко могут разорвать свои связи.
Кардиогенный шок
Если очаг слишком большой, на фоне болевого синдрома или трансмурального повреждения может развиться кардиогенный шок — осложнение инфаркта миокарда, которое нуждается в проведении реанимационных мероприятий.
Шок характеризуется уменьшением сократительной способности мышцы со значительным дефицитом минутного объема крови.
Внешне подобное осложнение будет характеризоваться ослаблением и угнетением дыхательной функции, урежением ЧСС вплоть до полной остановки сердца.
Кардиогенный шок на фоне инфаркта миокарда имеет несколько форм, которые отличаются друг от друга патогенезом происхождения.
- Рефлекторный тип — развивается на фоне сильных болевых ощущений и связанных с ними эмоциональных перегрузок.
- Аритмический тип — инфаркт миокарда редко приходит один, и часто кроме патологического зубца Q на ЭКГ, кардиолог видит атриовентрикулярную или синоатриальную блокады. Шок развивается не так вследствие осложнения ишемической болезни сердца, как из-за наличия аритмогенного фактора, усугубляющего течение.
- Истинный кардиогенный тип — развивается очень редко и несет практически 100% летальность вследствие механизмов патогенеза.
- Ареактивный шок — представляет собой более углубленные механизмы развития кардиогенного типа, что обуславливает большее развитие осложнений.
- Шок после разрыва миокардиальных волокон — нарушение целостности аневризмы также сопровождается шоком, так как состояние характеризуется резким угнетением дыхания и снижением артериального давления из-за невозможности сокращений после тампонады.
Реанимационные мероприятия
Для восстановления показателей жизненных функций на фоне развития вышеуказанных осложнений в первые минуты требуется сердечно-легочная реанимация. Если она увенчалась успехом, вы сохранили жизнь человеку до приезда скорой помощи, то остальные неотложные мероприятия будут проводится уже реанимационной бригадой и в отделении интенсивной терапии.
Сердечно-легочная реанимация
По новым стандартам для успешного мероприятия нужно придерживаться принципа АВС:
- А — Air — обеспечение доступа воздуха путем освобождения дыхательных путей;
- B — Breath — установление налаженного вдоха-выдоха путем искусственного дыхания;
- С — Circulation — обеспечение циркулирования крови в организме за счет приемов непрямого массажа сердца.
Выполнение этапа А
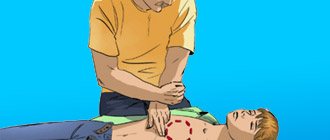
Первым этапом, реанимация при инфаркте миокарда предусматривает обеспечение доступа кислорода через дыхательные пути. Поможет в осуществлении первого шага прием Сафара. Для этого человека нужно положить на ровную твердую поверхность, под шею подложить валик.
Откинуть голову назад, открыть рот. После проведенной манипуляции нижнюю челюсть нужно потянуть на себя и вниз. Такой прием обеспечит выравнивание и освобождение дыхательных путей, что поможет в правильном проведении второго момента восстановления жизнеспособности.
Выполнение этапа В
Осуществление второго этапа возможно при использовании мешка Амбу или самостоятельном применении техники дыхания рот в рот или рот в нос. поверхностная искусственная вентиляция легких гораздо облегчается, если при себе имеется S-образная трубка, специальный воздуховод. Техника искусственного дыхания рот в рот проводится следующим образом.
- После выполнения первого этапа А, зажать нос пострадавшего рукой так, чтобы вдыхаемый воздух через рот не выходил.
- Реаниматор делает глубокий вдох, после чего наклоняется к пациенту и делает через рот выдох, плотно обхватив губы.
- При правильной технике должна подняться грудная клетка, имитируя активную часть дыхания. Нужно следить, чтоб не раздувался живот. В таком случае, этап А был выполнен неверно, и вместо легких надувается желудок. Нужно откинуть голову немного больше, попробовать повторить.
- После имитации дыхания, поднятая грудная клетка легко спадает, как при пассивной фазе выдоха.
Выполнение этапа С
Третий шаг обеспечивает запуск сердца при удачных реанимационных мероприятиях. Важно правильно выполнять непрямой массаж сердца, так как от этого зависит количество нанесенных повреждений вследствие компрессионных движений и успех проведенного мероприятия.
Для правильной компрессии нужно помнить несколько правил:
- руки держать ровными, не сгибать в локтевых суставах;
- компрессия выполняется с помощью собственного веса;
- грудная клетка пострадавшего должна прогибаться на 5-7 см (это позволит сдавить сердце между грудиной и позвоночником, простимулировав орган);
- непрямой массаж сердца выполняется двумя руками, наложенными одна на другую;
- точка приложения срединная линия грудины — на 3-4 см (2 поперечника пальца) выше мечевидного отростка;
- скорость проведения массажа должна составлять 100-120 компрессий в минуту.
Раньше отличие соотношения между компрессиями и вдохами имело место и зависело от количества реанимирующих людей. В настоящее время, начиная с 2010 года, следуя европейским стандартам по сердечно-легочной реанимации, соотношение не зависит от количества человек и всегда составляет 30:2.
Проводить данную методику следует до появления самостоятельного дыхания и ритма сердечных сокращений. Максимальное время при отсутствии признаков жизни — 30 минут.
Скорая помощь должна прибыть на место вызова раньше указанного времени, поэтому дальнейшие этапы реанимационных мероприятий можно доверить специалистам.
Чем быстрее прибудет бригада, тем меньше пострадают клетки мозга в результате длительной ишемии.
Специализированная реанимационная помощь
По приезду бригада скорой помощи при отсутствии нормализации пульсовой волны и сердечных сокращений во время фибриляции, неэффективности проведенного непрямого массажа сердца применяет электроимпульсную терапию.
Проведение дефибрилляции
В данный момент чаще используют биполярный дефибриллятор, поэтому ознакомимся с принципом действия последнего.
Для проведения процедуры применяют 2 проводящих электрода с изолированными рукоятками для реаниматолога. Для проведения успешной дефибриляции необходимо провести ток по линии, соприкасающейся с проводящей системой сердца.
Для этого первый электрод кладут на проекцию верхушки сердца — пятое межреберье слева на 1,5 см кнутри от передней подмышечной линии. Второй — с правой стороны на парастернальную линию во втором-третьем межреберьях.
После наложения электродов, реаниматолог должен требовать от окружения убрать руки от тела пострадавшего, после чего дается разряд. Это является мерой предосторожности, так как пациент станет проводником для того человека, кто не убрал руки.
Первый разряд самый слабый. Всего проводится 3 попытки при неэффективности предыдущих. С каждым разом сила тока увеличивается.
Для улучшения проводимости для правильного проведения процедуры и плотного соприкосновения с телом во избежание ожогов применяют электропроводную пасту. Перед манипуляцией основание электродов несколько раз обматывают марлей и смачивают в изотоническом растворе хлорида натрия.
После успешного проведения импульса следует продолжить непрямой массаж сердца для восстановления ритма и подключить больного к ИВЛ.
Для фиксации возобновления работы сердца рекомендуется сделать электрокардиограмму и определить наличие пульсовой волны на магистральных сосудах.
Подключение к ИВЛ
После того, как врачи скорой помощи восстановили циркуляцию, больному проводят трахеотомию (разрез гортани с рассечением хрящевых колец) при невозможности интубации. После введения трубки в трахею, больного подключают к аппарату искусственной вентиляции легких.
Подобную картину можно наблюдать, если восстановленное дыхание неритмичное или сохраняется апноэ, при наличии гиперкапнии после длительного отсутствия газообмена, замедленном (менее 6 в минуту) или ускоренном поверхностном дыхании (более 40 в минуту).
Источник: https://CardioPlanet.ru/zabolevaniya/ishemiya/reanimacionnye-meropriyatiya-pri-oslozhneniyah-infarkta-miokarda
Длительность пребывания больного в условиях реанимации после инфаркта
В современной медицине стараются сократить время нахождения пациента в стационаре с целью оптимизации расходов и снижения цен на лечение. Если раньше больной с инфарктом мог лежать в больнице почти целый месяц, то сейчас этот срок значительно сократился.
При неосложненном течении заболевания пациент находится в реаниматологии в среднем трое суток. За это время проводят полное стандартное обследование, добиваются стабилизации жизненных показателей и назначают соответствующее лечение. В большинстве случаев становится необходимым проведение хирургического вмешательства. В такой ситуации продолжительность пребывания пациента в палате интенсивной терапии дополняется перед- и послеоперационным периодом. Но суммарный срок обычно не превышает 7-10 дней.
После этого пациента переводят в кардиологический стационар или же выписывают домой.
От чего зависит срок пребывания человека в отделении интенсивной терапии?
Время, в течение которого пациента держат в реанимации после инфаркта, обуславливается такими факторами:
- локализацией и размером ишемического некроза;
- наличием осложнений (шока, реперфузионного синдрома, комы);
- присутствием сопутствующих заболеваний (гипертонической болезни, сахарного диабета);
- возрастом пациента и его общего состояния;
- объемом оперативного вмешательства.
Совокупность этих обстоятельств создает широкие временные рамки: одних выписывают уже через неделю, других держат в течение месяца и больше. Необходимо понимать, что у пациентов с ишемической болезнью всегда высок риск повторных инфарктов, потому следует в точности выполнять предписания врача и не прекращать лечебный процесс раньше времени.
Выписывают человека при наличии таких критериев:
- восстановлении нормального сердечного ритма;
- отсутствии жизнеугрожающих осложнений;
- отсутствии нарушений сознания.
Как и сроки госпитализации в больнице, значительно сократилось время постельного режима после выписки. Было установлено, что долгое пребывание в лежачем положении увеличивает риск осложнений, таких как тромбозы, эмболии, пролежни. В большинстве случаев пациенты могут начинать полноценно ходить на 3-4 неделе с момента острого эпизода.
После выписки начинается этап реабилитации, который длится несколько месяцев (вплоть до года) и играет очень большую роль в дальнейшем прогнозе для больного.
Лечение инфаркта миокарда : отделение реанимации и интенсивной терапии (ОРИТ)
Такие отделения предназначены для оказания помощи больным с острым инфарктом миокарда с целью уменьшить смертность среди больных и повысить знания об остром инфаркте миокарда. Отделения реанимации и интенсивной терапии для больных с инфарктом миокарда укомплектованы высококвалифицированным опытным медицинским персоналом, способным оказать немедленную помощь в экстренных случаях. Такое отделение должно быть оборудовано системами, позволяющими осуществлять постоянное наблюдение за ЭКГ у каждого больного и мониторирование параметров гемодинамики (АД, пульс) у больных, иметь необходимое число дефибрилляторов, приборов для искусственной вентиляции легких, пульсоксиметров, определяющих степень насыщения кислородом крови, а также устройства для введения электролитов для кардиостимуляции и плавающие катетеры с раздувающимися баллончиками на конце. Однако наиболее важным является наличие высококвалифицированной команды медицинского персонала, способной распознавать аритмии, проводить адекватное назначение антиаритмических препаратов и выполнять сердечно-сосудистую реанимацию, включая электроимпульсную терапию в тех случаях, когда она необходима.
Наличие таких отделений делает возможным оказание помощи больным в максимально ранние сроки при остром инфаркте миокарда, когда медицинская помощь может быть наиболее эффективной. Для достижения этой цели следует расширять показания к госпитализации и помещать в блоки интенсивной терапии больных даже с подозрением на острый инфаркт миокарда. Проверить выполнение этой рекомендации очень легко. Для этого достаточно установить число больных с доказанным диагнозом острого инфаркта миокарда среди всех лиц, поступивших в ОРИТ. Среди доставленных в стационар больных с острым инфарктом миокарда число больных, направленных в ОРИТ, определяют как по их состоянию, давности инфаркта миокарда и по числу коек в блоках. В некоторых клиниках койки в блоках интенсивного наблюдения первично отводят для больных с осложненным течением заболевания, особенно для тех, кому требуется мониторирование гемодинамики. Уровень смертности в блоках интенсивного наблюдения 5-20%. Такая вариабельность отчасти объясняется различием в показаниях к госпитализации, возрастом больных, особенностями клиники, а также другими неучтенными факторами.
Тромболизис . Причиной большинства трансмуральных (крупноочаговых) инфарктов миокарда является тромб, который либо расположен свободно в просвете сосуда, либо прикреплен к атеросклеротической бляшке. Поэтому логически обоснованным подходом к уменьшению размеров инфаркта миокарда служит достижение реперфузии (восстановления кровотока) с помощью быстрого растворения тромба тромболитическим препаратом. Доказано, что, для того чтобы реперфузии была эффективной, т. е. способствовала сохранению ишемизированного миокарда, ее следует проводить в самые короткие сроки после появления клинических симптомов, теоретически проведение тромболизиса возможно в срок до 12 часов после начала болевого синдрома. (см. материал о тромболитической терапии при инфаркте миокарда)
Обезболивание. Поскольку острый инфаркт миокарда чаще всего сопровождается сильным болевым синдромом, купирование боли — это один из важнейших приемов терапии. С этой целью чрезвычайно эффективен традиционно использующийся морфин. Однако он может снижать артериальное давление в результате уменьшения спазма мелких артерий и вен , опосредованной через вегетативную (симпатическую) нервную систему. Развивающееся вследствие этого депонирование крови в венах приводит к уменьшению сердечного выброса. Это следует иметь в виду, но это не обязательно свидетельствует о противопоказаниях к назначению морфина .
Кислород (адекватная оксигенация). Рутинное применение кислорода при остром инфаркте миокарда обосновывают тем, что насыщение кислородом артериальной крови снижено у многих больных, а ингаляция кислорода уменьшает по экспериментальным данным размеры ишемического повреждения. Ингаляция кислорода увеличивает насыщениеО2 артериальной крови и за счет этого увеличивает градиент концентрации, необходимой для диффузии кислорода в область ишемизированного (не снабжаемого кислородом) миокарда из прилежащих к зоне ишемии участков. Хотя терапия кислородом теоретически может вызвать нежелательные эффекты, например, повышение периферического сосудистого сопротивления, и небольшое снижение сердечного выброса, практические наблюдения оправдывают его применение. Кислород назначают через свободную маску или носовой наконечник в течение одного-двух первых дней острого инфаркта миокарда.
Читать также: Летальность от инфаркта миокарда
Строгий постельный режим! Факторы, увеличивающие работу сердца, могут способствовать увеличению размеров инфаркта миокарда. Следует избегать обстоятельств, способствующих увеличению размеров сердца, сердечного выброса, сократимости миокарда. Было показано, что для полного заживления, т. е. замещения области инфаркта миокарда рубцовой тканью, требуется 6 — 8 нед.. Наиболее благоприятные условия для такого заживления обеспечивает снижение физической активности. В первые сутки всем больным показа строгий постельный режим. Это значит, что крайне не рекомендована любая физическая активность вплоть до поворотов пациента в кровати. Расширение режима как правило начинается с третьих суток течения инфаркта миокарда. (см. материал о реабилитации при инфаркте миокарда).
Седативная терапия. Большинству больных с острым инфарктом миокарда во время госпитализации требуется назначение седативных средств, помогающих лучше перенести период вынужденного снижения активности, — диазепама по 5-10 мг до 3 раза в день. Для обеспечения нормального сна показаны снотворные препараты. Этой проблеме следует уделять особое внимание в первые несколько дней пребывания больного в БИТе, где состояние круглосуточного бодрствования может привести к нарушению сна в дальнейшем.
При нахождении больного в ОРИТ также рутинно назначаются так называемые прямые антикоагулянты – такие препараты как гепарин, клексан и другие. Назначение этих препаратов оправдано профилактикой повышенного тромбообразования у больного, которому ограничено назначение водно-электролитных сред, кроме того эти препараты улучшают «текучесть» крови и улучшают ее циркуляцию в микрососудах миокарда, улучшая таким образом его питание.
Еще одной группой препаратов, применяющихся часто, но не рутинно являются блокаторы адренорецепторов миокарда. Целью их применения является уменьшение потребности миокарда в кислороде, блокирование воздействия на него адреналиноподобных веществ.
Кроме того, применяются препараты для коррекции жизненно важных функций, состояния гемодинамики (коррекция артериального давления), по показаниям – проводится противоаритмическая терапия.
При нахождении больного в отделении реанимации и интенсивной терапии, его состояние не может расцениваться как стабильное. Первые несколько суток течения острого инфаркта миокарда опасны как возникновением жизнеугрожающих аритмий, так и прогрессированием поражением миокарда, вплоть до его разрыва, что является фатальным. Большую помощь в лечении инфаркта миокарда в настоящее время оказывает «СПАСИТЕЛЬНОЕ ЧРЕЗКОЖНОЕ ВМЕШАТЕЛЬСТВО», этому посвящена другой материал нашего сайта.
Длительность больничного листа при инфаркте миокарда
После выписки пациенту дают больничный, который оформляет лечащий врач. Если необходимо продлить его действие – назначается специальная врачебная комиссия. Конкретная продолжительность больничного листа о нетрудоспособности после инфаркта зависит от степени тяжести патологии:
- мелкоочаговый инфаркт без осложнений – 60 дней;
- обширный крупноочаговый и трансмуральный – 60-90 дней;
- осложненный инфаркт – 3-4 месяца.
При наличии следующих состояний больного направляют на медицинско-реабилитационную экспертную комиссию для определения факта стойкой потери трудоспособности:
- повторный (рецидивирующий) инфаркт;
- наличие тяжелых нарушений сердечного ритма;
- хроническая сердечная недостаточность.
Комиссия определяет тяжесть состояния пациента и относит его к одному из функциональных классов. В зависимости от класса врачи решают дальнейшую судьбу больного – продлить ему больничный лист, или дать группу инвалидности.
Существует четыре функциональных класса:
- І – трудоспособность сохранена, но пациентов снимают с ночных смен, дополнительных нагрузок, командировок. В этом случае рекомендуется сменить тяжелую физическую работу на более легкую;
- ІІ – разрешается только легкая работа, без значительных физических нагрузок;
- ІІІ – пациентов признают нетрудоспособными, если их деятельность связана с физической работой или психоэмоциональными стрессами;
- ІV – больные считаются абсолютно нетрудоспособными, им дают группу инвалидности.
Выводы
Инфаркт миокарда – опасное неотложное состояние, которое требует принятия экстренных мер для спасения жизни. Чем раньше начаты реанимационные мероприятия, тем больше шансов на успешное выздоровление.
В течение первых трех-семи дней пациента помещают в отделение анестезиологии и реанимации, где есть все необходимые условия для поддержания жизни и лечения ранних стадий инфаркта. В дальнейшем больного переводят в кардиологический стационар. Сроки выписки с блока интенсивной терапии зависят от конкретной ситуации. Длительность больничного также изменяется в соответствии с тяжестью каждого отдельного пациента.
Для подготовки материала использовались следующие источники информации.
Лечебная и диагностическая работа
Врачи отделения реанимации и интенсивной терапии занимаются лечением критических состояний в нейрохирургии и неврологии. Вот краткий перечень тех тяжелых состояний, при которых проводится реанимация с последующим лечением:
- черепно-мозговые травмы;
- тяжелые инсульты (кровоизлияния), а также инфаркты;
- коматозные состояния травматической и нетравматической природы;
- ожоги;
- порфирийная полинейропатия;
- сочетанная травма;
- эпилептический статус;
- синдром Гийена-Барре;
- миастенические и холинергические кризы;
- дифтерийная полинейропатия;
- а также другие острые неврологические состояния, при которых нужна реанимация. Врачи оперативно диагностируют и оказывают специализированную помощь.
Все что нужно знать о наркозе!
Степень состояния больного человека рассчитывается с учетом присутствующих показателей декомпенсации важных для жизни функций организма. Терапевтические мероприятия, которые назначаются пациенту, пребывающему в очень тяжелом состоянии, проводится исключительно в реанимационном отделении (интенсивной терапии).
Все пациенты, состояние здоровья которых оценивается как тяжелое или куда хуже, крайне тяжелое, должны быть немедленно госпитализированы в ближайшее медицинское учреждение. Из-за тяжелого состояния пациентов, в реанимационном отделении ведется постоянное наблюдение за больным, специально обученным медицинским персоналом.
Пребывание в реанимации, это довольно нелегкое положение для людей, так как в подобных отделения не раздельных помещений для женщин или мужчин. Нередко, пациенты лежат в койках полностью голые, с открытыми ранами и повреждениями любого характера. К тому же, исправление нужды нужно проводить прямо в койке.
Чтобы вести постоянный контроль показателей организма, к больному присоединяют много датчиков и специальной медицинской электроники. У всех людей, пребывающих в стенах реанимационного отделения после операции, на некоторое время оставляют трубки для дренажа.
Стабильно тяжелое состояние в реанимации, предполагает контроль с помощью специальных датчиков, фиксирующих каждый важный для жизни показатель. Из-за этих приспособлений, пациента ограничивают в подвижности, поэтому он должен соблюдать строгий и бесспорный постельный режим и все врачебные назначения. Некоторая активность может спровоцировать отход важных элементов аппаратуры.
Особенности реанимационного отделения
Реанимационное отделение при крупных больницах – это обособленная структура, предназначенное для оказания неотложной медпомощи. Отделения подобного вида бывают специализированными или общими.
В ОРИТ один врач-реаниматолог ведёт несколько (от 2 до 4) пациентов. Специфические отличия от обычных отделений:
- Круглосуточная работа профильных специалистов;
- Максимально возможное техническое и препаратное оснащение;
- Налаженная система ухода с оперативными каналами транспортировки и обслуживания больных.
В реанимации человек не находится долгосрочно – задачей профильных специалистов является стабилизация состояния пациента до средней или умеренной стадии с последующим переводом человека в профильные общие отделения.
В отделение реанимационной терапии поступают люди с нарушением функционирования жизненно важных систем и органов. В специализированное подразделение интенсивной терапии направляют пациентов в критическом состоянии с такими патологиями:
- Прогрессирование опасных для жизни недугов;
- Тяжелые травмирования;
- Прогрессирование заболеваний при наличии тяжелых травм;
- После использования анестезии;
- После сложного оперативного вмешательства;
- Поражение инсультом;
- Обширные ожоговые поражения;
- Дыхательная и сердечная недостаточность;
- После черепно-мозговых травм, сопровождающихся повреждением мозга;
- Венозные тромбозы, вызванные патологиями нервной системы;
- ТЭЛА;
- Патологические изменения головного мозга и центральной системы кровообращения.
Учитывая критичность общего самочувствия больного, в отделении реанимации проводится круглосуточный мониторинг, цель которого – оценить работу всех органов и систем. Специалисты определяют функциональность таких показателей:
- Артериальное давление;
- Степень насыщения кровяного русла кислородом;
- Сердечный ритм;
- Частота дыхания.
Для ежеминутного отслеживания динамики важных систем и органов, к телу больного подключают датчики медицинского оборудования. Чтобы стабилизировать общее состояние пациента, параллельно с диагностическими исследованиями ему внутривенно вводят нужные лекарственные средства. Делают это с помощью капельниц, чтобы медикаменты поступали в организм непрерывно.
Больные после проведения сложной операции в реанимационное отделение поступают с дренажными трубками. С их помощью медики отслеживают скорость и качество процесса затягивания ран в послеоперационный период. В опасных ситуациях, когда человек находится в крайне тяжелом состоянии, к нему подсоединяют дополнительные медицинские приспособления: катетер для вывода мочи, маску для подачи кислорода.
Больные в таком состоянии находятся в обездвиженном положении. Пациент должен лежать, практически не шевелясь, ведь в обратном случае обязательный набор подключенной аппаратуры может быть поврежден или сорван. В этом случае ему грозит серьезная опасность в виде открывшегося кровотечения или остановки сердца.
Тяжелое состояние
Учитывая все полученные показатели, доктор может вносить корректировки по поводу необходимости дополнительных диагностических процедур или изменения направления лечебного плана.
«Стабильно тяжелое состояние в реанимации что значит?». Как говорят специалисты реаниматологи, данное выражение означает специфическое положение больного, из-за которого появляются процессы декомпенсации жизненно важных органов и систем, без явных улучшений или ухудшения. Подобного рода проблемы являются большой угрозой для жизни человека, а так же, нередко приводит к инвалидизации.
Часто, тяжелое состояние у пациента развивается в случае осложнения присутствующей патологии, которая характеризируется ярким течением и стремительным развитием. Но большую угрозу представляет крайне тяжелое состояние, которое требует неотложного вмешательства врача.
Кто такой реаниматолог
Врачи реанимации – это специалисты по проведению комплекса неотложных мероприятий интенсивной терапии с целью восстановления витальных (жизненных) функций, временно утраченных вследствие травмы или заболевания.
Врачи отделения реанимации, прежде всего, должны принимать все меры для сохранения жизни пациента при возникновении любых угрожающих его жизни критических ситуаций:
- клиническая смерть;
- остановка сердца;
- отказ жизненно важных органов (почек, легких и пр.) и т. д.
Пребывания пациента в реанимации
Если больного переводят в отделение интенсивной терапии, значит состояние его здоровье или даже жизнь, находятся под большой угрозой. Стабильно тяжелое состояние может продолжаться от суток, к неделям. В отличие от тяжелого состояния, стабильное гласит о том, что у пациента не наблюдается никакой динамики и никаких изменений. В подобном случае наблюдаются различного рода нарушения жизненно важных функций организма.
Знать о подобных особенностях должен каждый человек, который готовится к большому хирургическому вмешательству, после которого может потребоваться пребывание в реанимационном отделении.
В каждом стационаре должно быть обустроено специфическое подразделение с узкой специальностью – отделение интенсивной терапии или реанимация. В нем действуют жесткие правила и ограничения, одним из который является ограничение физической активности пациента.
Медицинский персонал, который обслуживает реанимационное отделение, должен иметь беспрепятственный доступ к человеческому телу, особенно если развивается неотложное состояние по типу остановки сердца или отсутствие дыхания.
Огромное значение имеют датчики, которые подключены к телу больного. Они должны улавливать функционирование сердечнососудистой системы, и частоту дыхания. На каждого больного заводится личная история болезни, в которой записывается динамика изменения состояния, назначенные и проведенные процедуры диагностики и лечения.
Определение состояния больного
Состояние больного в реанимации определяется врачом после проведения им обследования и изучения сопроводительных медицинских документов. Выполняются:
- первоначальный осмотр;
- описание травмы (болезни);
- выяснение жалоб больного;
- диагностика внутренних органов на специальной аппаратуре.
Общее состояние пациента классифицируется следующим образом:
- удовлетворительное;
- средней тяжести;
- тяжелое состояние;
- крайне тяжелое;
- терминальное;
- клиническая смерть.
При каждом из них назначается комплекс определенных неотложных мероприятий по восстановлению витальных функций. Этими вопросами и занимаются врачи отделения реанимации и интенсивной терапии в соответствующих медицинских учреждениях.
Тяжелое состояние
Симптоматика в этом случае носит следующий характер:
- затруднение дыхания и одышка в состоянии покоя;
- боли в сердце, которые не носят частый характер;
- продолжительная анурия;
- угнетение сознания пациента;
- психомоторное возбуждение;
- общие судороги;
- нарастание кахексии;
- анасарка;
- водянка полостей;
- стремительное обезвоживание организма;
- бледность кожных покровов;
- гиперпиретическая лихорадка.
Проведение реанимации в этом случае в большинстве случаев приводит к восстановлению витальных функций организма.
От предыдущего состояния больного отличается только отсутствием как положительной, так и отрицательной динамики.
Стабильно тяжелое состояние пациента в отделении реанимации и интенсивной терапии требует постоянного наблюдения специалистов, как визуального, так и при помощи диагностической аппаратуры.
Может длиться до нескольких недель, в большинстве случаев прогноз для пациента при своевременной неотложной терапии – благоприятный.
В таком состоянии реанимация выполняется безотлагательно, в противном случае жизнь пациента подвергается серьезной опасности.
Крайне тяжелое состояние характеризуется нарушением всех жизненно важных функций организма:
- резкий переход больного от обычного состояния сознания к угнетенному;
- продолжительные общие судороги;
- бледность лица и заостренность черт;
- слабые тоны сердца;
- нарушение процесса дыхания;
- артериальное давление не определяется.
Помните, реанимация врачами должна проводиться, прежде всего, как можно быстрее! Практичнее сразу обратиться в консультационную службу «Спецмедпомощь» и в онлайн-режиме или по телефону сразу получить все жизненно важные рекомендации. Вам останется только неукоснительно следовать им для сохранения жизни близкого человека.
Если больного переводят в отделение интенсивной терапии, значит состояние его здоровье или даже жизнь, находятся под большой угрозой. Стабильно тяжелое состояние может продолжаться от суток, к неделям. В отличие от тяжелого состояния, стабильное гласит о том, что у пациента не наблюдается никакой динамики и никаких изменений. В подобном случае наблюдаются различного рода нарушения жизненно важных функций организма.
Степень тяжести состояния больного специалисты определяют в зависимости от декомпенсации жизненно важных функций в организме, их наличия, степени выраженности. В зависимости от этих показателей врач назначает проведение диагностических, лечебных мероприятий. Специалист устанавливает показания для госпитализации, определяет транспортабельность, вероятный исход заболевания.
Общее состояние пациента имеет такую классификацию:
- Удовлетворительное.
- Средняя тяжесть.
- Тяжелое состояние.
- Крайне тяжелое.
- Терминальное.
- Клиническая смерть.
Одно из этих состояний в реанимации определяется врачом в зависимости от таких факторов:
- осмотр пациента (общий, местный);
- ознакомление с его жалобами;
- проведение исследования внутренних органов.
При проведении осмотра больного специалист знакомится с имеющимися симптомами заболеваний, повреждений: внешний вид больного, упитанность, состояние его сознания, температура тела, наличие отеков, очагов воспаления, окрас эпителия, слизистой. Особенно важными считаются показатели функционирования сердечно-сосудистой системы, органов дыхания.
В некоторых случаях точное определение состояния больного возможно только после получения результатов дополнительных лабораторных, инструментальных исследований: наличие кровоточащей язвы после проведения гастроскопии, обнаружение признаков острого лейкоза в анализах крови, визуализация раковых метастазов в печени посредством проведения ультразвуковой диагностики.
Тяжелое состояние — значит положение, при котором у больного развивается декомпенсация деятельности жизненно важных систем, органов. Развитие этой декомпенсации несет опасность для жизни пациента, а также может привести к его глубокой инвалидности.
Обычно тяжелое состояние наблюдают в случае осложнения текущей болезни, которое характеризуется ярко выраженными, стремительно прогрессирующими клиническими проявлениями. Для больных в этом состоянии характерны следующие жалобы:
- на частые боли в сердце;
- проявление одышки в спокойном состоянии;
- наличие продолжительной анурии.
Больной может бредить, просить о помощи, стонать, черты его лица заостряются, отмечается угнетение сознания пациента. В некоторых случаях присутствуют состояния психомоторного возбуждения, общих судорог.
Обычно на тяжелое состояние больного указывают такие симптомы:
- нарастание кахексии;
- анасарка;
- водянка полостей;
- стремительное обезвоживание организма, при котором отмечается сухость слизистых, снижение тургора эпидермиса;
- кожный покров становится бледным;
- гиперпиретическая лихорадка.
При диагностике сердечно-сосудистой системы обнаруживаются:
- нитевидный пульс;
- артериальная гипо-, гипертония;
- ослабление тона над верхушкой;
- расширения сердечных границ;
- ухудшение проходимости внутри крупных сосудистых стволов (артериальных, венозных).
При диагностировании органов дыхательной системы специалисты отмечают:
- тахипноэ больше 40 за минуту;
- наличие обтурации верхних дыхательных путей;
- отек легких;
- приступы бронхиальной астмы.
Все эти показатели указывают на очень тяжелое состояние пациента. Помимо перечисленных симптомов у больного отмечаются рвоты, симптомы разлитого перитонита, профузный понос, носовое, маточное, желудочное кровотечение.
Все больные с очень тяжелым состоянием подлежат обязательной госпитализации. А это значит, что их лечение проводится в палате интенсивной терапии.
Этот термин врачи реанимационного отделения используют довольно часто. Многих родственников больных интересует вопрос: Стабильно тяжелое состояние в реанимации что это значит?
Все знают, что значит очень тяжелое состояние, его мы рассмотрели в предыдущем пункте. А вот выражение «стабильно тяжелое» часто пугает людей.
Больные в таком состоянии находятся под постоянным наблюдением специалистов. Врачи, медсестры следят за всеми жизненно важными показателями организма. В этом выражении больше всего радует стабильность состояния. Несмотря на отсутствие улучшений у больного все-таки отсутствует какое-либо ухудшение в состоянии пациента.
Стабильно тяжелое состояние может длиться от нескольких дней до недель. От обычного тяжелого состояния оно отличается отсутствием динамики, каких-либо изменений. Чаще всего это состояние возникает после тяжелых операций. Жизненно важные процессы организма поддерживаются посредством специальной аппаратуры. После отключения аппаратуры больной будет находиться под тщательным наблюдением мед персонала.
При таком состоянии наблюдается резкое нарушение всех жизненно важных функций организма. Без оказания срочных лечебных мероприятий может наступить смерть пациента. При этом состоянии отмечается:
- резкое угнетение больного;
- общие судороги;
- лицо бледное, заостренное;
- тоны сердца слабо прослушиваются;
- нарушение дыхания;
- у легких прослушиваются хрипы;
- артериальное давление определить невозможно.
Возможные степени ухудшения состояния
Зачастую, общее состояние пациента может оставаться довольно хорошим, при условии легкой формы протекающей патологии. Субъективные и объективные симптомы патологий, в таком случае протекают не очень выражено, сознание человека четкое, ведет он себя активно, нормально питается и испражняется, температура тела остается в пределах нормы или субфебрильная.
Общее состояние человека, которое расценивается как средняя тяжесть, имеет проявления декомпенсации функционирования жизненноважных органов, но без прямой угрозы для жизни.
Стабильно тяжелое состояние в реанимации, намного серьезнее тех, что описаны выше, но в данном словосочетании приятное только слово стабильное. У пациента присутствуют все показатели тяжелой стадии декомпенсации органов и систем. Больные, как правило, без сознания или куда хуже в коме, поэтому за ними требуется постоянный контроль специалистов.
Действия врачей
Реанимация при инфаркте подразумевает проведение интенсивной терапии, направленной на поддержание основных жизненных функций и стабилизацию состояния. Для достижения результата вводятся определенные запреты и рекомендации. Это:
- исключение физической активности;
- предотвращение контакта больного со знакомыми и близкими;
- строгое соблюдение постельного режима;
- круглосуточный контроль со стороны врачей;
- регулярное обследование.
При остановке сердца применяются методы сердечно-легочной реанимации. Временить с ними нельзя, поэтому желательно, чтобы оказали помощь (провели непрямой массаж сердца и искусственное дыхание) больному рядом находящиеся люди. Приехавшая бригада специалистов продолжит манипуляции по сохранению жизнедеятельности, предотвращая гибель клеток головного мозга. Подобное состояние наступает из-за прекращения работы сердца и дыхательной функции на фоне обширных некротических поражений. Длительность реанимации обычно составляет примерно полчаса. Шанс выжить у больного значительно повышается при оказании помощи в первые пять минут после приступа.
Действия врачей напрямую зависят от тяжести поражений, поэтому проводится диагностика:
- магнитно-резонансная томография;
- электрокардиография;
- катетеризация сердца;
- эхокардиография;
- лабораторные анализы.
По ее результатам станет понятно, что делать в условиях реанимации при инфаркте. В большинстве своем пациенту назначается внутривенный ввод препаратов для стабилизации работы сердца, предотвращения образования тромбов и их разжижения. В тяжелых случаях рекомендовано оперативное вмешательство:
- стентирование;
- аортокоронарное шунтирование;
- иссечение аневризмы;
- монтирование искусственного водителя ритма.
РЕАНИМАЦИЯ ПРИ ОСТРОЙ КОРОНАРНОЙ НЕДОСТАТОЧНОСТИ И ИНФАРКТЕ МИОКАРДА
Специфика реанимации при острой коронарной недостаточности и инфаркте
миокарда определяется тем, что она проводится на фоне тяжелого поражения
сердца, часто сопровождающегося недостаточностью кровообращения и други-
Непосредственной причиной смерти является фибрилляция желудочков,
асистолия или терминальная брадиаритмика, более характерная для разрывов
сердца. Наилучшие условия для проведения реанимации обеспечиваются
ЭКТ-мониторным контролем за ритмом сердца в палатах (блоках) интенсивно-
го наблюдения кардиологических отделений и в реанимационных отделениях.
Если в момент клинической смерти невозможно установить-ее причину,
начинают непрямой массаж сердца и искусственную вентиляцию легких спосо-
бом рот в рот или с помощью соответствующей аппаратуры. Следует помнить,
что время, в течение которого можно рассчитывать на успешное восстанов-
ление сердечной деятельности, ограничено, а условия оксигенации миокарда
неблагоприятны и гипоксия миокарда прогрессирует даже на фоне массажа
сердца. В таких условиях электроимпульсная терапия — единственно эффек-
тивный метод восстановления сердечной деятельности при фибрилляции желу-
дочков имеет место в большинстве случаев остановка сердца у коронарных
больных, а нанесение электрического разряда дефибриллятора практически
не оказывает вреда при асистолии или терминальных брадиаритмиях, можно
провести попытку электрической дефибрилляции у больного в состоянии кли-
нической смерти и до уточнения ЭКТ-диагноза. Ее проводят с помощью раз-
ряда 6000 В (или 400 Дж). При незамедлительной электроимпульсивной тера-
пии, проведенной в течение первой минуты, удается добиться успеха у
70-80% больных с первичной фибрилляцией желудочков.
У некоторых больных вскоре после восстановления ритма развивается
повторная фибрилляция желудочков, которая требует немедленной повторной
дефибрилляции. Такая неустойчивость ритма объясняется электрической нес-
табильностью миокарда, обусловленной острой коронарной недостаточностью
и вторичными нарушениями метаболизма.
Для стабилизации ритма рекомендуется нормализация кислотнощелочного
состояния, коррекция метаболического ацидоза.
Читать также: Эхо кг инфаркт миокарда
Показано внутривенное введение 150-200 мл 5% раствора гидрокарбоната
натрия, внутривенная инфузия солей калия в виде смеси, состоящей из 100
мл 4% раствора калия хлорида и 100 мл изотонического раствора хлорида
натрия или глюкозы, в течение 60-90 мин. Рекомендуется внутривенное вве-
дение антиаритмических препаратов: лидокаина — 120 мг через 5 мин —
60-80 мг с последующей инфузией препарата со скоростью 2-3 мг/мин; проп-
ранолола (индерал, анаприлин) — 0,1 мг/кг; новокаина — 5мл 10% раствора
с последующим внутривенным введением еще по 2,5 мл препарата с интерва-
лом 5 мин 1-2 раза. Важным условием стабилизации ритма является адекват-
ная оксигенация крови, достигаемая с помощью искусственной вентиляции
В некоторых случаях повторная электрическая дефибрилляция оказывается
неэффективной, обычно это бывает при низкоамплитудной фибрилляции желу-
дочков. В таком случае показаны внутрисердечное введение 1 мл 0,1% раст-
вора адреналина и после короткого периода массажа сердца — вновь элект-
При асистолии и терминальной брадиаритмии следует, продолжая непрямой
массаж сердца и искусственную вентиляцию легких, прибегнуть к электри-
ческой стимуляции сердца. Вначале может быть использована наружная
электростимуляция сердца, однако более стабильные результаты могут быть
достигнуты при эндокардиальной стимуляции.
Успех реанимации во многом зависит от времени, прошедшего с момента
остановки сердца до начала реанимационных мероприятий. Реанимация у
больных инфарктом миокарда может быть успешной, если начата не позже чем
через 3-4 мин после наступления клинической смерти.
Сколько держат в реанимации после инфаркта?
Продолжительность курса терапии в больничных условиях зависит от состояния пациента, скорости его восстановления и наличия осложнений. Разделить его можно на такие стадии:
- Острая стадия начинается с момента первых проявлений приступа и продолжается в течение 2 недель. Больного госпитализируют для проведения реанимационных мероприятий. Ближе к завершению данного этапа его переводят в палату кардиологического отделения.
- Подострая стадия длится примерно 3-4 недели. Пациенту придется остаться на этот срок в больнице, чтобы избежать развития осложнений и улучшить состояние.
Держать в клинике насильно никто не будет, но при самостоятельном покидании ее стен, врачи снимают с себя всю ответственность за жизнь больного. Связано это с высокой вероятностью развития тромбоэмболии и прочих последствий инфаркта. Если пациенту будет становиться лучше раньше предполагаемых сроков, то есть шанс выписки через 2-3 недели. Далее наступает этап реабилитации, во время которого больному придется соблюдать рекомендации специалистов и периодически обследоваться. Обычно на восстановление уходит не более 1 года.
Оснащение отделения реанимации
Для качественной и эффективной реанимации, а также лечения пациента, у которого тяжелое состояние, в отделении реанимации и интенсивной терапии созданы особые условия. Помимо палат для различных категорий пациентов, реанимационных залов, операционных с современным оборудованием, есть еще и экспресс-лаборатория, без которой невозможна адекватная реанимация.
Также в отделении реанимации и интенсивной терапии установлено современное оборудование экспертного класса, что позволяет переводить больных на самостоятельное дыхание, следить за показателями гомеостаза, от которого зависит реанимация. Врачи реанимации имеют все необходимое для того чтобы спасти пациента.
| N п/п | Наименование оборудования | Количество, шт. | Примечание |
| 1 | Дефибриллятор-монитор со встроенным кардиостимулятором, пульсоксиметрией и неинвазивным измерителем артериального давления | 1 | |
| 2 | Электрокардиограф трехканальный с автоматическим режимом | 1 | |
| 3 | Аппарат управляемой и вспомогательной искусственной вентиляции легких для применения в транспортных средствах скорой медицинской помощи | 1 | |
| 4 | Редуктор-ингалятор кислородный с 2-литровым баллоном | 1 | Обеспечение проведения кислородной (кислородно-воздушной) и аэрозольной терапии, а также подключения аппарата ИВЛ на месте происшествия и (или) при транспортировке в условиях скорой медицинской помощи |
| 5 | Аппарат ингаляционного наркоза газовой смесью кислорода и закиси азота портативный в комплекте с баллоном 1 л | 1 | |
| 6 | Портативный компрессорный небулайзер (ингалятор) с электропитанием от бортовой сети напряжением 12 В | 1 | |
| 7 | Определитель объемной скорости потока воздуха при выдохе — пикфлоуметр | 1 | |
| 8 | Экспресс-измеритель концентрации глюкозы в крови портативный | 1 | |
| 9 | Транспортный монитор | 1 | |
| 10 | Пульсоксиметр | 1 | |
| 11 | Насос шприцевой (дозатор лекарственных средств) | 1 | |
| 12 | Тележка-каталка со съемными носилками | 1 | |
| 13 | Приемное устройство с поперечным и продольным перемещением, углом наклона 15° | 1 | |
| 14 | Носилки продольно и поперечно складные на жестких опорах | 1 | |
| 15 | Носилки бескаркасные | 1 | Имеющие четыре пары ручек для переноски и стропы для фиксации пациента |
| 16 | Носилки кресельные складные | 1 | |
| 17 | Комплект шин транспортных складных | 1 | Включает: комплект шин транспортных складных детский, комплект шин транспортных складных взрослый, комплект шин-воротников транспортных |
| 18 | Матрас вакуумный иммобилизационный | 1 | |
| 19 | Укладка врача скорой медицинской помощи | 1 | Приказ Минздрава России от 26 марта 1999 г. N 100 |
| 20 | Штатив разборный для вливаний | 1 | С возможностью крепления к кровати, носилкам и т.п. |
| 21 | Набор акушерский | 1 | |
| 22 | Набор реанимационный большой для скорой медицинской помощи | 1 | |
| 23 | Набор травматологический для скорой медицинской помощи | 1 | Включает комплект шин транспортных складных |
| 24 | Набор при эндогенных отравлениях | 1 | |
| 25 | Контейнер термоизоляционный с автоматическим поддержанием температуры инфузионных растворов | 1 | |
| 26 | Баллон с вентилем под кислород, 10 л | 2 | |
| 27 | Редуктор кислородный | 2 | |
| 28 | Баллон с вентилем под закись азота, 10 л | 1 | |
| 29 | Редуктор закиси азота | 1 |
Показать весь комплект оборудования
Отделение реанимации имеет хорошую диагностическую базу, благодаря чему постановка диагноза делается за 30-40 минут. А круглосуточная работа позволяет спасать людей независимо от тяжести их травм и заболеваний.
Исследования на магнитно-резонансном томографе проводятся в любое время суток. Транспортировка пациентов в тяжелом состоянии производится с применением транспортного респиратора, что обеспечивает возможность поддерживать интенсивную инфузионную терапию даже по дороге в отделение реанимации.
После выписки
В домашних условиях человеку, пережившему инфаркт миокарда, предстоит каждый день принимать медикаменты, предназначенные для борьбы с осложнениями и уменьшения нагрузки с сердечной мышцы. Обычно используются таблетки против образования тромбов («Аспирин») и для снижения потребности миокарда в кислороде (блокаторы бета-адренорецепторов) и уровня холестерина (статины). Не менее важно ввести определенные ограничения:
- делать перерывы во время работы;
- скорректировать рацион питания;
- снизить физические нагрузки;
- отказаться от вредных привычек;
- полноценно высыпаться (7-8 часов в день).
В течение года после выписки из больницы человеку придется периодически обследоваться. Ориентируясь на полученные результаты, врач сможет следить за скоростью восстановления.
Прогноз, возможные осложнения
Каковы последствия обширного инфаркта миокарда, приведет ли это к смерти, насколько высоки шансы выжить в период реанимации и после, какой должна быть реабилитация? Ответим на все вопросы по порядку.
По данным медицинской статистики около 40% лиц, перенесших приступ, погибают в течение первого года после приступа болезни, 19% не пересекают пятилетний порог выживаемости, перенеся рецидив или осложнения болезни. Тяжелыми последствиями могут быть:
- перикардит, приводящий к разрастанию соединительной ткани («панцирное сердце»);
- эндокардит, приводящий к появлению тромбов и тромбоэмболического синдрома;
- сердечная недостаточность;
- аритмия;
- отек легких;
- кардиогенный шок;
- разрыв миокарда;
- аневризма желудочка;
- прекращение сердечной деятельности.
Вторичная профилактика
Развитие инфаркта говорит об усугублении ишемической болезни. После пережитого приступа стремительно развиваются проблемы с давлением и ритмом сердцебиения, на фоне которых возникают признаки сердечной недостаточности. Во избежание развития последствий придется соблюдать правила вторичной профилактики:
- посещать занятия по кардиореабилитации;
- соблюдать строгую диету;
- следовать схеме терапии, составленной врачом;
- контролировать пульс и давление;
- соблюдать правила здорового образа жизни.
Особенности ухода за людьми, пережившими инфаркт
Стимулом для больного может являться положительная статистика. При правильном уходе в домашних условиях вероятность развития осложнений значительно снижается. Помогут в этом рекомендации составленные специалистами:
- Близким людям необходимо оградить больного от стрессов и физической работы. С ним нужно больше проводить времени и чаще гулять на свежем воздухе, чтобы помочь вернуться к прежней жизни.
- Проблемы с кишечником возникают чаще на острой стадии в связи с малой подвижностью пациента, но иногда продолжаются после выписки. Больному придется принимать назначенные врачом таблетки (слабительные, обезболивающие), чтобы снизить степень дискомфорта и напряжения. Дополнительно можно сделать очистительную клизму.
- За людьми преклонного возраста следует постоянно наблюдать. Они могут забыть, что нужно принять препарат или запрещено заниматься тяжелой физической работой, из-за чего увеличивается вероятность проявления осложнений.
Составление диеты
Правильно составленный рацион питания позволит предотвратить развитие атеросклероза. Он является основным причинным фактором инфаркта миокарда. Во избежание формирования жировых бляшек, закупоривающих сосуды, необходимо снизить уровень холестерина путем ограничения и повышения количества определенных продуктов в рационе:
| Ограничить | Увеличить |
| • Пищу, содержащую большое количество калорий. • Спиртные напитки. • Соль (не более 5 г в сутки). • Жирные продукты, фаст-фуд. | • Овощи и фрукты (по 150-200 г каждый день, разделяя на несколько приемов пищи). • Мясо и рыбу нежирных сортов. • Кисломолочную продукцию (с низким процентом жира). • Хлеб (из муки грубого помола). |
Благодаря рыбе в рационе существенно снижается вероятность летального исхода от ишемии сердца. Стабилизация давления происходит после уменьшения количества используемой соли. Специалисты также советуют сократить потребление насыщенных жирных кислот (предельных) в пользу ненасыщенных (непредельных), делящихся на такие виды:
Медикаментозная терапия в домашних условиях
Находясь в домашних условиях, человеку предстоит еще длительное время следовать медикаментозной схеме терапии составленной специалистом:
- Статины («Атомакс», «Крестор») назначаются с целью уменьшения воспаления в сосудах и концентрации вредного холестерина в крови. Оказанное воздействие помогает предотвратить формирование жировых бляшек. Принимать их необходимо на фоне соблюдения диеты.
- Антиагреганты («Аспирин», «Аклотин») предотвращают свертывание крови путем снижения ее вязкости. Их прием значительно уменьшает вероятность образования тромбов.
- Сартаны («Лозартан», «Валсартан») и ингибиторы АПФ («Каптоприл», «Хинаприл») не дают оказывать ангиотензину II своего воздействия, благодаря чему удается стабилизировать давление и сердечный ритм
- Нитраты («Нитроглицерин», «Нитрокор») применяют для быстрого расширения сосудов, купирования артериальной гипертензии и снятия боли. Они уменьшают нагрузку на сердце и улучшают его питание.
- Блокаторы бета-адренорецепторов («Анаприлин», «Тимолол») не дают адреналину оказывать своего воздействия на сердечную мышцу. При длительном приеме удается снизить частоту и выраженность сердцебиений, уменьшить кровяное давление и сократить потребность миокарда в кислороде.
- Таблетки богатые магнием и калием («Орокомаг», «Магнестад») необходимы для улучшения регуляции сердца, стабилизацию нервно-мышечной передачи и поддержания в норме сосудистого тонуса.
Профилактика инфаркта
Первый инфаркт всегда приходит неожиданно. Профилактика данного состояния обычно направлена на недопущение повторных приступов с максимальным контролем организма.
Главные негативные факторы, вызывающие рецидивы проблемы — это высокое АД, атеросклероз, нарушения углеводных обменных процессов и высокая свертываемость крови. Основной профилактики в данных случаях является тщательно подобранная комплексная лекарственная терапия, предотвращающая появление жировых бляшек, добавляющая в организм нужные ферменты, нормализирующая артериальное давление и т. д. При этом изменять дозировку или вводить новые лекарства без согласования с лечащим врачом строго запрещено!
Чаще всего назначается следующая схема:
- Антитромботическая терапия клопидогрелом и аспирином.
- Приём бета-блокаторов (карведилол, бисопропол) и статинов.
- Употребление Омега-3 ненасыщенных жирных кислот и витаминов.
- Терапия нефракционным гепарином и ингибиторами АПФ.
Кроме лекарственных препаратов, важную роль в профилактике играет диета с минимумом соли, полуфабрикатов, сосисок, колбас и иных продуктов, содержащих как холестерин, так и молочный жир (сыр, творог, масло, сметана, молоко). Кроме этого придётся отказаться от курения и алкоголя — исключение делается только для бокала красного вина.
В качестве дополнения врач прописывает лечебную физкультуру и умеренные нагрузки в виде езды на велосипеде, танцев и плавания, а также ежедневной ходьбы — всё в меру и не более 40 минут несколько раз в неделю.
Коррекция образа жизни
Во избежание рецидивов и осложнений инфаркта, больному придется пересмотреть свой образ жизни и внести определенные коррективы:
- Физическую нагрузку следует полностью исключить на острой фазе, чтобы сердце не перенапрягалось. После перевода в кардиологическое отделение врачи порекомендуют делать простые движения для поддержания необходимого тонуса. Постепенно больной сможет начать полноценно заниматься лечебной физкультурой.
- От курения, алкоголя и напитков с возбуждающим нервную систему эффектом (кофе, энергетиков) следует отказаться. Они оказывают негативное воздействие на сердце, поэтому строго противопоказаны на всех стадиях лечения.
- Контроль жизненно важных показателей даст возможность предотвратить последствия инфаркта. Замеры давления и пульса нужны для оценки работы сердца и эффективности лечения. Контроль массы тела поможет остановить развитие осложнений. Наблюдение за уровнем холестерина и триглицеридов позволит избежать проявления атеросклероза.
- Соблюдение правил здорового питания поможет предотвратить развитие заболеваний сердечно-сосудистой и прочих систем.
- Длительность приема медикаментов после инфаркта зависит от возраста и степени некроза. В некоторых случаях придется пожизненно принимать таблетки и следить за своим состоянием, чтобы при развитии осложнений незамедлительно обратится к врачу.
Послеинфарктная диагностика
Несмотря на выписку из клиники, больному придется наблюдаться у кардиолога:
- первые 30 дней – 1 раз в 7 дней;
- с 1 по 6 месяц – 1 раз в 2 недели;
- с 6 по 12 месяц — 1 раз в месяц;
- с 1 по 2 год — 1 раз в 3 месяца.
Врачу могут потребоваться результаты обследований:
- электрокардиография;
- эхокардиография;
- анализ крови и мочи.
Ориентируясь на их результаты, доктор может подкорректировать схему терапии. Остальные методы диагностики проводятся по индивидуальным показаниям.
Инвалидность
Инфаркт миокарда часто оставляет необратимые последствия. Они являются поводом для присвоения группы инвалидности:
| Группа | Описание |
| I | У больного даже после выписки из клиники не прекращаются приступы боли в груди (стенокардии). Они с трудом купируются медикаментами. Наблюдаются ярко выраженные симптомы сердечной недостаточности. |
| II | Иногда проявляется стенокардия после физической нагрузки. Имеются признаки нарушения работы сердца. |
| III | Присваивается при незначительных сбоях в сердечной деятельности, мешающих вернуться на прежнее место работы. |
В больничном листе после пережитого инфаркта указано, сколько дней человек будет оставаться нетрудоспособным.
Его должны давать при выписке из больницы. На срок восстановления влияют осложнения, возраст и наличие прочих патологий. Некоторые профессии, требующие особого внимания, и вовсе станут недоступны, так как человек может подвергнуть опасности себя и окружающих при рецидиве приступа. В среднем длительность нетрудоспособного периода варьируется от 3 до 6 месяцев.
Иногда удается сократить продолжительность больничного листа после пережитого инфаркта до 2 месяцев благодаря МСЭК (медико-социальной экспертной комиссии). Они оценят степень нетрудоспособности больного, ориентируясь на общепринятые стандарты, и вынесут свой вердикт.
Врачи отделения интенсивной терапии
В зависимости от периода течения инфаркта миокарда различают характерные симптомы, которые с большой долей вероятности могут диагностировать эту патологию. Периоды течения инфаркта:
- предынфарктный
- острейший
- острый
- подострый
- постинфарктный
Для предынфарктного периода характерны такие симптомы:
- Длительные загрудинные боли высокой интенсивности, которые не купируются приемом нитроглицерина;
- Одышка;
- Потливость;
- Аритмия;
- Тошнота;
- Непереносимость любой, самой незначительной физической нагрузки;
- На ЭКГ видны признаки нарушения кровоснабжения миокарда.
Острейший период продолжается от полутора до двух часов. Во время него больной испытывает:
- Интенсивная боль загрудинной локализации, которая может ощущаться и слева и справа от грудины, охватывать переднюю часть грудной клетки, отдавать в лопатку, нижнюю челюсть, в шею, в левую руку;
- Страх смерти, беспокойство, апатия, галлюцинации.
В некоторых случаях могут проявляться нетипичные симптомы этого заболевания:
- Гастралгическая форма – характеризуется болями в области эпигастрия, тошнотой и рвотой.
- Астматическая форма – больной испытывает приступы удушья, кашля, покрывается холодным потом.
- Отечная форма – появляется одышка, отечный синдром.
- Церебральная форма – сопровождается симптомами мозговой ишемии вследствие атеросклероза артерий, снабжающих кровью головной мозг.
- Стертая и бессимптомная форма.
До приезда неотложной медицинской помощи можно несколько облегчить состояние больного. Для этого принимаются следующие меры:
- Больного нужно разместить в положении полусидя со слегка согнутыми в коленях ногами, расслабить воротник, галстук, снять тесную одежду;
- Положить под язык таблетку Нитроглицерина;
- Дать разжевать таблетку Аспирина;
- Обеспечить доступ свежего воздуха в помещение.
Правильно оказанная первая помощь при инфаркте миокарда может спасти жизнь, и ее обычно оказывают не врачи, а люди, оказавшиеся в момент приступа рядом.
- Врач-реаниматологЕго первостепенной задачей является восстановление на должном уровне витальных функций пациента. Поэтому отделение реанимации должно быть оснащено всем необходимым для проведения комплекса неотложных мероприятий оборудованием и аппаратурой.
- Врач-анестезиолог Занимается в отделении реанимации расчетом точной дозировки анестезии для каждого пациента, в зависимости от его функционального состояния и особенностей организма.
Прогноз
Прогноз делается на основании результатов обследования и состояния пациента. Мелкоочаговая форма инфаркта редко приводит к тяжелым последствиям при своевременном обнаружении и лечении. Крупные очаги поражения часто вызывают осложнения. Без оказания помощи в первые часы с момента проявления приступа, больной может умереть.
На скорость и степень восстановления оказывает воздействие эффективность составленной схемы терапии и коррекция образа жизни. Если больной будет соблюдать все рекомендации лечащего врача, то значительно повышается вероятность возвращения трудоспособности.
После проявления признаков инфаркта миокарда больной должен вызвать скорую помощь. Врачи отвезут его в отделение реанимации для проведения необходимых лечебных мероприятий. В больнице человеку предстоит провести не менее 2-3 недель, чтобы выйти из тяжелого состояния и избежать возможных последствий. Дальнейшее лечение проходит в домашних условиях.
Признаки инфаркта
Распознать классический инфаркт миокарда несложно. Самый характерный симптом патологии – острая, сдавливающая боль за грудиной. Люди описывают ее как «слона, севшего на грудь». Боль может распространяться на обе руки (чаще левую), область шеи, спины, верхнюю часть живота, нижнюю челюсть. От приступов стенокардии отличается большей продолжительностью, интенсивностью болевого синдрома, отсутствием эффекта от приема нитроглицерина.
Другие возможные симптомы:
- головная боль;
- головокружение;
- бледность кожи;
- потливость;
- учащенное и/или нерегулярное сердцебиение;
- одышка;
- беспокойство, чувство приближающейся смерти;
- тошнота;
- несварение желудка.
Однако даже при классическом течение сердечного приступа боль бывает недостаточно интенсивной. Люди игнорируют незначительный грудной дискомфорт, поздно обращаются за неотложной помощью, лечением.
Кроме классической существуют атипичные формы инфаркта миокарда, которые распознать гораздо сложнее. Подробнее о симптомах ИМ вы можете прочитать в статьях симптомы инфаркта у мужчин и женщин.