В переводе с древнегреческого языка «тахи» — быстрый и «кардиа» — сердце. Тахикардия — это учащённая работа сердца. Она не является самостоятельным заболеванием, а лишь свидетельствует о нарушении в регуляции деятельности сердца. Кроме того, не всякая тахикардия есть заболевание, в некоторых случаях она является нормальной реакцией организма.
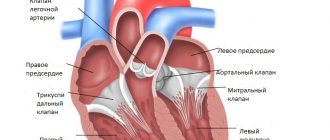
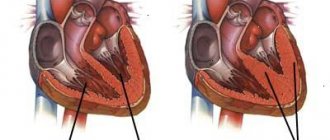
Для того чтобы понять причины тахикардии, нужно знать физиологическую норму. Итак, сердце человека состоит из четырёх камер – два предсердия, два желудочка.
В правое предсердие поступает кровь от органов, и в ней мало кислорода. Затем она поступает в правый желудочек, а оттуда прямиком в сосуды лёгких. Здесь кровь максимально насыщается кислородом и спешит в левое предсердие и желудочек, откуда разносится ко всем тканям организма. Так они получают необходимый для жизни элемент – кислород.
Сокращаться камеры сердца заставляет синусовый узел (это скопление специальных клеток в правом предсердии). Он главный и в здоровом организме подавляет все нижележащие очаги импульсации. Узел генерирует электрический импульс, который вначале бежит по предсердиям, затем по желудочкам, и они сокращаются.
Синусовый узел обеспечивает сокращение сердца с частотой 60 — 90 в минуту (нормокардия). Всё, что меньше этого значения называется брадикардией («бради» — медленный, «кардиа» — сердце), а больше – тахикардией.
Что такое кардиография
Суть кардиографии состоит в исследовании электрических токов, возникающих при работе сердечной мышцы. Преимуществом данного метода является его относительная простота и доступность. Кардиограммой, строго говоря, принято называть результат измерения электрических параметров сердца, выведенных в виде временного графика.
Создание электрокардиографии в ее современном виде связано с именем голландского физиолога начала 20 века Виллема Эйнтховена, разработавшего основные методы ЭКГ и терминологию, используемую врачами и поныне.
Благодаря кардиограмме возможно получение следующей информации о сердечной мышце:
- Частота сердечных сокращений,
- Физическое состояние сердца,
- Наличие аритмий,
- Наличие острых или хронических повреждений миокарда,
- Наличие нарушений обмена веществ в сердечной мышце,
- Наличие нарушений электрической проводимости,
- Положение электрической оси сердца.
Также электрокардиограмма сердца может использоваться для получения информации о некоторых заболеваниях сосудов, не связанных с сердцем.
ЭКГ обычно проводится в следующих случаях:
- Ощущение аномального сердцебиения;
- Приступы одышки, внезапной слабости, обмороки;
- Боли в сердце;
- Шумы в сердце;
- Ухудшение состояния больных сердечно-сосудистыми заболеваниями;
- Прохождение медкомиссий;
- Диспансеризация людей старше 45 лет;
- Осмотр перед операцией.
Также проведение электрокардиограмма рекомендуется при:
- Беременности;
- Эндокринных патологиях;
- Нервных заболеваниях;
- Изменениях в показателях крови, особенно при увеличении холестерина;
- Возрасте старше 40 лет (раз в год).
Диагностика заболевания
Для проведения качественной диагностики необходимо выполнение всех последовательных этапов:
- изучение анамнеза путем опроса пациента и изучения истории его заболеваний. Значение имеют сила и частота проявления симптомов аритмии, давность возникновения первых признаков отклонений, важно даже время суток, характерное для проявлений недуга,
- постановка первичного диагноза возможна по результатам аускультации – прослушивания ритма и частоты сердечных сокращений при помощи стетоскопа,
- лабораторные исследования крови и мочи: общий и биохимический анализ, определение гормонального фона,
- проведение электрокардиографии. Процедура помогает определить тип аритмии. В некоторых случаях выполняется с нагрузкой,
- ультразвуковое обследование с целью определения пораженных участков миокарда и других патологий сердца,
- МРТ позволяет уточнить стадию протекания болезни, выявить осложнения в других органах, патологии, влияющие на ритм сердца,
- диагностирование тахикардии методом стимуляции каротидного синуса. Отслеживают изменения сердцебиения при надавливании на правую сонную артерию. Клетки этой области выполняют регулирующую функцию в частоте сердечных сокращений.
Методика проведения процедуры
Запись ЭКГ обычно проводится в лежачем положении. Для снятия кардиограммы используется стационарный или переносной аппарат – электрокардиограф. Стационарные аппараты устанавливаются в медицинских учреждениях, а переносные используются бригадами неотложной помощи. В аппарат поступает информация об электрических потенциалах на поверхности кожи. Для этого применяются электроды, прикрепляемые к области груди и конечностям.
Эти электроды называются отведениями. На груди и конечностях обычно устанавливается по 6 отведений. Грудные отведения обозначаются V1-V6, отведения на конечностях называются основными (I,II,III) и усиленными (aVL, aVR, aVF). Все отведения дают несколько разную картину колебаний, однако суммировав информацию со всех электродов, можно выяснить детали работы сердца в целом. Иногда используются дополнительные отведения (D, А, I).
Обычно кардиограмма выводится в виде графика на бумажный носитель, содержащий миллиметровую разметку. Каждому отведению-электроду соответствует свой график. Стандартная скорость движения ленты составляет 5 см/c, может применяться и другая скорость. В кардиограмме, выводимой на ленту, также могут указываться основные параметры, показатели нормы и заключение, сгенерированные автоматически. Также данные могут записываться в память и на электронные носители.
После проведения процедуры обычно требуется расшифровка кардиограммы опытным врачом-кардиологом.
Как выглядит ритм синусовый на ЭКГ в норме и при патологиях
В период вынашивания плода сердце испытывает значительную нагрузку. Орган начинает функционировать в ускоренном режиме, обогащая кислородом материнский и детский организм. Вследствие этого, аритмические проявления при беременности — достаточно распространенные состояния.
Патологический сердечный ритм может стать следствием различных заболеваний или высокой сердечной нагрузки. У беременных наблюдается синусовый ритм с чсс, превышающих нормированные показатели на 10 ударов в течение минутного периода. В случае возникновения нарушений синусового ритма вследствие вынашивания плода, по окончании родового процесса они самостоятельно исчезают.
Заключение ЭКГ носит название электрокардиограмма. Она позволяет зафиксировать ритмические сокращения сердца на бумагу в виде специального графика. ЭКГ фиксирует информацию с конечностей человека и сердечной зоны. Синусовый ритм сердца определяют, пользуясь стандартными отведениями, которые обозначают римскими цифрами I, II, III.
Доктора анализируют следующие компоненты электрокардиограммы:
- зубец P;
- расстояние P-Q;
- комплекс QRS;
- расстояние между зубцами P;
- расстояние между зубцами R;
- количество сердечных ударов.
Холтеровское мониторирование
Помимо стационарных аппаратов существуют и портативные аппараты для суточного (холтеровского) мониторинга. Они прикрепляются к телу пациента вместе с электродами и записывают всю информацию, поступающую в течение длительного периода времени (обычно в течение суток). Этот метод дает гораздо более полную информацию о процессах в сердце по сравнению с обычной кардиограммой. Так, например, при снятии кардиограммы в стационарных условиях пациент должен находиться в состоянии покоя. Между тем, некоторые отклонения от нормы могут проявляться при физических нагрузках, во сне и т.д. Холтеровское мониторирование дает информацию о подобных явлениях.
Фото: kostastudio/Shutterstock.com
Нерегулярный синусовый ритм: вид на ЭКГ, лечение, симптоматика
Дополнительное образование:
«Кардиология»
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Контакты
Физиологические процессы в организме обусловлены не только внутренней биохимией — на них влияют и внешние факторы. Изменения температуры тела, частоты дыхания и сердцебиения — естественная реакция на внешнюю среду, нагрузку, психоэмоциональное состояние. Сердечная деятельность напрямую зависит от сиюминутного состояния человека.
Занятия спортом, физическая работа, стресс заставляют сердце биться быстрее, так как мышцам и нервным тканям требуется больше кислорода. В состоянии покоя сердце возвращается к нормальному ритму. Нерегулярный сердечный ритм тоже бывает ответной реакцией. В каком случае стоит беспокоиться и обращаться к кардиологу?
Что такое синусовый ритм
Синусовый ритм сердца означает нормальную работу сердца.
Электрические импульсы, заставляющие сердце сокращаться и равномерно перекачивать кровь, исходят из положенного места — синусового узла, находящегося в верхней части правого предсердия.
Импульсы генерируются с равными интервалами. Частота сердечных сокращений (ЧСС) для здорового взрослого человека в состоянии покоя — 60–90 ударов в минуту. Это называется синусовым регулярным ритмом.
Отступления от генетически заложенного режима сердечной деятельности называются аритмиями. Сбои ритма происходят в разных участках сердечной мышцы — в предсердиях, желудочках и перегородках. Если причиной является нарушение в работе синоатриального узла, то аритмию называют синусовой.
Так выглядит синусовый ритм на ЭКГ
Синусовая тахикардия
Синусовая тахикардия — это учащение сердцебиения до 100 и более ударов в минуту. При этом интервал между сокращениями остается одинаковым. Во время и сразу после физической или нервной нагрузки это состояние считается нормой. В состоянии покоя сердцебиение нормализуется. Если учащение пульса начинается без видимых причин, это говорит о патологии.
Синусовая брадикардия
Замедленное равномерное сердцебиение встречается у физически тренированных людей. С каждым ударом сердце перекачивает объем крови, достаточный для полноценного обеспечения организма кислородом и питательными веществами. Поэтому ЧСС 59–50 ударов для них является нормой. Причина патологического замедленного сердцебиения — некоторые заболевания, влияющие на работу синусового узла.
Синусовая аритмия
Состояние, когда частота сокращений остается в норме (повышена или понижена), а интервалы между ними отличаются, называется синусовой аритмией. Причина ее появления у детей и подростков — неравномерный рост и развитие органов или дыхательная аритмия. Синусовая аритмия как изолированное заболевание чаще встречается у людей пожилого возраста.
Синусовая аритмия — вид на ЭКГ
Изменения синусового ритма сердца иногда не проявляются выраженными симптомами. Но они отчетливо видны на ЭКГ. Электрокардиография показывает параметры работы сердечной мышцы — равномерность и частоту сокращений, проводимость мышечных волокон, работу клеток, генерирующих импульс.
Для этого на выводящемся графике врач оценивает зубцы, интервалы и сегменты. Имеет значение их наличие или отсутствие, последовательность, высота, расположение и направление. У каждого параметра есть цифровое значение. Зубцы — это участки, расположенные выше или ниже изолинии. Они показывают моменты возбуждения и расслабления миокарда разных отделов сердца:
- P — зубец, отражающий сокращение и расслабление предсердий;
- Q, S — зубцы, показывающие возбуждение перегородки между желудочками;
- R — параметр возбуждения желудочков;
- T – процесс их расслабления.
Интервал P–Q — это время прохождения импульса от предсердия к желудочкам. Сегмент QRS — желудочковый комплекс (отражает возбуждение желудочков), T–P — период диастолы (расслабления сердечной мышцы).
Частоту сердечных сокращений определяют по интервалам R-R — их количество за 3 секунды умножают на 20. В норме эта цифра составляет от 60 до 90 сокращений.
При нарушении синусового ритма на ЭКГ наблюдаются следующие изменения:
Показатели ЭКГНормаТахикардияБрадикардияСинусовая аритмия
| ЧСС | 60–90 | 100 и выше | Менее 59 | – норма – тахикардия – брадикардия |
| Зубцы P и комплексы QRS | Правильное чередование во всех циклах | Правильное чередование во всех циклах | Правильное чередование во всех циклах | Правильное чередование во всех циклах |
| Зубцы P | 1,5–2,5 мм | Амплитуда увеличена | Амплитуда снижена | Норма |
| Интервал P-Q | 0,12–0,2 с | Укорочен | Увеличен | Незначительные изменения интервалов |
| Интервалы R-R | Равномерные, 0,15 с | Равномерные | Равномерные | Изменяются скачкообразно, продолжительность более 0,15 с |
Синусовая аритмия — физиологическая и патологическая
Ритм синусовый нерегулярный может быть физиологическим и патологическим. Причиной физиологической аритмии часто бывает процесс дыхания, неразрывно связанный с работой сердца. В момент вдоха оно бьется быстрее, на выдохе — замедляется.
Такая нерегулярность ритма у некоторых людей является особенностью организма и происходит постоянно. Физиологическая синусовая аритмия не нарушает кровообращение и никак не влияет на сердечную деятельность. Дыхательная аритмия проявляется:
- при переутомлении или в минуты стресса;
- в детском и подростковом возрасте;
- при вегето-сосудистой дистонии;
- после тяжелых инфекционных заболеваний.
Патологическая синусовая аритмия имеет кардиальные и экстракардиальные причины. Кардиальные — заболевания или пороки сердца.
Внесердечное происхождение связано с другими патологиями, нарушающими работу сердца – гипертонией, вирусными инфекциями, болезнями легких и щитовидной железы. У пожилых людей на ритм сердца влияют возрастные изменения.
Вредные привычки, нехватка калия и магния, ожирение — это тоже возможные причины синусовой аритмии.
Симптомы
Перебои в сердце иногда вызывают панические атаки. Они усугубляют уже имеющиеся симптомы:
- одышку;
- невозможность сделать полноценный вдох;
- слабость;
- головокружение.
Во время приступа холодеют стопы и кисти, человек ощущает пульсацию крови в висках, возможно появление боли в области сердца с отдачей в левую руку. Один из косвенных признаков патологической синусовой аритмии — переменчивость настроения и раздражительность.
Особенности синусовой аритмии у детей
Детский сердечный ритм существенно отличается от взрослого. У новорожденных нормальная частота сердцебиений составляет от 120 до 170 ударов в минуту. С возрастом частота пульса уменьшается и к подростковому периоду достигает взрослых значений.
Врачи выделяют три варианта аритмии — легкую, умеренную и выраженную. В умеренном виде она встречается у детей до 5 лет и у подростков. Выраженная брадиаритмия бывает после перенесенного ревматизма или у детей, занимающихся спортом.
Основные причины аритмий – врожденные пороки сердца, эндокринные патологии, метаболические нарушения (нехватка микроэлементов и нарушение водно-электролитного обмена). У некоторых детей аритмия появляется в периоды бурного роста — в 5–7 и в 9 лет. В подростковом возрасте ее вызывает вегето-сосудистая дистония.
Для каждой разновидности аритмии свойственны определенные пороговые значения частоты сердцебиения. Выраженная брадикардия у детей до года — это пульс менее 100 ударов. У детей от 2 до 7 лет ее ставят с ЧСС менее 75, с 8 до 18 лет — при пульсе менее 62 ударов в минуту. Выраженная тахикардия наступает, когда нормальные значения пульса превышены на 40–60 ударов.
Общие симптомы для всех видов синусовых аритмий у детей:
- быстрая утомляемость;
- непереносимость духоты;
- беспокойное поведение (свойственно детям до года);
- плохой аппетит;
- бледная кожа;
- при подсчете пульса слышны перебои (неравномерный ритм).
Дети постарше жалуются на головную боль и утренние головокружения. Если эти симптомы наблюдаются постоянно, ребенка необходимо обследовать у кардиолога.
Как лечить аритмию у ребенка
Прежде всего, необходимо организовать жизнь ребенка так, чтобы минимизировать риск дальнейшего развития заболевания и осложнений, Следует оградить его от любых конфликтов в семье и сократить пребывание перед телевизором или компьютером. На пользу здоровью пойдут ежедневные продолжительные прогулки, рациональное питание и двигательная активность.
Синусовая аритмия у детей не лечится специальными медикаментами. Обычно она носит симптоматический характер, а усилия врачей направляются на коррекцию основного заболевания.
Лечение
Не все виды синусовой аритмии нужно лечить. Врачи выделяют две разновидности — циклическую аритмию, связанную с дыханием и нециклическую или патологическую. Циклическую аритмию не лечат, считая ее физиологической. При патологической аритмии проводят диагностику, чтобы определить причину нарушения ритма. Выбор лечения зависит от вида обнаруженной патологии и причины ее возникновения.
Если сбои в работе сердца вызваны хроническим стрессом, врач назначает успокоительные препараты. Они улучшают сон, снимают раздражительность и повышенную возбудимость. При нервных расстройствах применяют транквилизаторы.
Если нарушение сердечного ритма носит органический характер и связано с изменениями в сердечной мышце, назначаются антиаритмические средства. В дополнение к медикаментам врач дает рекомендации:
- внести изменения в питание — отказаться от вредной пищи, крепкого чая и кофе, сладостей и алкоголя;
- нормализовать вес (при ожирении);
- использовать средства народной медицины.
Пациент с синусовой брадиаритмией менее 40 ударов в минуту нуждается в имплантации кардиостимулятора. Часто аритмия носит симптоматический характер, то есть является следствием другого заболевания. После его излечения сердечная деятельность приходит в норму, а риск развития осложнений стремится к нулю.
Источник: https://CardioPlanet.ru/zabolevaniya/aritmiya/ritm-sinusovyj-neregulyarnyj
Прочие типы процедур
Существует и еще несколько методов проведения процедуры. Например, это мониторинг с физической нагрузкой. Отклонения от нормы обычно более выражены на ЭКГ с нагрузкой. Наиболее распространенным способом обеспечить организму необходимую физическую нагрузку является беговая дорожка. Этот способ полезен в тех случаях, когда патологии могут проявляться лишь в случае усиленной работы сердца, например, при подозрении на ишемическую болезнь.
При фонокардиографии записываются не только электрические потенциалы сердца, но и звуки, которые при этом возникают в сердце. Процедура назначается, когда необходимо уточнить возникновение шумов в сердце. Данный метод нередко используется при подозрении на пороки сердца.
Как лечить повышенный пульс 80 ударов: меры профилактики
Если пульс 80 ударов для вас высоковат или находится на постоянном уровне, но не наблюдаются резкие скачки, то вы можете просто пересмотреть свой режим.
- Упражняйтесь больше и ежедневно гуляйте на свежем воздухе. Ваше сердце будет биться быстрее во время активности. Регулярные физические упражнения постепенно замедляют частоту сердечных сокращений в покое.
- Стресса должно быть меньше — попробуйте медитацию, расслабление или другие методы снятия стресса, чтобы помочь снизить частоту сердечных сокращений в покое
- Избегайте курения, ведь табачные изделия увеличивают частоту сердечных сокращений. Поэтому его сокращение может помочь улучшить усвоение кислорода и состояние здоровья вашего сердца
- Похудейте при необходимости. Чем больше тело, тем больше сердце должно работать, чтобы снабжать его кровью. Потеря веса может помочь замедлить частоту сердечных сокращений
- Бегайте не менее 3 раз в неделю и не менее 30 минут. Это один из самых эффективных методов тренировки вашего сердца. Но до изнеможения не нужно себя доводить — нагрузку делайте постепенно!
- Пейте минимум 1-1,5 л воды в день. Часто обезвоживание организма подает такой сигнал
- Отдыхайте и спите минимум 7-8 часов. Не забываем, что переутомление далеко не последняя причина учащенного пульса
Несколько фактов
- Следите за своим питанием, а также приемом должных витаминов. Кстати, их можно получать из пищи. Но включаем в свой рацион: калий, что защищает от повышения давления и возникновения инфаркта
- магний, который способствует поддержанию калийного уровня и регулирует сердечные ритмы
- аскорбиновую кислоту или витамин С для эластичности и укрепления сосудов
- селен, что препятствует закупорке сосудов
- хром для уменьшения ишемической угрозы для сердца
- коэнзим Q10 для энергической зарядки сердца
- Омега 3, как незаменимый кладезь для работы сердца и магистральных сосудов
Даже если пульс 80 ударов в минуту для вас и вашего организма — это норма, не стоит пренебрегать сигналами организма, чтобы посетить врача. Даже небольшая корректировка в режиме поможет улучшить не только частоту вашего пульса, но и общее самочувствие. Отказ от вредных привычек и пищи лишь добавит сил и энергии! Берегите себя и свой организма!
Типы зубцов
Сначала следует немного рассказать о том, как работает сердце. Оно имеет 4 камеры – два предсердия, и два желудочка (левые и правые). Электрический импульс, благодаря которому оно сокращается, формируется, как правило, в верхней части миокарда – в синусовом водителе ритма – нервном синоатриальном (синусном) узле. Импульс распространяется по сердцу вниз, сначала затрагивая предсердия и заставляя их сокращаться, затем проходит атриовентрикулярный нервный узел и другой нервный узел – пучок Гиса, и достигает желудочков. Основную нагрузку по перекачке крови на себя берут именно желудочки, особенно левый, задействованный в большом круге кровообращения. Этот этап называется сокращением сердца или систолой.
После сокращения всех отделов сердца настает время их расслабления – диастолы. Затем цикл повторяется снова и снова – этот процесс и называется сердцебиением.
Состояние сердца, при котором не происходит никаких изменений в распространении импульсов, отражается на ЭКГ в виде прямой горизонтальной линии, называемой изолинией. Отклонение графика от изолинии называется зубцом.
Одно сердечное сокращение на ЭКГ содержит шесть зубцов: P, Q, R, S, T, U. Зубцы могут быть направлены, как верх, так и вниз. В первом случае они считаются положительными, во втором – отрицательными. Зубцы Q и S всегда положительны, а зубец R всегда отрицателен.
Фото: Infmedserv.ru
Зубцы отражают различные фазы сокращения сердца. P отражает момент сокращения и расслабления предсердий, R – возбуждения желудочков, T – расслабления желудочков. Также используются специальные обозначения для сегментов (промежутков между соседними зубцами) и интервалов (участков графика, включающих сегменты и зубцы) например, PQ, QRST.
Соответствие стадий сокращения сердца и некоторых элементов кардиограмм:
- P – сокращение предсердий;
- PQ – горизонтальная линия, переход разряда от предсердий через атриовентрикулярный узел на желудочки. Зубец Q может отсутствовать в норме;
- QRS – желудочковый комплекс, наиболее часто использующийся в диагностике элемент ;
- R – возбуждение желудочков;
- S – расслабление миокарда;
- T – расслабление желудочков;
- ST – горизонтальная линия, восстановление миокарда;
- U – может отсутствовать в норме. Причины появления зубца однозначно не выяснены, однако зубец имеет ценность для диагностики некоторых заболеваний.
Ниже приведены некоторые отклонения от нормы на ЭКГ и их возможные объяснения. Эта информация, разумеется, не отменяет того факта, что целесообразнее доверить расшифровку профессионалу-кардиологу, который лучше знает все нюансы отклонений от норм и связанных с ним патологий.
Основные отклонения от нормы и диагноз
| Описание | Диагноз |
| Расстояние между зубцами R неодинаково | мерцательная аритмия, сердечная блокада, слабость синусного узла, экстрасистолия |
| Зубец P слишком высокий (более 5 мм), слишком широкий (более 5 мм), состоит их двух половин | утолщение предсердий |
| Зубец P отсутствует на всех отведениях, кроме V1 | ритм исходит не из синусного узла |
| Интервал PQ удлинен | атриовентрикулярная блокада |
| Расширение QRS | гипертрофия желудочков, блокада ножек пучка Гиса |
| Нет промежутков между QRS | пароксизмальная тахикардия, фибрилляция желудочков |
| QRS в виде флажка | инфаркт |
| Глубокий и широкий Q | инфаркт |
| Широкий R (более 15 мм) в отведениях I,V5,V6 | гипертрофия левого желудочка, блокада ножек пучка Гиса |
| Глубокий S в III, V1,V2 | гипертрофия левого желудочка |
| S-T выше или ниже изолинии более чем на 2 мм | ишемия или инфаркт |
| Высокий, двугорбый, остроконечный T | перегрузка сердца, ишемия |
| Т сливающийся с R | острый инфаркт |
Таблица параметров кардиограммы у взрослых
| Показатель | Значение,c |
| QRS | 0,06-0,1 |
| P | 0,07-0,11 |
| Q | 0,07-0,11 |
| T | 0,12-0,28 |
| PQ | 0,12-0,2 |
Норма длительности элементов кардиограммы у детей
| Показатель | Значение,c |
| QRS | 0,06-0,1 |
| P | <0,1 |
| PQ | 0,2 |
| QT | <0,4 |
Нормы, указанные в таблице, также могут зависеть от возраста.
Основные формы аритмии и их характеристика
Частота сердцебиения положена в основу классифицирования отклонений ритма сердца в следующие формы:
- нормокардия: 60-90 сокращений сердца в минуту, скорость сердцебиения нормальная, нарушен ритм,
- брадикардия: менее 60 ударов сердца в минуту, характеризуется замедлением сердечного ритма, нарушается кровоснабжение органов и тканей,
- тахикардия: более 100 сердечных ударов в минуту, ускоренное сердцебиение, слабая наполняемость сердца и выброс крови, вследствие чего возникает гипоксия тканей.
Если классифицировать патологию по фактору причины возникновения, то различают такие группы заболеваний:
- Нормотропные расстройства автоматизма. Последовательность и правильность фаз сердечного цикла не изменяются, режим генерации импульсов синусово-предсердным узлом изменен. Сердце учащает или замедляет свой ритм.
- Гетеротропные нарушения автоматизма возникают по причине влияния нижних узлов проводящей системы на ЧСС. Центр управления импульсами смещен, синхронность сокращений нарушена.
- Экстрасистолия возникает при нарушении способности миокарда выполнять ответную функцию на поступающие импульсы. Формируются неполноценные сокращения по причине генерации сигналов другими участками сердца.
- Смешанный тип различают при учащении подачи возбуждающих импульсов и одновременном снижении их проводимости. К этому типу относится мерцательная аритмия и трепетание отделов сердца.
Ритмичность сокращений
Нарушение ритмичности сокращений называется аритмией. Нерегулярность ритма при аритмии измеряется в процентах. О неправильном ритме свидетельствует отклонение расстояния между аналогичными зубцами более чем на 10%. Синусовая аритмия, то есть, аритмия, сочетающаяся с синусовым ритмом, может быть вариантом нормы для подростков и молодых людей, но в большинстве случаях свидетельствует о начале патологического процесса.
Разновидностью аритмии является экстрасистолия. Он ней говорят в том случае, когда наблюдаются внеочередные сокращения. Единичные экстрасистолии (не более 200 в сутки при холтеровском мониторировании) могут наблюдаться и у здоровых людей. Частые экстрасистолии, появляющиеся на кардиограмме в количестве нескольких штук могут свидетельствовать об ишемии, миокардите, пороках сердца.
Какие могут быть нарушения синусового ритма
Заключение ЭКГ может иметь различные погрешности. Даже в случае, если электрокардиограмма демонстрирует черты синусового ритма сердца, у человека может происходить развитие патологических процессов. Случается, что несмотря на то, что электрические импульсы вырабатываются в синусовом узле, ритмическая сердечная пульсация не удовлетворяет норме.
Какие патологии синусового ритма встречаются наиболее часто:
- Увеличенное число сокращений сердца может сигнализировать о наличии у пациента синусовой тахикардии;
- Наоборот, пониженное количество сердечных ударов может сигнализировать о развитии синусовой брадикардии;
- Нерегулярность сокращений сердца, иными словами аритмия, характеризуется одинаковой частотой ударов, которые возникают не регулярно. Специалист также может заподозрить у пациента экстрасистолию – неожиданно возникающие импульсы в промежутках между нормальными сердечными ударами. Ещё одна патология, о которой могут свидетельствовать нерегулярные удары – синдром слабости синусового узла. Для этой патологии характерны устойчивое редкое сердцебиение, моменты “остановки” сердечной деятельности, а помимо того – поочерёдное возникновение ускоренного и замедленного ритма;
- Нарушенная регулярность синусового ритма свидетельствует об отсутствии у мышечной сердечной оболочки ответных рефлексов на раздражители из окружающей среды.
В некоторых случаях синусовый ритм сердца претерпевает определенные сбои, которые могут проявляться в:
- Аритмии и ее разновидностях. Данная патология обозначает нерегулярность ритма сердца, когда имеет место нестабильный синусовый ритм.
- Синусовой тахикардии. Представляет собой сердцебиение в ускоренном режиме. Тахикардия физиологического характера имеет место у спортсменов в процессе тренировочных занятий. В качестве причины такого нарушения выступает быстрая кровяная циркуляция, возникающая вследствие нагрузок, провоцирующая более интенсивное сокращение сердца. Ускоренный синусовый ритм также может быть вызван повышенным адреналиновым уровнем по причине сильных эмоциональных потрясений. Патологическая форма тахикардии становится следствием употребления определенных веществ в виде спиртной продукции или медикаментозных препаратов. Болезни крови и сердца также могут стать причинами учащенного биения сердца.
- Брадикардии. Является состоянием, когда отмечается нарушение процесса реполяризации с одновременным снижением пульса. Чаще всего причинами такой патологии выступают болезни инфекционного характера.
- Ритм коронарного синуса. Представляет собой тип сердечного сокращения пассивного характера, когда в роли управляющего ритмом выступает миокардная область, локализующаяся поблизости с венечным сердечным минусом. Ритм коронарного синуса выявляется только посредством ЭКГ.
Даже если на ЭКГ регистрируются признаки синусового ритма, это не значит, что в организме не может быть никаких отклонений. Возможно такое, что импульсы возникают в главном узле, но не соответствуют нормальным характеристикам. Наиболее распространенные нарушения приведены в таблице.
| Характер изменений | Возможные медицинские названия и болезни |
| Слишком частые сокращения (более 90/мин) | Синусовая тахикардия |
| Слишком редкие сокращения (менее 60/мин) | Синусовая брадикардия |
| Нерегулярные сердцебиения | Аритмия – нерегулярные сокращения с нормальной частотой |
| Экстрасистолия – спонтанные внеочередные импульсы между регулярными сокращениями | |
Синдром слабости синусового узла:
| |
| Слишком регулярный ритм | Ригидность сердцебиений – отсутствие реакции миокарда на любые внешние воздействия |
Нарушения синусового ритма могут быть как вариантом нормы, так и сигналом серьезной патологии!
Частота сердечного ритма
Этот параметр наиболее прост и понятен. Он определяет количество сокращений за одну минуту. Количество сокращений может быть выше нормы (тахикардия) или ниже нормы (брадикардия). Норма частоты сердечного ритма у взрослых может составлять от 60 до 80 ударов. Однако, норма в данном случае понятие относительное, поэтому брадикардия и тахикардия далеко не всегда могут быть свидетельством патологии. Брадикардия может наблюдаться во время сна или у тренированных людей, а тахикардия – при стрессах, после физических нагрузок или при повышенной температуре.
Нормы частоты сердечных сокращений для детей разных возрастов
| Возраст | ЧСС, уд/мин |
| Новорожденные | 140-160 |
| 6 месяцев | 130-135 |
| 1 год | 120-125 |
| 2 года | 110-115 |
| 3 года | 105-110 |
| 5 лет | 100-105 |
| 8 лет | 90-100 |
| 10 лет | 80-85 |
| 12 лет и старше | 70-75 |
Фото: Africa Studio/Shutterstock.com
Пульс 80 ударов за минуту — нормально ли это: как проверить, каковы показатели нормы?
Сразу стоит отметить, почему пульс 80 ударов вызывает беспокойство. Напомним, что ЧСС (частота сердечных сокращений) должна быть аналогична числу ударов пульса. А чем выше количество этих сокращений, тем выше нагрузка на сердце. Но при этом не обязательно должно быть перекачено больше крови.
Важно: Сердце растет вместе с человеком, а также увеличивается от регулярных физических занятий. И большое сердце делает значительно меньше сокращений, чтобы перекачать такое же количество крови, как и человек без физической подготовки и с повышенным пульсом. По этой причине у детей нормы немного выше, чем у взрослого человека! Также не забываем, что с возрастом частота растет из-за изнашивания сердца. Поэтому вердикт таков — чем ниже пульс, чем лучше!
Посчитать количество артериальных ударов или частоту пульса (ЧП) дома самостоятельно можно:
- на запястье левой или правой руки, в зоне лучевой артерии. При этом выбираете место под сгибом кисти в условно разделенной половине слева. То есть, под большим пальцем
- можно измерить по локтевой артерии также на запястье, но уже справа, условно под мизинцем
- сразу в начале подмышечной впадины на подмышечной артерии, на зоне латеральной стенки
- достоверный и простой способ измерить пульс по сонной артерии, так называемый каротидный пульс. Более сильный удар прощупывается с левой стороны, но можно измерить и справа на шеи. Для этого прикладываем подушечки пальцев сразу под скулой.
Где и как измерять
При этом стоит отметить, что многие проводят такие измерения дома с помощью большого пальца. Но это не совсем правильно — повышается шанс неправильного подсчета. Поэтому для определения пульса используем подушечки большого и среднего пальцев, а еще лучше — вместе с безымянным.
Важно: В идеале подсчет проводить в течение всей минуты, то есть 60 секунд. Но допускаются методики, когда идет счет по 30 секунд с умножением на 2, или когда считают только за 15 секунд с последующим умножением на 4.
Каковы показатели нормы?
Даже когда мы отдыхаем, наше сердце продолжает работать. Важно понимать, что есть множество факторов, которые влияют на ваш пульс, например, возраст, вес и даже жизненные ситуации. И то, что хорошо для одного, может стать смертельным для другого.
Таблица нормативов
Как мы видим из таблицы, среднее значение взрослого человека не должно превышать предела 70-75. При этом по частоте пульса можно судить за должную работу сердечно-сосудистой системы. А также здоровый человек с низким пульсом живет значительно дольше тех, кто имеет высокую частоту. Ведь сердце изнашивается в меньшей степени. Поэтому если у вас пульс 80 ударов в минуту в спокойном состоянии, то это уже считается завышенным показанием! Но не стоит забывать и за другие факторы, что влияют на такую норму. Кстати, не забываем, что низким пульс тоже не должен быть — минимальный допустимый предел до 50 ударов!
Типы сердечного ритма
Существует несколько типов сердечного ритма в зависимости от того, где начинает распространяться нервный импульс, приводящий к сокращению сердца:
- Синусовый ,
- Предсердный,
- Атриовентрикулярный,
- Желудочковый.
В норме ритм всегда синусовый. При этом синусовый ритм может сочетаться как с ЧСС выше нормы, так и с ЧСС ниже нормы. Все остальные типы ритмов являются свидетельством проблем с сердечной мышцей.
Предсердный ритм
Предсердный ритм также нередко появляется на кардиограмме. Является ли предсердный ритм нормальным или же это разновидность патологии? В большинстве случаев предсердный ритм на ЭКГ не является нормальным. Тем не менее, это сравнительно легкая степень нарушения сердечного ритма. Она возникает в случае угнетения или нарушения работы синусного узла. Возможные причины – ишемия, гипертония, синдром слабости синусного узла, эндокринные нарушения. Тем не менее, отдельные эпизоды предсердных сокращений могут наблюдаться и у здоровых людей. Данный тип ритма может принимать как характер брадикардии, так и характер тахикардии.
Атриовентрикулярный ритм
Ритм, исходящий из атриовентрикулярного узла. При атриовентрикулярном ритме частота пульса, как правило, падает до величины менее 60 ударов в минуту. Причины – слабость синусного узла, атриовентрикулярная блокада, прием некоторых препаратов. Атриовентрикулярный ритм, сочетающийся с тахикардией, может встречаться при проведении операций на сердце, ревматизме, инфаркте.
Желудочковый ритм
При желудочковом ритме сократительные импульсы распространяются из желудочков. Частота сокращений падает до значения ниже 40 ударов в минуту. Наиболее тяжелая форма нарушения ритма. Встречается при остром инфаркте, пороках сердца, кардиосклерозе, недостаточности сердечного кровообращения, в предагональном состоянии.
Причины появления синусовой брадикардии
Все факторы, влияющие на развитие патологии, можно разделить на две большие группы: внутренние и внешние. В некоторых случаях наблюдается совместное влияние причин из одной и другой группы. Правильное их определение позволяет точно установить диагноз и в дальнейшем назначить эффективное лечение.
Внутренние причины развития синусовой брадикардии
В первую очередь следует отметить физиологическое
старение организма
. Происходит замедление многих процессов, в результате чего возникает возрастная дегенерация органов и систем, в том числе сердечной мышцы.
Кардиальные болезни
стоят на втором месте в списке внешних факторов, провоцирующих развитие брадикардии. Речь идет о воспалительных заболеваниях миокарда, ишемической болезни сердца, кардиомиопатиях. Некоторые инфильтративные патологии в виде амилоидоза, саркоидоза также вызывают замедление сердечного ритма.
Внутрисердечные причины:
- артериальная гипертензия;
- мерцание предсердий;
- инфаркт миокарда;
- сердечные пороки;
- миокардит;
- ишемическая болезнь сердца;
- дегенеративные нарушения синусового узла;
- атеросклеротические изменения венечных артерий.
Развитие синусовой брадикардии нередко наблюдается при внесердечных заболеваниях. К ним относятся патологии различных органов и систем организма.
Внешние факторы появления синусовой брадикардии
К ним относятся:
- расстройства деятельности нервной системы (инсульт, травмы и инфекционные поражения ЦНС) и периферической системы (невриты и невралгии, опухолевые процессы);
- неправильное использование медикаментов, вследствие чего развиваются токсические и отравляющие состояния;
- злоупотребление алкогольными напитками;
- нарушение гормонального баланса (гипотиреоз, альдостеронизм);
- физиологические факторы воздействия, связанные с голоданием, старением организма, пониженной температурой тела;
- наследственная предрасположенность.
Связь болезни нередко находится с разноплановыми электролитными нарушениями
. При повышенной концентрации в крови кальция и калия, также как при недостатке последнего элемента, может нарушаться ритм сердца в сторону замедления.
Метаболическая патология
, связанная со щитовидной железой или желчным пузырем, также негативно отражается на работоспособности сердечной мышцы. В первую очередь сказываются такие заболевания, как холестаз (застой желчи) и гипотиреоз (недостаточная работа щитовидки).
Болезни нервной системы
могут осложняться синусовой брадикардией, которая часто становится одним из первых признаков опухоли мозга. Невротические состояния и повышение внутричерепного давления напрямую воздействуют на ритм сердца, так же как и распространенная в молодом возрасте вегето-сосудистая дистония.
В некоторых случаях причин может быть не одна, а несколько, тогда симптоматика становится нечеткой, а течение — затяжным. Но иногда не удается точно установить фактор воздействия, тогда говорят об идиопатическом проявлении нарушения ритма.