Сердечно-сосудистые заболевания остаются самой распространенной причиной внезапных смертей во всём мире. Одной из разновидностей заболевания миокарда является дилатационная кардиомиопатия. Поражает в основном мужчин и нередко диагноз ставится уже после смерти.
Избежать подобного риска помогут правильные действия в отношении синдромов кардиомиопатии. К сожалению, запущенное заболевание имеет очень неблагоприятный прогноз, характеризующийся 50% вероятностью смерти в десятилетнем периоде.
Как проявляется заболевание
В медицине существует специальная группа болезней миокарда, имеющая название кардиомиопатия. При подобных заболеваниях сердечная мышца претерпевает структурные и функциональные изменения.
Чаще всего встречается в пожилом возрасте, но в современных реалиях поражает всё больше молодых людей. В первую очередь важно понимать, что кардиомиопатия не имеет отношения к воспалительным и опухолевым заболеваниям. Её основные проявления включают в себя сердечную недостаточность и симптомы аритмии.
Дилатационная кардиомиопатия, известная под более простым названием «застойная», входит в группу первичных кардиомиопатий. Это означает, что природа болезни и её первоначальная причина неясна.
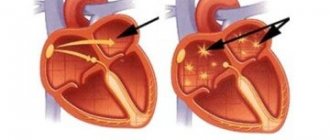
В медицине под этим термином понимается клиническая форма кардиомиопатии. Это понятие включает в себя растяжение полостей сердца. Вторым явным признаком для профессионала будет систолическая дисфункция левого желудочка. Иногда фиксируется и проблемы с правым желудочком, но подобные случаи встречаются не слишком часто. Не более десяти процентов от общего числа.
Причины и предрасполагающие факторы
Изначально под термином «кардиомиопатия» понимали первичное поражение миокарда неясной этиологии, которое приводило к нарушению его работы, но не было связано с заболеванием коронарных сосудов, перикарда, сердечных клапанов или проводящей системы. Благодаря современным инвазивным и неинвазивным методам диагностики установлен генез кардиомиопатий. Как правило, их причиной становится эндомиокардиальный фиброз и амилоидоз сердца. В этиологии подобных поражений сердца значение имеет вирусная инфекция, аутоиммунные процессы, наследственность.
Стоит отметить, что почти в половине случаев диагностируют идиопатическую кардиомиопатию, причины которой установить не удается. Кроме этого, при многих поражениях внутренних органов на фоне инфекций, при действии токсинов или вследствие нарушений метаболизма регистрируют специфическое повреждение миокарда, которое клинически напоминает кардиомиопатию.
Следует отметить, что термин «дилатационная кардиомиопатия» применяют только в случаях, когда расширение желудочков не связано с изменениями коронарного кровообращения, врожденными пороками сердца или поражениями перикарда. Иногда дилатационную кардиомиопатию связывают с гипертензией, приемом агонистов β-адренергических рецепторов, а также с употреблением алкоголя.
В происхождении дилатационной кардиомиопатии (ДКМП) значение имеет наследственная предрасположенность (аутосомно-доминантное наследование), сочетание нескольких этиологических факторов – наследственности, экзогенных влияний и аутоиммунных нарушений.
Предрасполагающими факторами для развития заболевания считают хроническую алкогольную интоксикацию, тиреотоксикоз, анемию любого происхождения, длительное лечение глюкокортикоидами и нестероидными противовоспалительными препаратами.
Читать также Гипертоническая болезнь — причины, классификация, симптомы, лечение, осложнения
Группы риска
Дилатационная кардиомиопатия не входит в список хорошо изученных заболеваний. Особенно тяжело обстоят дела с выяснениями причин появления заболевания. Существуют некоторые предположения, подкреплённые научными трудами, но сама этиология до сих пор изучается.
Врачи могут только рекомендовать и предполагать группы риска, согласно статистике. При этом сами причины появления симптомов до сих пор остаются невыясненными. Тем не менее, исходя из количества заболевших и процесса лечения, можно сделать некоторые выводы, которые помогут снизить вероятность возникновения этого недуга. В западной медицине принято выделять пять причин дилатационной кардиомиопатии:
- наследственная;
- токсическая;
- метаболическая;
- аутоиммунная;
- вирусная.
К сожалению, в тридцати процентах случаев заболевание передаётся по наследству. Вообще, каждый третий пациент с подобным заболеванием имеет одного из ближайших родственников с таким же диагнозом.
Токсическая причина гораздо более прозаична — алкоголь. Повышенные дозы этанола провоцируют повреждение сократительных белков, и нарушает необходимый уровень метаболизма. При этом не только алкоголь относят в эту группу. К токсическим поражениям также относят профессиональные болезни. Люди, контактирующие с промышленной пылью, металлами и вредными веществами, также находятся во второй группе риска.
Элементарное нарушение питания, дефицит белка, нехватка базовых витаминов также провоцируют риск заболевания. Впрочем, подобные проявления возможны лишь при очень долгом неправильном образе жизни. Такое в медицинских случаях встречается очень редко.
Например, человек около десяти лет имел проблемы с правильным питанием, режимом сна, в результате чего у него произошёл сбой, повлёкший за собой возникновение дилатационной кардиомиопатии, но такие случаи составляют менее 5 процентов от всех заболевших. При этом обычно они поступают на лечение дилатационной кардиомиопатии, имея ещё сопутствующий букет разнообразных, не только сердечных заболеваний.
Яркие и второстепенные симптомы заболевания сердца
Коварство этого вида сердечного заболевания в том, что у более половины пациентов жалобы на ухудшение состояние здоровья полностью отсутствуют. В таком случае может помочь только ежегодный медицинский осмотр. Впрочем, без болей в области сердца мало кто отправляется добровольно на глубокие исследования сердечной мышцы.
Боль в груди является признаком болезни
Прежде всего, насторожить должны следующие симптомы:
- быстрая утомляемость;
- сухой кашель без признаков ОРВИ;
- приступы удушья;
- характерны боли за грудиной.
Менее десяти процентов больных отмечают особенную боль в области правого подреберья. Отчасти она напоминает признаки аппендицита или острого отравления. Возможны сильные отёки ног. При любом из вышеуказанных симптомов нужно срочно обратиться к врачу. Далеко не факт, что в диагнозе будет указана дилатационная кардиомиопатия, но в любом случае подобные проблемы со здоровьем не будут преследовать полностью здорового человека, а это значит, что нужно начинать следить за организмом.
Особенное внимание уделите своему состоянию в ночное время. При кардиомиопатии организм страдает в основном во время сна. Вполне возможны приступы сердечной астмы. Кроме того, сухой кашель будет преследовать в положении лёжа. То же самое касается и ярко выраженного удушья.
Отёки ног проявляются только в ночное время, а по утрам имеют свойство спадать. Боли в правом подреберье возникают из-за растяжения капсулы печени.
Симптомы со стороны сердца
В отдельную группу симптомов принято выделять неполадки со стороны сердечной мышцы. По статистике, у 90% больных есть различные проблемы с сердцем. Со временем они будут проявляться сильнее, провоцируя риск внезапной смерти.
В большинстве случаев фиксируется мерцательная аритмия. Есть риск развития и других аритмий. Например, желудочковой, так как заболевание напрямую затрагивает левый желудочек.
Симптомы заболевания в запущенных случаях
Если на первой стадии заболевания трудно его диагностировать, то в запущенных случаях, к сожалению, только очень безответственные люди игнорируют ярко выраженные симптомы. Здесь уже часто речь идёт о срочной помощи, без которой человек может умереть в любой момент. Прогноз будет очень неблагоприятным. Конечно, дилатационная кардиомиопатия необязательно должна закончиться летальным исходом, но риск очень велик.
Пациент с запущенным заболеванием уже не может жить нормальной жизнью. Его постоянно беспокоят различные боли. В частности, он не может спать, так как задыхается и часто пытается заснуть в сидячем положении. Из-за застоя крови в лёгких дыхание у пациента шумное и с выраженными хрипами. Отёк не только поражает конечности, но и постепенно переходит на всё тело.
Часто у таких больных постоянная одышка и дискомфорт от любых резких движений. Необходимо срочно обратиться к врачу, так как, помимо внезапной смерти, возможна инвалидность и очень тяжёлый период реабилитации. В некоторых случаях полностью теряется возможность обслуживать себя и больной становится зависимым от окружающих, не покидая кровать.
Уход за больным
Диагностика
Диагноз устанавливают после осмотра, сбора анамнеза, на основании анализов и инструментальных методов. Проводят первичный осмотр, расспрашивают больного о его самочувствии и назначают анализы в поликлинике, там же часто делают кардиограмму и УЗИ. Более сложные диагностические манипуляции на сердце выполняют в диагностическом центре или кардиологическом отделении больницы. Только после этого врач назначает лечение.
Физикальные данные осмотра больных ДКМП не специфичны, то есть могут говорить не только об этом заболевании, но и о других нарушениях здоровья. При дилатационной кардиомиопатии внимание врача привлекут:
- цианоз (синюшность кожи);
- отеки на ногах;
- набухшие шейные вены;
- гепатомегалия (увеличение размеров печени).
Простукивая грудную клетку пациента, то есть проводя перкуссию, можно определить увеличенные размеры сердца. При выслушивании сердечных тонов (аускультации) выявляются шумы сердца — они возникают из-за того, что сердечные клапаны не способны препятствовать обратному току крови через расширенные предсердно-желудочковые отверстия. В легких часто определяются влажные хрипы.
Анализы
Лабораторная диагностика позволяет определить, какие заболевания спровоцировали патологию. Также она важна для контроля действенности проводимого лечения.
- Анализ крови и мочи. При вторичной дилатационной кардиомиопатии анализы покажут изменения, свойственные основному заболеванию (низкий уровень гемоглобина при алкоголизме, белок в моче при аутоиммунных болезнях и т. д.).
- Биохимический анализ крови. Исследование определяет уровень холестерина, глюкозы, креатинина и мочевой кислоты (показателей функции почек) для диагностики сопутствующих патологий. Повышение печеночных ферментов указывает на застой крови в печени.
- Развернутая коагулограмма. Она проводится не только для определения свертываемости крови, но и для того, чтобы своевременно выявить появление в крови больного продуктов распада тромбов. Ни тромбов, ни остатков их продуктов в норме быть не должно.
Также проводят иммунологический анализ крови (на наличие антител к микробам, а при аутоиммунных заболеваниях — к собственным клеткам) и на С-реактивный протеин. Уровень этого белка в крови повышается при любом воспалении. При семейных случаях заболевания может потребоваться генетическая диагностика.
Инструментальная диагностика
Инструментальные исследования показывают степень расширения полости сердца, состояние сердечной мышцы и сосудов, позволяют исключить врожденные пороки сердца и клапанов, опухоли. Существуют инвазивные и неинвазивные методы обследования больных с дилатационной кардиомиопатией.
- К неинвазивным, то есть без вмешательства в организм, относятся ЭКГ, ЭхоКГ, рентгеновское исследование грудной клетки. При необходимости врач может назначить и другие обследования: МРТ или компьютерную спиральную томографию сердца: ЭКГ (электрокардиография) и СМЭКГ (суточное мониторирование электрокардиограммы) оценивают частоту и выраженность нарушений сердечного ритма, контролируют эффективность лечения аритмий.
- ЭхоКГ (эхокардиография, ультразвуковое исследование сердца) показывает размеры его полостей, толщину миокарда, врожденные и приобретенные пороки. Так, при дилатационной кардиомиопатии все камеры сердца увеличены, толщина стенок органа нормальная или уменьшенная, а сократительная способность левого желудочка снижена. Допплер-ЭхоКГ визуализирует скорость кровотока в коронарных сосудах и через клапаны сердца.
- Рентген грудной клетки делают тем пациентам, у которых другие методы малоинформативны, например, людям с ожирением. На рентгенограмме четко видно увеличение сердца — оно становится «шаровидным».
- Коронароангиография и вентрикулография (в комплексе или отдельно) — это рентген сердца и коронарных артерий с контрастом. Обследования рекомендованы в том случае, если причиной ДКПМ предполагается ИБС.
У больных ДКМП пробу прекращают из-за усталости и одышки. При ишемической болезни сердца человеку трудно выполнять физические упражнения из-за так называемого снижения коронарного резерва. Это означает, что их сердце при возрастании нагрузки не может увеличить кровоток адекватно возросшим потребностям сердечной мышцы, в результате возникает боль в груди и/или специфические изменения на ЭКГ.
Осложнения болезни
Самым страшным риском является внезапная смерть от сердечной недостаточности. Другие осложнения включают в себя:
- нарушения ритма и проводимости сердца;
- тромбы в области сердца;
- желудочковая тахикардия;
- ишемический инсульт.
Отсутствие лечения — верный путь к смерти. При игнорировании симптомов заболевания у больного постепенно образуются тромбы в области сердца. Со временем тромбоциты закупориваются крупные артерии и провоцируют ишемический инсульт.
В случае с желудочковой тахикардией возможна внезапная фибрилляция желудочков. Без отсутствия необходимой медицинской помощи человек рискует внезапной остановкой сердца.
Без лечения сердце очень быстро в сравнении со здоровым человеком исчерпает свой ресурс. В течение короткого промежутка времени возникает дистрофия всех жизненно важных органов.
Диагностика дилатационной кардиомиопатии
Данные осмотра могут выявить только признаки заболеваний, на фоне которых возникала кардиомиопатия. При аускультации 1 тон ослаблен, акцент 2 тона, при перегрузке левого желудочка может быть ритм галопа.
Данные инструментальной диагностики:
- ЭКГ – низкий вольтаж, левожелудочковая гипертрофия, аритмия, тахикардия, фибрилляция.
- Рентгенография – сердце расширено во все стороны, легочной застой.
Рентгенограмма при ДКМП
- ЭхоКГ – главный диагностический метод. Размеры камер сердца увеличены, амплитуда сокращения стенок понижена, относительная недостаточность клапанов сердца, тромбы вблизи стенок.
- Тесты с нагрузкой – проводится дифференциальная диагностика с ИБС, при кардиомиопатии возникает одышка, а при ИБС – болевой синдром.
- МРТ – нарушения сокращения миокарда, позднее наполнение контрастом.
- Коронарография – величина сердечного выброса снижена, признаки легочной гипертензии.
- Биопсия – клетки миокарда увеличены в размере, фиброзные изменения.
Исследование нейрогормонов помогает установить диагноз и оценить степень тяжести болезни. Определяют натрийуретический белок, интерлейкин-6 и норадреналин.
О том, что показывает ЭхоКГ при ДКМП, смотрите в этом видео:
Лечение кардиологического заболевания
Очень важно обратиться к врачу на ранней стадии заболевания, когда диагностика возможна по первичным симптомам. В таком случае прогноз моментально не станет благоприятным, но риск для здоровья значительно снизится. Фактически пациент повысит свои шансы в борьбе с болезнью, сложно поддающейся стандартному лечению.
Базовые ограничения в преддверии лечения для больных дилатационной кардиомиопатией включают в себя:
- исключение физических нагрузок;
- полный запрет на потребление поваренной соли;
- желателен постельный режим в зависимости от течения заболевания.
Медикаментозная терапия считается эффективной. По статистике для 80% больных можно получить препараты, оказывающие положительное влияние на течение болезни.
Список самых часто используемых лекарств:
- Кантоприл;
- Периндоприл;
- Эналаприл.
Три вышеуказанных препарата входят в группу ингибиторов. При ярко выраженных нарушениях с ритмом сердца используются специальные препараты адреноблокаторы. Самым популярным средством является Бисопролол. Вполне возможно, что врач также назначит лекарства, направленные на снижение притока крови в область правого отдела сердечной мышцы.
Каждое заболевание индивидуально, поэтому очень важно в столь сложной ситуации не заниматься самолечением. Чаще всего врачи назначают определённое лечение дкмп (дилатационной кардиомиопатии), основанное на индивидуальных особенностях организма. В большинстве случаев дополнительно назначаются препараты, направленные на разжижение крови. В частности, простой аспирин или Ацекардол.
Для избавления от симптомов отдышки при неосложнённом течении болезни врачи рекомендуют специальные нитраты в форме спрея. Часто таких больных выручает препарат Нитромин, продающийся в аптеке в виде аэрозоля.
Симптомы дилатационной кардиомиопатии
Симптомы на начальной стадии не относятся к специфичным только для этой патологии, поэтому больные могут долгое время не обращаться к врачу или лечиться от другой болезни. Чаще всего пациенты жалуются на:
- затрудненное дыхание при нагрузке, а затем в покое;
- слабость и утомляемость;
- частый пульс;
- отеки на ногах;
- тяжесть справа в подреберной и подложечной области.
Боли в сердце возникают от перерастяжения полостей сердца, поэтому они обычно слабые и непродолжительные, что приводит к поздней постановке правильного диагноза. В развернутой клинической стадии, когда компенсаторные возможности миокарда исчерпаны, присоединяются признаки недостаточности работы сердца. Характерной особенностью является быстрое нарастание симптомов и осложнений в виде:
- недостаточности сердечного выброса вначале левого, а затем и правого желудочка;
- застойных явлений в малом и большом круге кровообращения;
- аритмии, фибрилляции, нарушенной проводимости (блокады);
- тромбоэмболии.
Операционное вмешательство
Если стандартными методами не удаётся добиться прогресса заболевания, возникает вторичная дилатационная кардиомиопатия и угроза жизни продолжает существовать, то назначается оперативное хирургическое вмешательство. Решение об операции на сердце обычно принимает не единственный врач, а специальный консилиум, состоящих из лучших специалистов, которые берут ответственность на себя за жизнь пациента. Всего существует три вида хирургического вмешательства при данной болезни:
- вживление дефибриллятора в сердце;
- удаление избыточной ткани в левом желудочке;
- трансплантация сердца.
Операция по трансплантации сердца
Врачи до последнего будут стараться избежать операционного вмешательства, но решение в любом случае будет приниматься в зависимости от соотношения рисков операции и внезапной смерти. То есть в случаях, когда болезнь угрожает летальным исходом в короткий срок — операция остаётся единственной надеждой продлить жизнь, хотя и может стать последней для больного.
Имплантация дефибриллятора необходима, когда возникают опасные для жизни симптомы аритмии. При удачном раскладе после хирургического вмешательства у больного сердце будет работать в нормальном режиме. Если операция проведена грамотно и никаких осложнений не произошло, то у неосложнённых больных значительно повышается процент выживаемости в десятилетнем периоде.
Имплантация электрокардиостимулятора назначается в случаях нарушения внутрижелудочковой проводимости. Кроме того, возможна реализация этого метода лечения при разобщении синхронных сокращений у предсердий и желудочков. Операция помогает избавиться от подобных симптомов, но риски достаточно велики.
Удаление избыточной ткани в левом желудочке во врачебной терминологии имеет название миотомия. Суть в том, что часть ткани мешает оттоку крови. После хирургического вмешательства эта проблема исчезает, понижая риск от остановки сердца.
Лечение
Если непосредственную причину заболевания выявить не удается (идиопатическая дилатационная кардиомиопатия), больным проводится симптоматическое лечение. Оно направлено на коррекцию сердечной недостаточности, против аритмии и на профилактику тромбоэмболии. При этом больному необходимы:
- Ограничение физической нагрузки. В тяжелых случаях дилатационной кардиомиопатии назначают строгий постельный режим на несколько недель или на месяц. В начале заболевания, после обследования и под контролем врача рекомендуется дозированная физическая активность.
- Диета с повышенным содержанием животного белка; с ограничением соли (< 3 г в сутки) и жидкости (< 1,0–1,5 л в сутки). Категорически запрещены алкогольные напитки.
Лечение при диагнозе «вторичная дилатационная кардиомиопатия» комплексное. Это воздействие на основное заболевание (аутоиммунное, эндокринное), а также терапия сердечной недостаточности и ее осложнений.
Консервативная терапия
Основная группа лекарств, применяемых для лечения больных с дилатационной кардиомиопатией, особенно ее семейной формы, — бета-блокаторы (Карведилол, Бисопролол и др.). Они способствуют снижению артериального давления, нормализуют частоту сердечных сокращений, имеют антиаритмическое действие. Лечение начинают только после компенсации сердечной недостаточности у пациента другими препаратами, с минимальной терапевтической дозы. Дозу повышают очень медленно и постепенно доводят ее до максимально переносимой.
При сердечной недостаточности любого происхождения для борьбы с застоем крови в легких, в большом круге кровообращения больным обязательно назначают мочегонные препараты — тиазидовые, тиазидоподобные и петлевые. При значительных отеках указанные диуретики комбинируют с антагонистами альдостерона (Альдактоном®, Верошпироном и Верошпилактоном®). Они также оказываю мочегонное действие и не дают организму терять калий — микроэлемент, важный для нормальной работу сердечной мышцы.
Больным с сердечной недостаточностью также назначают другие лекарства. Некоторые из них нормализуют давление и способствуют выведению избыточной жидкости из тканей. Действие других направлено на регулирование ритма сердца и профилактику осложнений СН.
- Ингибиторы АПФ — Эланаприл, Рамиприл, Перидоприл (Престариум®), Ко-Перинева® (периндоприл + диуретик индапамид). Они снижают АД, улучшают кровообращение, увеличивают переносимость нагрузок сердечной мышцей. Препараты принимают длительно, они рекомендованы всем больным с сердечной недостаточностью.
- Антагонисты рецепторов к ангиотензину II — Витоприл (Лизиноприл), Лозартан, Лориста®, (лозартан + диуретик гидрохлоротиазид). Обладают действием с ингибиторами АПФ, защищают сердечную мышцу и стенки сосудов от неблагоприятных воздействий. Их назначают людям с непереносимостью вышеуказанных препаратов, а при тяжелой (декомпенсированной) форме сердечной недостаточности — в комплексе с ними.
- Сердечные гликозиды (Дигоксин, Целанид®, Строфантин, Коргликон) назначаются при некоторых аритмиях. Они повышают работоспособность сердечной мышцы и нормализуют ее сократительную способность, уменьшают одышку и другие проявления застоя в легких.
- Антиагреганты и непрямые антикоагулянты — Аспирин, Гепарин. Их прописывают при аритмиях, высоком риске нарушения свертывания крови и тромбоэмболии.
Однако рано или поздно наступает время, когда консервативная терапия перестает действовать. И тогда приходит очередь хирургического лечения — операций по коррекции сердечных функций или пересадке сердца.
Хирургическое лечение и электрофизиологические методы
Дилатационная кардиомиопатия — это необратимое изменение сердечной мышцы, и до недавнего времени единственным стопроцентно действенным способом вернуть пациенту нормальное качество жизни была трансплантация сердца. Однако сегодня освоены и другие виды оперативных вмешательств:
- Имплантация кардиостимулятора (двух- и трехкамерная электростимуляция сердца).
- Динамическая кардиомиопластика. Операция состоит в обертывании сердца, пострадавшего от ДКМП, участком мышцы спины больного. Она улучшает переносимость физической нагрузки, снижает потребность в лекарствах улучшает результаты лечения, но незначительно увеличивает продолжительность жизни.
- Вживление внесердечного сетчатого каркаса из нескольких слоев синтетических скрученных нитей: его закрепляют на границе предсердий и желудочков сердца. Объем искусственной сеточки в максимально растянутом виде не превышает максимальный объем сердца при расслаблении. Она очень эластична, и поэтому со временем объемы желудочков немного уменьшаются, а «насосная» функция сердца улучшается.
- Протезирование клапанов.
- Имплантация устройств вспомогательного кровообращения: насосов, вживляемых в зону верхушки левого желудочка, которые перекачивают кровь в аорту. Эта операция намного дороже предыдущих и имеет высокий риск тромбозов, тромбоэмболий, а также инфекционных осложнений.
Трансплантация сердца считается операцией выбора для пациентов с терминальной сердечной недостаточностью. Основной критерий для определения показаний к пересадке сердца — прогноз выживаемости больного без пересадки в течение года без трансплантации составляет ниже 50 %.
Экспериментальные методы
Один из инновационных способов лечения патологических изменений в структуре сердечной мышцы — терапия стволовыми клетками, взятыми, как правило, из костного мозга самого больного. Клеточная терапия основана на способности стволовых клеток преобразовываться в клетки любых тканей организма при физическом контакте с ними, способствуя тканевой регенерации. В данном случае это клетки сердца, или кардиомиобласты.
После введения в миокард стволовые клетки и кардиомиобласты замещают собой клетки рубцовой (соединительной) ткани, которая мешает работе сердечной мышцы. Благодаря оздоровлению мышечной ткани повышается сократительная способность сердца, нормализуются показатели его работы, улучшается состояние коронарных артерий и других сосудов. Соответственно, у больного исчезают отеки и налаживаются функции прочих внутренних органов: печени и почек, легких.
В настоящее время метод терапии стволовыми клетками при заболеваниях миокарда исследован недостаточно. Поэтому такое лечение проводится в немногих клиниках в качестве клинических испытаний.
Трансплантация сердца
Статистика утверждает, что десятилетняя выживаемость при пересадке сердца составляет в среднем свыше семидесяти процентов. Это самый крайний путь решения проблемы. Не многие люди даже в критической ситуации решаются на подобную операцию, да и финансово она обходится очень дорого.
Врачи рекомендуют такие радикальные меры только в самых запущенных случаях, когда другие операции уже провести невозможно, а жизнь пациента фактически может прерваться в любой момент.
Собственное сердце пациента при таком вмешательстве может быть полностью удалено. Заменяется сердце на донорское. Важно понимать, что для современных врачей пересадка сердца является рутинной работой. Средняя выживаемость больных без осложнений составляет чуть больше десяти лет. Есть даже своеобразный мировой рекорд. В США пациент прожил больше тридцати лет с пересаженным сердцем и умер не от сердечной недостаточности, а стал жертвой рака кожи.
Дилатационная кардиомиопатия удерживает лидерство по заболеваниям, при которых применяется экстренная пересадка сердца. В более 50% случаях трансплантация жизненно важного органа производится именно при этом заболевании.
Существует ряд противопоказаний для этой операции. В индивидуальных случаях возможны исключения, но обычно врачи не рискуют прибегать к хирургическому вмешательству, когда речь идёт о пациентах:
- старше 65 лет;
- с активной инфекцией;
- имеющих злокачественное образование;
- злоупотребляющих алкоголем и курением;
- имеющих прогноз выживаемости менее трёх лет.
В вышеуказанных случаях трансплантация сердца противопоказана в большинстве медицинских учреждений. Впрочем, многие случаи решаются индивидуально. Некоторые доктора готовы взять на себя риск за жизнь пациента, в случае если тот возьмёт на себя полную ответственность за своё состояние здоровья во время и после хирургического вмешательства.
Механизм развития дилатационной кардиомиопатии
Под воздействием повреждающих факторов в деятельности сердца происходят такие изменения:
- снижается количество здоровых клеток миокарда;
- камеры сердца расширяются;
- на начальной стадии действует правило – чем больше растягивается стенка, тем больше она сокращается;
- частота сердечных сокращений увеличивается.
Эти проявления относятся к периоду компенсации. Затем резервы истощаются, выброс крови из сердца понижается, полости расширяются еще больше, из-за этого развивается относительная недостаточность клапанов. Для того чтобы справиться с такой гемодинамикой, стенки начинают утолщаться – сердце становится гораздо тяжелее, чем в норме. Застойные процессы развиваются в легочном и большом круге кровообращения.
Низкое поступление крови в почки активирует работу симпатической системы и выработку сосудосуживающих веществ – катехоламинов, альдостерона. В результате возникает частый пульс, аритмия, спазм сосудов, задержка натрия и жидкости в тканях. Для сердца эти условия еще больше затрудняют функционирование.
Из-за нарушения кровотока внутри полостей образуются тромбы. Этому способствуют и нарушенный ритм сокращений, низкая противосвертывающая активность крови. Поэтому тромбоэмболия относится к числу частых осложнений при этом заболевании.
Образ жизни для больных с кардиомиопатией
Когда врач ставит официальный диагноз, то, в первую очередь, от пациента потребуется полностью изменить привычный образ жизни. Конечно, иногда случается так, что человек и так ему полностью соответствует, но зачастую привычки необходимо будет менять кардинальным образом. Нужно предпринять следующие меры для успешной борьбы с заболеванием:
- полностью отказаться от вредных привычек (курение, алкоголь, наркотики);
- снизить лишний вес;
- наладить правильное питание;
- ограничить сладкое и продукты, не рекомендованные к употреблению в диете;
- ограничить соль;
- режим работы не должен изматывать организм;
- противопоказана излишняя физическая активность;
- необходим психологический настрой на победу в борьбе с заболеванием.
Правильное питание залог здоровья
Правильное питание в большинстве случаев подразумевает небольшие порции, но часто. Обычно врачи рекомендуют с подобным диагнозом есть шесть раз в день. Для каждого случая полагается индивидуальная диета, но общие рекомендации всё же присутствуют.
В частности, больным показано иметь в рационе как можно больше пищи, обогащённой омега-3 ненасыщенными жирными кислотами. В основном содержатся в рыбе:
- лосось;
- форель;
- икра.
Кроме того, будут полезна пища с богатым содержание селена и цинка. Здесь врачи, скорее всего, посоветуют добавить в рацион хлопья, гречку, яйца, сало и белые грибы.
Ограничение употребления соли направлено, в первую очередь, на борьбу с отёками. То же самое касается употребления жидкости. Стандартное ограничение для человека с подобным заболеванием — не больше полутора литров воды в сутки даже в жаркую погоду.
Обратите внимание и на режим работы. Вообще, рекомендуется осуществлять трудовую деятельность в рамках сокращённого рабочего дня. Если такой возможности нет, то не допускается нарушать режим сна и отдыха. При кардиомиопатии любого вида спать важно именно ночью, иначе все усилия по борьбе с заболеванием пойдут насмарку.
Особенно важным является психологический настрой для борьбы с дилатационной кардиомиопатией. Важно понимать, что любая самая успешная тактика лечения заболевания не принесёт желаемого результата, если человек не будет верить в положительный исход. Статистика выживаемости, конечно, не самая благоприятная, но при этом есть очень много людей с подобным диагнозом во всём мире, ведущих достойный образ жизни в любом возрасте.
Профилактические меры
Нельзя сказать, что существует специальный метод, позволяющий до нуля снизить вероятность развития дилатационной кардиомиопатии. Если в семье есть генетическая предрасположенность, то, безусловно, необходимо проходить ежегодный кардиологический осмотр.
Часто тем, у кого среди родственников были случаи заболевания рекомендуют отказаться от профессиональных занятий спортом и не советуют выбирать профессию, где придётся сталкиваться с повышенной физической нагрузкой на организм.
Самые базовые меры профилактики, как и любой другой болезни, в случае с кардиомиопатиями всех видов не отличаются. Необходимо полностью отказаться от вредных привычек, соблюдать режим сна и отдыха, получать здоровое и сбалансированное питание.
Дилатационная кардиомиопатия при достижениях современной медицины не является приговором. Безусловно, это очень неприятный диагноз, но своевременное лечение болезни позволяет значительно снизить риск внезапной смерти. Главное, при первых неприятных симптомах со стороны сердца обращаться за медицинской помощью. В противном случае, когда болезнь уже начнёт развиваться и перейдёт в запущенную стадию, велик риск оказаться на операционном столе.
Впрочем, даже при самых страшных раскладах, возможно продлить жизнь за счёт грамотного хирургического вмешательства. Пятилетняя выживаемость больных с диагнозом дилатационная кардиомиопатия в среднем составляет 80 процентов. Если следовать всем указаниям квалифицированного лечащего врача, вести правильный образ жизни и иметь необходимый психологический настрой, то вполне возможно поддерживать достойное качество жизни.