Поворот сердца верхушкой кпереди на экг
1. Горизонтальное направление электрической оси сердца (ось вектора параллельна I стандартному отведению). На рис. 28 представлен анализ формирования ЭКГ при этом варианте положения электрической оси сердца.
Рис. 28. Горизонтальное положение электрической оси сердца ( = от 0° до +29°). Визуальные признаки: RI > RII > RIII; SIII > RIII; RaVF = SaVF.
2. Нормальное направление электрической оси сердца (ось вектора параллельна оси II отведения) представлено на рис. 29.
Рис. 29. Нормальное положение электрической оси сердца ( = от +30° до +69°). Визуальные признаки: RII > RI > RIII.
3. Вертикальное положение электрической оси сердца (ось вектора перпендикулярна оси I отведения) отражено на рис. 30.
Рис. 30. Вертикальное положение электрической оси сердца ( от +70° до +90° ). Визуальные признаки: RII = RIII > RI; RI = SI.
4. Отклонение электрической оси сердца влево (ось вектора наиболее параллельна I стандартному отведению) представлено на рис. 31.
Поворот сердца правым желудочком
При повороте сердца вокруг продольной оси по часовой стрелке (если смотреть со стороны верхушки) правый желудочек выходит вперед и вверх, а левый – назад и вниз. Такая позиция является вариантом вертикального положения оси сердца. На ЭКГ при этом появляется глубокий зубец Q в отведении III, а изредка и в отведении aVF, что может симулировать признаки очаговых изменений в заднедиафрагмальной области левого желудочка.
Одновременно в отведениях I и aVL выявляется выраженный зубец S (так называемый синдром QIII SI). В отведениях I, V5 и V6 отсутствует зубец q. Переходная зона может смещаться влево. Эти изменения бывают также при остром и хроническом увеличении правого желудочка, что требует соответствующей дифференциальной диагностики.
На рисунке представлена ЭКГ здоровой женщины 35 лет астенического телосложения. Жалоб на нарушение функций сердца и легких нет. В анамнезе заболеваний, способных обусловить гипертрофию правого сердца, нет. При физикальном и рентгенологическом обследовании патологических изменений сердца и легких не выявлено.
На ЭКГ отмечается вертикальное положение предсердного и желудочкового векторов. Â P = +75°. Â QRS = +80°. Обращают на себя внимание выраженные зубцы q наряду с высокими зубцами R в отведениях II, III и aVF, а также зубцы S в отведениях I и aVL. Переходная зона в V4-V5. Указанные особенности ЭКГ могли бы дать основания для определения гипертрофии правых отделов сердца, но отсутствие жалоб, данные анамнеза, результаты клинического и рентгенологического исследований позволили исключить это предположение и счесть ЭКГ вариантом нормы.
Поворот сердца вокруг продольной оси против часовой стрелки (т. е. левым желудочком вперед и вверх), как правило, сочетается с отклонением верхушки влево и является довольно редким вариантом горизонтального положения сердца. Для этого варианта характерен выраженный зубец Q в отведениях I, aVL и левых грудных наряду с выраженными зубцами S в отведениях III и aVF. Глубокие зубцы Q могут имитировать признаки очаговых изменений в боковой или передней стенке левого желудочка. Переходная зона при этом варианте обычно смещена вправо.
Типичным примером этого варианта нормы может служить представленная на рисункеЭКГ больной 50 лет с диагнозом: хронический гастрит. На данной кривой зарегистрирован выраженный зубец Q в отведениях I и aVL и глубокий зубец S в отведении III.
«Практическая электрокардиография», В.Л.Дощицин
В ряде случаев варианты нормальной ЭКГ, связанные с различным положением оси сердца, ошибочно интерпретируют как проявление той или иной патологии. В связи с этим мы прежде всего рассмотрим «позиционные» варианты нормальной ЭКГ. Как уже было сказано выше, у здоровых людей возможно нормальное, горизонтальное или вертикальное положение электрической оси сердца, что зависит от телосложения, возраста и…
Нормальную ЭКГ при горизонтальном положении электрической оси сердца нужно отличать от признаков гипертрофии левого желудочка. При вертикальном положении электрической оси сердца зубец R имеет максимальную амплитуду в отведениях aVF, II и III, в отведениях aVL и I регистрируется выраженный зубец S, который возможен и в левых грудных отведениях. ÂQRS = + 70° – +90°. Такая…
Поворот сердца верхушкой кзади сопровождается появлением глубокого зубца S1 в отведениях I, II и III, а также в отведении aVF. Может наблюдаться также выраженный зубец S во всех грудных отведениях со сдвигом переходной зоны влево. Этот вариант нормальной ЭКГ требует дифференциальной диагностики с одним из вариантов ЭКГ при гипертрофии правого желудочка (S-тип). На рисунке приведена…
Синдром преждевременной, или ранней, реполяризации относится к сравнительно редким вариантам нормальной ЭКГ. Главным признаком этого синдрома является подъем сегмента ST, который имеет своеобразную форму выпуклой книзу дуги и начинается с высоко расположенной точки J на нисходящем колене зубца R или на конечной части зубца S. Зазубрина в месте перехода комплекса QRS в нисходящий сегмент ST…
Поворот сердца правого желудочка вперед: диета, признаки и лечение, профилактика, травы
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Гипертрофия левого желудочка (ЛЖ) подразумевает увеличение его полости и стенок вследствие внутренних или внешних негативных факторов.
Обычно в их число входят гипертония, злоупотребление никотином и алкоголем, но умеренная патология иногда встречается у людей, которые занимаются спортом и регулярно подвергаются тяжелым физическим нагрузкам.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Нормы показателей миокарда
Существует целый ряд критериев оценки работы левого желудочка, которые у разных пациентов могут значительно отличаться. Расшифровка ЭКГ заключается в анализе зубцов, интервалов и сегментов и соответствие их установленным параметрам.
У здоровых людей без патологий ЛЖ расшифровка ЭКГ выглядит примерно следующим образом:
- В векторе QRS, который показывает, насколько ритмично происходит возбуждение в желудочки: расстояние от первого зубца интервала Q до S должно равняться 60-10 мс;
- Зубец Sдолжен равняться зубцу R или быть ниже его;
- Зубец Rфиксируется во всех отведениях;
- Зубец Р положителен в Iи II отведениях, в VR отрицателен, ширина – 120 мс;
- Время внутреннего отклонения не должно превышать 0,02-0,05 с;
- Положение электрической оси сердца находится в диапазоне от 0 до +90 градусов;
- Нормальная проводимость по левой ножке пучка Гиса.
Признаки отклонений
На ЭКГ гипертрофия левого желудочка сердца характеризуется следующими признаками:
- Средний интервал QRS отклоняется вперед и вправо относительно своего положения;
- Происходит увеличение возбуждения, идущего от эндокарда к эпикарду (иными словами, увеличение времени внутреннего отклонения);
- Амплитуда зубца Rувеличивается в левых отведениях (RV6>RV5>RV4является прямым признаком гипертрофии);
- Зубцы SV1 и SV2 значительно углубляются (чем ярче выражена патология, тем выше зубцы R и глубже зубцы S);
- Переходная зона смещается в отведение V1 или V2;
- Сегмент S-Tпроходит ниже изоэлектрической линии;
- Нарушается проводимость по левой ножке пучка Гиса, или наблюдается полная или неполная блокада ножки;
- Нарушается проводимость сердечной мышцы;
- Наблюдается левостороннее отклонение электрической оси сердца;
- Электрическая позиция сердца изменяется на полугоризонтальную или горизонтальную.
Подробнее о том, что это за состояние, смотрите на видео:
Диагностические мероприятия
Постановка диагноза у больных с подозрением на гипертрофию ЛЖ должна проводиться на основе комплексных исследований со сбором анамнеза и других жалоб, а на ЭКГ должны присутствовать не менее 10 характерных признаков.
Кроме того, для диагностирования патологии по результатам ЭКГ врачи используют ряд определенных методик, включая бальную систему по Рохмильту-Эстесу, признак Корнельского, симптом Соколова-Лайона и т.д.
Дополнительные исследования
Чтобы уточнить диагноз гипертрофия ЛЖ, врач может назначить ряд дополнительных исследований, причем наиболее точным считается эхокардиография.
Как и в случае с ЭКГ, на эхокардиограмме можно увидеть целый ряд признаков, которые могут свидетельствовать о гипертрофии ЛЖ – увеличение его объема по отношению к правому желудочку, утолщение стенок, уменьшение значения фракции выброса и т.д.
Если нет возможности провести подобное исследование, пациенту может быть назначено УЗИ сердца или рентген в двух проекциях. Кроме того, для уточнения диагноза иногда требуется проведение МРТ, КТ, суточного мониторинга ЭКГ, а также биопсии сердечной мышцы.
Повороты сердца вокруг сагиттальной оси (положение электрической оси сердца)
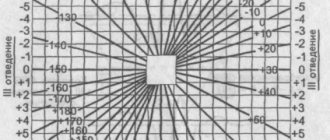
Электрической осью сердца называется среднее направление электродвижущей силы сердца в течение всего периода деполяризации. Различают:
· нормальное положение электрической оси сердца: угол α равен +30- +70°;
· горизонтальное положение электрической оси сердца: угол α равен 0- +30°:
— отклонение электрической оси сердца влево: угол α равен −30- 0°;
— резкое отклонение электрической оси сердца влево: угол α равен менее −30° (см. «Блокада передней ветви левой ножки пучка Гиса»);
· вертикальное положение электрической оси сердца: угол α равен +70- +90°:
— отклонение электрической оси сердца вправо: угол α равен +90- +120°;
— резкое отклонение электрической оси сердца вправо: угол α равен более +120° (см. «Блокада задней ветви левой ножки пучка Гиса»).
ЭКГ 5. Нормальное положение электрической оси сердца
ЧСС = 58 в мин. Эл. ось 41°- нормальная. P−Q
= 0,176 с.
P
= 0,081 с.
QRS
= 0,075 с.
Q−T
= 0,370 с. Синусовый ритм, брадикардия. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Синдром ранней реполяризации.
ЭКГ 6. Горизонтальное положение электрической оси сердца
ЧСС = 57 в мин. Эл. ось 10°- горизонтальная. P−Q
= 0,120 с.
P
= 0,084 с.
QRS
= 0,078 с.
Q−T
= 0,384 с. Синусовый ритм, брадикардия. Вольтаж удовлетворительный. Горизонтальное положение электрической оси сердца.
ЭКГ 7. Отклонение электрической оси сердца влево
ЧСС = 60 в мин. Эл. ось -21°- откл. Влево. P−Q
= 0,172 с.
P
= 0,083 с.
QRS
= 0,074 с.
Q−T
= 0,380 с. Синусовый ритм. Вольтаж удовлетворительный. Отклонение электрической оси сердца влево.
ЭКГ 8. Вертикальное положение электрической оси сердца
ЧСС = 67-87 в мин. Эл. ось 84°- вертикальная. P−Q
= 0,120 с.
P
= 0,085 с.
QRS
= 0,076 с.
Q−T
= 0,346 с. Синусовая аритмия. Вольтаж удовлетворительный. Вертикальное положение электрической оси сердца.
ЭКГ 9. Отклонение электрической оси сердца вправо
ЧСС = 78 в мин. Эл. ось 98°- откл. Вправо. P−Q
= 0,148 с.
P
= 0,092 с.
QRS
= 0,089 с.
Q−T
= 0,357 с. Синусовый ритм. Вольтаж удовлетворительный. Отклонение электрической оси сердца вправо. Признаки гипертрофии правого желудочка.
Экг 36. Предсердная экстрасистолия
Предсердные экстрасистолы: экстрасистола возникает в предсердии и характеризуется появлением преждевременного комплекса PQRS. Волна Р по форме, как правило, отличается от таковой в нормальном синусовом комплексе. Интервал P−R экстрасистолы, по сравнению с таковым в синусовом комплексе, может быть короче, длиннее или же не отличаться.
10 мм/мВ 50 мм/с
ЧСС = 73 в мин. Эл. ось 0°- горизонтальная. P−Q = 0,160 с. P = 0,083 с. QRS = 0,077 с. Q−T = 0,396 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Предсердная экстрасистолия.
ЭКГ 37. Парная предсердная экстрасистолия
ЧСС = 78 в мин. Эл. ось 11°- горизонтальная. P−Q = 0,140 с. P = 0,100 с. QRS = 0,097 с. Q−T = 0,428 с. Синусовый ритм. Вольтаж удовлетворительный. Горизонтальное положение электрической оси сердца. Парная предсердная экстрасистолия. Гипертрофия левого желудочка с нарушением процессов реполяризации (индекс Соколова−Лайона равен 41,4 мм).
ПАРОКСИЗМАЛЬНАЯ ПРЕДСЕРДНАЯ ТАХИКАРДИЯ
Пароксизмальная предсердная тахикардия – внезапно возникающая предсердная тахикардия с числом комплексов 3 и более и частотой предсердного ритма, как правило, 140−220 в минуту. Волны Р чаще отличаются по форме от синусовых волн Р. Если пароксизм длится менее 30 с, пароксизмальная предсердная тахикардия называется нестойкой, если более 30 с – стойкой.
ЭКГ 38. Пароксизмальная предсердная тахикардия
10 м/мВ 50 мм/с
ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ
Фибрилляция предсердий – предсердный ритм, характеризуемый отсутствием волны Р и появлением нерегулярных, разной формы волн фибрилляции f с частотой в среднем 350−600 в мин. Интервалы R−R при этом различные. В зависимости от частоты желудочкового ритма выделяют нормосистолическую форму фибрилляции предсердий (ЧСС – 60−100 в мин), брадисистолическую (ЧСС – менее 60) и тахиситолическую (ЧСС – более 100).
ЭКГ 39. Фибрилляция предсердий
ЧСС = 78 в мин. Эл. ось -14°- откл. Влево. QRS = 0,073 с. Q−T = 0,329 с. Фибрилляция предсердий, нормосистолическая форма. Вольтаж удовлетворительный. Отклонение электрической оси сердца влево. Малое нарастание амплитуды зубца R в отведениях V1−V4.
ЭКГ 40. Фибрилляция предсердий
ЧСС = 124 в мин. Эл. ось 82°- вертикальная. QRS = 0,091 с. Q−T = 0,317 с. Фибрилляция предсердий, тахисистолическая форма. Вольтаж удовлетворительный. Вертикальное положение электрической оси сердца.
ЭКГ 41. Фибрилляция предсердий
https://www.youtube.com/watch?v=ytpressru
ЧСС = 54 в мин. Эл. ось 41°- нормальная. QRS = 0,093 с. Q−T = 0,412 с. Фибрилляция предсердий, брадисистолическая форма. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Нарушение процесса реполяризации.
ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ
Трепетание предсердий – суправентрикулярный ритм, характеризуемый (в классическом случае) частотой ритма предсердий от 220 до 350 в мин, отсутствием волны Р, наличием волн трепетания F пилообразной формы, наиболее хорошо заметных в отведениях II, III, aVF и V1. Интервалы R−R равны при правильной форме трепетания предсердий и различны при неправильной.
ЭКГ 42. Трепетание предсердий
ЧСС = 150 в мин. Эл. ось 68°- нормальная. P−Q = 0,224 с. QRS = 0,148 с. Q−T = 0,311 с. Трепетание предсердий, правильная форма, проведение 2:1 (ЧПС – 300 в мин). Вольтаж удовлетворительный. Нормальное положение электрической оси сердца.
ЭКГ 43. Трепетание предсердий
ЧСС = 231 в мин. Трепетание предсердий, правильная форма, проведение 1:1 (ЧПС – 231 в мин). Вольтаж удовлетворительный. Нормальное положение электрической оси сердца.
ЭКГ 44. ЭКГ того же пациента, что и в предыдущем примере, после внутривенного введения кордарона
ЧСС = 88 в мин. Трепетание предсердий, неправильная форма (ЧПС – 231 в мин). Вольтаж удовлетворительный. Нормальное положение электрической оси сердца.
АВ-УЗЛОВЫЕ РИТМЫ И КОМПЛЕКСЫ
https://www.youtube.com/watch?v=https:accounts.google.comServiceLogin
АВ-узловые экстрасистолы – изолированные АВ-узловые комплексы, которые возникают преждевременно по отношению к основному синусовому циклу. Характеризуются узким или незначительно расширенным комплексом QRS, инвертированной волной Р, регистрируемой после, во время или до желудочкового комплекса. Компенсаторная пауза неполная.
ЭКГ 45. АВ-Узловые экстрасистолы
ЧСС = 81 в мин. Эл. ось. 38°- нормальная. P−Q = 0,156 с. P = 0,092 с. QRS = 0,077 с. Q−T = 0,361 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Ранняя АВ-узловая экстрасистолия.
ЭКГ 46. Пароксизмальная ав-узловая реципрокная тахикардия
ЧСС = 142 в мин. Эл. ось 90°- вертикальная. QRS = 0,085 с. Q−T = 0,271 с. Пароксизмальная АВ-узловая реципрокная тахикардия. Вольтаж удовлетворительный. Вертикальное положение электрической оси сердца.
ЖЕЛУДОЧКОВЫЕ РИТМЫ И КОМПЛЕКСЫ
Желудочковые экстрасистолы – комплексы, преждевременные по отношению к собственному циклу деполяризации, которые возникают в желудочках. Они характеризуются расширением и нарушением формыQRST, отсутствием волны Р, полной компенсаторной паузой. Экстрасистолы одинаковой формы называются мономорфными и возникают в одном эктопическом очаге, экстрасистолы различных форм называются полиморфными и возникают в разных эктопических центрах.
Две подряд экстрасистолы называются парными. Экстрасистола, за которой не следует компенсаторная пауза, называется вставочной. Закономерное появление желудочковых экстрасистол через 1, 2, 3 нормальных синусовых комплекса называется аллоритмией (бигеминией, тригеминией и квадригеминией соответственно).
Повороты сердца вокруг продольной оси
Повороты сердца вокруг продольной оси, условно проведенной через верхушку и основание сердца, определяются по конфигурации комплекса QRS
в грудных отведениях, оси которых расположены в горизонтальной плоскости. Для этого обычно необходимо установить локализацию переходной зоны, а также оценить форму комплекса
QRS
в отведении V6.
При нормальном положении сердца в горизонтальной плоскости переходная зона расположена чаще всего в отведении V3. В этом отведении регистрируются одинаковые по амплитуде зубцы R
и
S
. В отведении V6 желудочковый комплекс обычно имеет форму
q R
или
q Rs
.
При повороте сердца вокруг продольной оси по часовой стрелке (если следить за вращением сердца снизу, со стороны верхушки) переходная зона смещается несколько влево, в область отведения V4−V5, а в отведении V6 комплекс принимает форму R
s
.
При повороте сердца вокруг продольной оси против часовой стрелки переходная зона может сместиться вправо, к отведению V2. В отведениях V5, V6 регистрируется углубленный (но не патологический) зубец Q
, а комплекс
QRS
принимает вид
q R
.
Важно знать
! Повороты сердца вокруг продольной оси по часовой стрелке нередко сочетаются с вертикальным положением электрической оси сердца или отклонением оси сердца вправо, а повороты против часовой стрелки — с горизонтальным положением или отклонением электрической оси влево.
Поворот сердца против часовой стрелки что значит
При повороте сердца вокруг продольной оси по часовой стрелке (если смотреть со стороны верхушки) правый желудочек выходит вперед и вверх, а левый – назад и вниз. Такая позиция является вариантом вертикального положения оси сердца. На ЭКГ при этом появляется глубокий зубец Q в отведении III, а изредка и в отведении aVF, что может симулировать признаки очаговых изменений в заднедиафрагмальной области левого желудочка.
Одновременно в отведениях I и aVL выявляется выраженный зубец S (так называемый синдром QIII SI). В отведениях I, V5 и V6 отсутствует зубец q. Переходная зона может смещаться влево. Эти изменения бывают также при остром и хроническом увеличении правого желудочка, что требует соответствующей дифференциальной диагностики.
На рисунке представлена ЭКГ здоровой женщины 35 лет астенического телосложения. Жалоб на нарушение функций сердца и легких нет. В анамнезе заболеваний, способных обусловить гипертрофию правого сердца, нет. При физикальном и рентгенологическом обследовании патологических изменений сердца и легких не выявлено.
На ЭКГ отмечается вертикальное положение предсердного и желудочкового векторов. Â P = +75°. Â QRS = +80°. Обращают на себя внимание выраженные зубцы q наряду с высокими зубцами R в отведениях II, III и aVF, а также зубцы S в отведениях I и aVL. Переходная зона в V4-V5. Указанные особенности ЭКГ могли бы дать основания для определения гипертрофии правых отделов сердца, но отсутствие жалоб, данные анамнеза, результаты клинического и рентгенологического исследований позволили исключить это предположение и счесть ЭКГ вариантом нормы.
Поворот сердца вокруг продольной оси против часовой стрелки (т. е. левым желудочком вперед и вверх), как правило, сочетается с отклонением верхушки влево и является довольно редким вариантом горизонтального положения сердца. Для этого варианта характерен выраженный зубец Q в отведениях I, aVL и левых грудных наряду с выраженными зубцами S в отведениях III и aVF. Глубокие зубцы Q могут имитировать признаки очаговых изменений в боковой или передней стенке левого желудочка. Переходная зона при этом варианте обычно смещена вправо.
Типичным примером этого варианта нормы может служить представленная на рисункеЭКГ больной 50 лет с диагнозом: хронический гастрит. На данной кривой зарегистрирован выраженный зубец Q в отведениях I и aVL и глубокий зубец S в отведении III.
«Практическая электрокардиография», В.Л.Дощицин
Источник: www.medkursor.ru
Здравствуйте! Чтобы моё заключение было абсолютно правдиво, оптимально, конечно, присылать саму картинку ЭКГ. Так мне меньше приходится предполагать, а можно комментировать именно Вашу ЭКГ. Ну, не у всех получается хорошее сканирование, многие вообще не имеют на руках ленточек ЭКГ, а только текст заключений. Поскольку, вижу, многие читают мои пояснения по поводу ЭКГ, поэтому скажу для всех. Для меня, как специалиста, важно, чтобы Вы имели на руках, сохраняли именно ленты ЭКГ. Вот тексты заключений могут быть потеряны, могут быть случайно испорчены и прочее. Доведись Вам ещё где-то консультироваться по вопросам выводов ЭКГ, везде нужна лента.
же на ЭКГ, к которой приложено заключение о норме, иной специалист может заметить что-то, требующее контроля, пояснения и даже лечения. Итак, к Вашему вопросу. Для 16-и летнего юноши (так я определил возраст Вашего сына) ЧСС 58 ударов в минуту не будет являться брадикардией, то есть редким ритмом. Он где-то учится, занимается спортом или просто играет в тот же футбол, сидит за компьютером, возможно много времени. Возможно, вообще недопустимо много. Возможно, мало спит. Возможно, имеет недостаточный вес тела. То есть, как значительное большинство современных подростков, повышенно утомляется, утомляется не всегда по делу и не имеет прочного запаса физической крепости. В связи с этим ритм сердца невысок, правильно так сказать. Такой вывод заключения ЭКГ, как «синдром ранней реполяризации» (такая характерная картинка ЭКГ) говорить может и об этом тоже, хотя здесь уже очень важен непосредственный осмотр подростка. Наличие этого синдрома можно иногда объяснить и с точки зрения строения тела: высок ли, худощав ли, сколь развита мышечная масса? Имеет значение строение кисти руки, размах рук, гибкость тела, наличие шумов в сердце и многое-многое другое. Поэтому не могу без осмотра дать полноценный ответ относительно «синдрома ранней реполяризации». Ну, а что касается «преобладания активности обеих желудочков», об этом вообще сложно говорить, как, не видя ленту ЭКГ, так, не видя и мальчишку. Здесь важно выслушивание сердца. Надо, также знать, не занимается ли подросток спортом, не занимается ли он при этом бесконтрольно? К великому сожалению, очень и очень многим подросткам только вот в 16-и летнем возрасте и делают первую ЭКГ. тя должны её делать, начиная с 10-и лет и до 16-и делать неоднократно. Есть на это соответствующие приказы, не выполняемые, как многое другое. Подведу итог тем, что более чем важно и в этом случае, оценивая повышенную активность жеудочков, видеть ленту ЭКГ. Вероятнее всего, будет правильным, если по результатам ЭКГ Вашего сына проконсультирует детский кардиолог. Вероятно, необходимо будет в Вашем случае проведение ЭХОКГ. Желаю удачи! С уважением, Ю.К.
Источник: forum.chado.ru
Электрокардиография (ЭКГ) остается одним из самых распространенных методов обследования сердечно-сосудистой системы и продолжает развиваться и совершенствоваться. На основе стандартной электрокардиограммы предложены и широко используются различные модификации ЭКГ: холтеровское мониторирование, ЭКГ высокого разрешения, пробы с дозированной физической нагрузкой, лекарственные пробы [2, 5].
Отведения в электрокардиографии
Понятие «отведение электрокардиограммы» означает регистрацию ЭКГ при наложении электродов на определенные участки тела, обладающие разными потенциалами. В практической работе в большинстве случаев ограничиваются регистрацией 12 отведений: 6 от конечностей (3 стандартных и 3 «однополюсных усиленных») и 6 грудных — однополюсных. Классическим методом отведений, предложенным Эйнтховеном, является регистрация стандартных отведений от конечностей, обозначаемых римскими цифрами I, II, III [6].
Усиленные отведения от конечностей были предложены Гольдбергом в 1942 г. Они регистрируют разность потенциалов между одной из конечностей, на которой установлен активный положительный электрод данного отведения (правая рука, левая рука или левая нога), и средним потенциалом двух других конечностей. Данные отведения обозначаются следующим образом: aVR, aVL, aVF. Обозначения усиленных отведений от конечностей происходят от первых букв английских слов: а — augmented (усиленный), V — voltage (потенциал), R — right (правый), L — left (левый), F — foot (нога).
Однополюсные грудные отведения обозначают латинской буквой V (потенциал, напряжение) с добавлением номера позиции активного положительного электрода, обозначенного арабскими цифрами:
отведение V1 — активный электрод, расположенный в четвертом межреберье по правому краю грудины;
V2 — в четвертом межреберье по левому краю грудины;
V3 — между V2 и V4;
V4 — в пятом межреберье по левой срединно-ключичной линии;
V5 — в пятом межреберье по передней подмышечной линии;
V6 — в пятом межреберье по средней подмышечной линии.
С помощью грудных отведений можно судить о состоянии (величине) камер сердца. Если обычная программа регистрации 12 общепринятых отведений не позволяет достаточно надежно диагностировать ту или иную электрокардиографическую патологию либо требуется уточнение некоторых количественных параметров, используют дополнительные отведения. Это могут быть отведения
V7 — V9, правые грудные отведения — V3R-V6R [6].
Техника регистрации электрокардиограммы
ЭКГ регистрируют в специальном помещении, удаленном от возможных источников электрических помех. Исследование проводится после 15-минутного отдыха натощак или не ранее чем через 2 ч после приема пищи. Пациент должен быть раздет до пояса, голени следует освободить от одежды. Необходимо использовать электродную пасту для обеспечения хорошего контакта кожи с электродами. Плохой контакт или появление мышечной дрожи в прохладном помещении может исказить электрокардиограмму. Исследование, как правило, проводится в горизонтальном положении, хотя в настоящее время стали также осуществлять обследование в вертикальном положении, так как при этом изменение вегетативного обеспечения приводит к изменению некоторых электрокардиографических параметров [7].
Необходимо регистрировать не менее 6-10 сердечных циклов, а при наличии аритмии значительно больше — на длинную ленту.
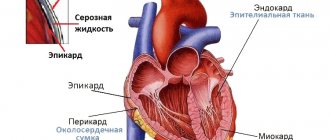
Нормальная электрокардиограмма
На нормальной ЭКГ различают 6 зубцов, обозначаемых буквами латинского алфавита: P, Q, R, S, T, U.
ивая электрокардиограммы (рис. 1) отражает следующие процессы: систолу предсердий (зубец Р), артиовентрикулярное проведение (интервал P-R или, как его раньше обозначали — интервал Р-Q), систолу желудочков (комплекс QRST) и диастолу — интервал от конца зубца Т до начала зубца Р. Все зубцы и интервалы характеризуются морфологически: зубцы — высотой (амплитудой), а интервалы — временной продолжительностью, выражаемой в миллисекундах. Все интервалы — частотозависимые величины. Соотношение между частотой сердечных сокращений и продолжительностью того или другого интервала приводится в соответствующих таблицах. Все элементы стандартной электрокардиограммы имеют клиническую интерпретацию.
| Рисунок 1. Нормальная электрокардиограмма |
Анализ электрокардиограммы
Анализ любой ЭКГ следует начать с проверки правильности техники ее регистрации: исключить наличие разнообразных помех, искажающих кривую ЭКГ (мышечный тремор, плохой контакт электродов с кожей), необходимо проверить амплитуду контрольного милливольта (она должна соответствовать 10 мм). Расстояние между вертикальными линиями равно 1 мм, что при движении ленты со скоростью 50 мм/с соответствует 0,02 с, а при скорости 25 мм/с — 0,04 с. В педиатрической практике предпочтительна скорость 50 мм/с, поскольку на фоне физиологической возрастной тахикардии возможны ошибки при подсчете интервалов при скорости движения ленты 25 мм/с.
Кроме того, целесообразно проводить съемку ЭКГ со сменой положения пациента: в клино- и ортоположении, так как при этом изменение характера вегетативного обеспечения может способствовать изменению некоторых параметров электрокардиограммы — изменение характеристики водителя ритма, изменение характера нарушения ритма, изменение частоты сердечных сокращений, изменение характеристик проводимости [2].
Общая схема анализа ЭКГ включает несколько составляющих.
- Анализ сердечного ритма и проводимости: — определение источника возбуждения; — подсчет числа сердечных сокращений; — оценка регулярности сердечных сокращений; — оценка функции проводимости.
- Определение поворотов сердца вокруг переднезадней, продольной поперечной осей: — положения электрической оси сердца во фронтальной плоскости (повороты вокруг переднезадней оси, сагиттальной); — поворотов сердца вокруг продольной оси; — поворотов сердца вокруг поперечной оси.
- Анализ предсердного зубца Р.
- Анализ желудочкового комплекса QRST: — анализ комплекса QRS; — анализ сегмента RS-T; — анализ зубца Т; — анализ интервала Q-T.
- Электрокардиографическое заключение.
Анализ сердечного ритма и проводимости
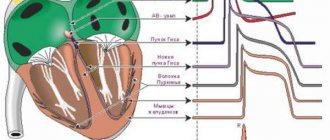
Определение источника возбуждения производится по определению полярности зубца Р и по его положению относительно комплекса QRS. Синусовый ритм характеризуется наличием во II стандартном отведении положительных зубцов Р, предшествующих каждому комплексу QRS. При отсутствии этих признаков диагностируется несинусовый ритм: предсердный, ритм из АВ-соединения, желудочковые ритмы (идиовентрикулярные), мерцательная аритмия.
Подсчет числа сердечных сокращений проводится с помощью различных методов. Самый современный и простой метод — подсчет с помощью специальной линейки. При отсутствии таковой можно воспользоваться следующей формулой:
ЧСС = 60 R-R,
где 60 — число секунд в минуте, R-R — длительность интервала, выраженная в секундах.
При неправильном ритме можно ограничиться определением минимальной и максимальной ЧСС, указав этот разброс в «Заключении».
Регулярность сердечных сокращений оценивается при сравнении продолжительности интервалов R-R между последовательно зарегистрированными сердечными циклами. Интервал R-R обычно измеряется между вершинами зубцов R (или S). Разброс полученных величин не должен превышать 10% от средней продолжительности интервала R-R. Показано, что синусовая аритмия той или иной степени выраженности наблюдается у 94% детей. Условно выделены V степеней выраженности синусовой аритмии:
I степень — синусовая аритмия отсутствует или колебания частоты сердечных сокращений в перечислении на 1 мин не превышают 5 сокращений;
II степень — слабо выраженная синусовая аритмия, колебания ритма в пределах 6-10 сокращений в 1 мин;
III степень — умеренно выраженная синусовая аритмия, колебания ритма в пределах 11-20 сокращений в 1 мин;
IV степень — выраженная синусовая аритмия, колебания ритма в пределах 21-29 сокращений в 1 мин;
V степень — резко выраженная синусовая аритмия, колебания ритма в пределах 30 и более сокращений в 1 мин. Синусовая аритмия — явление, присущее здоровым детям всех возрастов [7].
Кроме физиологически наблюдаемой синусовой аритмии, неправильный (нерегулярный) ритм сердца может наблюдаться при различных вариантах аритмий: экстрасистолии, мерцательной аритмии и других.
Оценка функции проводимости требует измерения продолжительности зубца Р, которая характеризует скорость проведения электрического импульса по предсердиям, продолжительности интервала P-Q (P-R) (скорость проведения по предсердиям, АВ-узлу и системе Гиса) и общую длительность желудочкового комплекса QRS (проведение возбуждения по желудочкам). Увеличение длительности интервалов и зубцов указывает на замедление проведения в соответствующем отделе проводящей системы сердца.
Интервал P-Q (P-R) соответствует времени прохождения импульса из синусового узла к желудочкам и колеблется в зависимости от возраста, пола и частоты сердечных сокращений. Он измеряется от начала зубца Р до начала зубца Q, а при отсутствии зубца Q — до начала зубца R. Нормальные колебания интервала P-R находятся между 0,11-0,18 с. У новорожденных интервал P-R равен 0,08 с, у грудных — 0,08- 0,16 с, у более старших — 0,10-0,18 с. Замедление атриовентрикулярной проводимости может быть обусловлено вагусным влиянием [1, 2].
Интервал P-R может быть укороченным (менее 0,10 с) в результате ускоренного проведения импульса, нарушений иннервации, из-за наличия дополнительного пути быстрого проведения между предсердиями и желудочками. На рисунке 3 представлен один из вариантов укорочения интервала P-R.
На данной электрокардиограмме (см. рис. 2) определяются признаки феномена Вольффа-Паркинсона-Уайта, включающего: укорочение интервала P-R менее 0,10 с, появление дельта-волны на восходящем колене комплекса QRS, отклонение электрической оси сердца влево. Кроме того, могут наблюдаться вторичные ST-T-изменения. Клиническое значение представленного феномена заключается в возможности формирования наджелудочковой пароксизмальной тахикардии по механизму re-entry (повторного входа импульса), так как дополнительные проводящие пути обладают укороченным рефрактерным периодом и восстанавливаются для проведения импульса быстрее, чем основной путь [8].
| Рисунок 2. ЭКГ ребенка В. Г., 14 лет. Диагноз: феномен Вольффа-Паркинсона-Уайта |
Определение положения электрической оси сердца
Повороты сердца вокруг переднезадней оси. Принято различать три условные оси сердца, как органа, находящегося в трехмерном пространстве (в грудной клетке).
Сагиттальная ось — переднезадняя, перпендикулярная фронтальной плоскости, проходит спереди назад через центр массы сердца. Поворот против часовой стрелки по этой оси приводит сердце в горизонтальное положение (смещение электрической оси комплекса QRS влево). Поворот по часовой стрелке — в вертикальное положение (смещение электрической оси QRS вправо).
Продольная ось анатомически проходит от верхушки сердца к правому венозному отверстию. При повороте по часовой стрелке по этой оси (с обзором со стороны верхушки сердца) большую часть передней поверхности сердца занимает правый желудочек, при повороте против часовой стрелки — левый.
Поперечная ось проходит через середину основания желудочков перпендикулярно продольной оси. При повороте вокруг этой оси наблюдается смещение сердца верхушкой вперед или верхушкой назад.
Основное направление электродвижущей силы сердца представляет собой электрическую ось сердца (ЭОС). Повороты сердца вокруг условной переднезадней (сагиттальной) оси сопровождаются отклонением ЭОС и существенным изменением конфигурации комплекса QRS в стандартных и усиленных однополюсных отведениях от конечностей.
Повороты сердца вокруг поперечной или продольной осей относятся к так называемым позиционным изменениям.
Определение ЭОС проводится по таблицам. Для этого сопоставляют алгебраическую сумму зубцов R и S в I и III стандартных отведениях.
Различают следующие варианты положения электрической оси сердца:
- нормальное положение, когда угол альфа составляет от +30° до +69°;
- вертикальное положение — угол альфа от +70° до +90°;
- горизонтальное положение — угол альфа от 0° до +29°;
- отклонение оси вправо — угол альфа от +91° до +180°;
- отклонение оси влево — угол альфа от 0° до — 90°.
Характер расположения сердца в грудной клетке, а соответственно, и основное направление его электрической оси во многом определяются особенностями телосложения. У детей, отличающихся астеническим телосложением, имеет место вертикальное расположение сердца. У детей гиперстенической конституции, а также при высоком стоянии диафрагмы (метеоризм, асцит) — горизонтальное, с отклонением верхушки влево. Более значительные повороты ЭОС вокруг переднезадней оси как вправо (более +90°), так и влево (менее 0°), как правило, обусловлены патологическими изменениями в сердечной мышце. Классическим примером отклонения электрической оси вправо может явиться ситуация при дефекте межжелудочковой перегородки или при тетраде Фалло. Примером гемодинамических изменений, приводящих к отклонению электрической оси сердца влево, является недостаточность аортального клапана.
Более простой способ ориентировочного определения направления ЭОС — найти отведение от конечностей, в котором самый высокий зубец R (без зубца S или с минимальным зубцом S). Если максимальный зубец R в I отведении — горизонтальное положение ЭОС, если во II отведении — нормальное положение, если в aVF — вертикальное. Регистрация максимального зубца R в отведении aVL свидетельствует об отклонении ЭОС влево, в III отведении — об отклонении ЭОС вправо, если же максимальный зубец R в отведении aVR — положение ЭОС определить невозможно.
Анализ предсердного зубца Р
Анализ зубца Р включает: изменение амплитуды зубца Р; измерение длительности зубца Р; определение полярности зубца Р; определение формы зубца Р.
Амплитуда зубца Р измеряется от изолинии до вершины зубца, а его длительность — от начала до окончания зубца. В норме амплитуда зубца Р не превышает 2,5 мм, а его длительность — 0,10 с.
Поскольку синусовый узел расположен в верхней части правого предсердия между устьями верхней и нижней полых вен, то восходящая часть синусового узла отражает состояние возбуждения правого предсердия, а нисходящая — состояние возбуждения левого предсердия, при этом показано, что возбуждение правого предсердия происходит раньше левого на 0,02-0,03 с. Нормальный зубец Р по форме закругленный, пологий, с симметричным подъемом и спуском (см. рис. 1). Прекращение возбуждения предсердий (реполяризации предсердий) не находит отражения на электрокардиограмме, так как сливается с комплексом QRS. При синусовом ритме направление зубца Р положительное.
У нормостеников зубец Р положителен во всех отведениях, кроме отведения aVR, где все зубцы электрокардиограммы отрицательные. Наибольшая величина зубца Р — во II стандартном отведении. У лиц астенического телосложения величина зубца Р увеличивается в III стандартном и aVF-отведениях, при этом в отведении aVL зубец Р может даже стать отрицательным.
При более горизонтальном положении сердца в грудной клетке, например у гиперстеников, зубец Р увеличивается в отведениях I и aVL и уменьшается в отведениях III и aVF, а в III стандартном отведении зубец Р может стать отрицательным.
Таким образом, у здорового человека зубец Р в отведениях I, II, aVF всегда положительный, в отведениях III, aVL — может быть положительным, двухфазным или (редко) отрицательным, а в отведении aVR — всегда отрицательный.
Анализ желудочкового комплекса QRST
Комплекс QRST соответствует электрической систоле желудочков и рассчитывается от начала зубца Q до конца зубца Т.
Составляющие электрической систолы желудочков: собственно комплекс QRS, сегмент ST, зубец Т.
Ширина начального желудочкового комплекса QRS характеризует продолжительность проведения возбуждения по миокарду желудочков. У детей продолжительность комплекса QRS колеблется от 0,04 до 0,09 с, у детей грудного возраста — не шире 0,07 с.
Зубец Q — это отрицательный зубец перед первым положительным в комплексе QRS. Положительным зубец Q может быть только в одной ситуации: врожденной декстракардии, когда он в I стандартном отведении обращен кверху. Зубец Q обусловлен распространением возбуждения из АВ-соединения на межжелудочковую перегородку и сосочковые мышцы. Этот наиболее непостоянный зубец ЭКГ может отсутствовать во всех стандартных отведениях. Зубец Q должен отвечать следующим требованиям: в отведениях I, aVL, V5, V6, не превышать 4 мм по глубине, или 1/4 своего R, а также не превышать 0,03 с по продолжительности. Если зубец Q не отвечает этим требованиям, необходимо исключить состояния, обусловленные дефицитом коронарного кровотока [2]. В частности, у детей нередко в качестве врожденной патологии коронарных сосудов выступает аномальное отхождение левой коронарной артерии от легочной артерии (АОЛКА от ЛА или синдром Блантда-Уайта-Гарланда) [2,3]. При этой патологии «коронарный» зубец Q чаще всего стойко выявляется в отведении aVL (рис. 3).
| Рисунок 3. ЭКГ ребенка Р. Б., 4 года. Диагноз: аномальное отхождение левой коронарной артерии от легочной артерии |
На представленной электрокардиограмме (см. рис. 3) выявляется отклонение электрической оси сердца влево. В отведении aVL зубец Q составляет 9 мм, при высоте своего R = 15 мм, продолжительность зубца Q — 0,04 с. При этом в I стандартном отведении продолжительность зубца Q составляет также 0,04 с, в этом же отведении — выраженные изменения конечной части желудочкового комплекса в виде депрессии интервала S-T. Предполагаемый диагноз — аномальное отхождение левой коронарной артерии от легочной артерии — был подтвержден эхокардиографически, а затем при коронарографии.
В то же время у детей грудного возраста глубокий зубец Q может быть в отведении III, aVF, а в отведении aVR весь желудочковый комплекс может иметь вид QS.
Зубец R состоит из восходящего и нисходящего колен, всегда направлен кверху (кроме случаев врожденной декстракардии), отражает биопотенциалы свободных стенок левого и правого желудочков и верхушки сердца. Большое диагностическое значение имеют соотношение зубцов R и S и изменение зубца R в грудных отведениях. У здоровых детей в отдельных случаях отмечается разная величина зубца R в одном и том же отведении — электрическая альтернация.
Зубец S, так же как и зубец Q, — непостоянный отрицательный зубец ЭКГ. Он отражает несколько поздний охват возбуждением отдаленных, базальных участков миокарда, наджелудочковых гребешков, артериального конуса, субэпикардиальных слоев миокарда.
Зубец Т отражает процесс быстрой реполяризации миокарда желудочков, т. е. процесс восстановления миокарда или прекращения возбуждения миокарда желудочков. Состояние зубца Т, наряду с характеристиками сегмента RS-T, — маркер обменных процессов в миокарде желудочков. У здорового ребенка зубец Т — положительный во всех отведениях, кроме aVR и V1. При этом в отведениях V5, V6 зубец Т должен составлять 1/3-1/4 своего R.
Сегмент RS-T — отрезок от конца QRS (конца зубца R или S) до начала зубца Т — соответствует периоду полного охвата возбуждением желудочков. В норме смещение сегмента RS-T вверх или вниз допустимо в отведениях V1-V3 не более 2 мм [4]. В отведениях, наиболее отдаленных от сердца (в стандартных и однополюсных от конечностей), сегмент RS-T должен находиться на изолинии, возможное смещение вверх или вниз не более 0,5 мм. В левых грудных отведениях сегмент RS-T регистрируется на изолинии. Точка перехода QRS в сегмент RS-T обозначается как точка RS-T — соединения j (junction — соединение).
За зубцом Т следует горизонтальный интервал Т-Р, соответствующий периоду, когда сердце находится в состоянии покоя (период диастолы).
Зубец U появляется через 0,01-0,04 с после зубца Т, имеет ту же полярность и составляет от 5 до 50% высоты зубца Т. До настоящего времени четко не определено клиническое значение зубца U.
Интервал Q-T. Продолжительность электрической систолы желудочков имеет важное клиническое значение, поскольку патологическое увеличение электрической систолы желудочков может быть одним из маркеров появления угрожающих жизни аритмий.
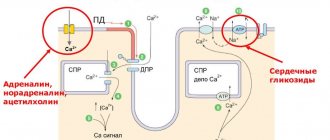
Электро кардиограф ические признаки гипертрофии и перегрузок полостей сердца
Гипертрофия сердца — это компенсаторная приспособительная реакция миокарда, выражающаяся в увеличении массы сердечной мышцы [6]. Гипертрофия развивается в ответ на повышенную нагрузку при наличии приобретенных или врожденных пороков сердца либо при повышении давления в малом или большом круге кровообращения.
Электрокардиографические изменения при этом обусловлены: увеличением электрической активности гипертрофированного отдела сердца; замедлением проведения по нему электрического импульса; ишемическими, дистрофическими и склеротическими изменениями в измененной мышце сердца.
Однако следует отметить, что широко используемый в литературе термин «гипертрофия» не всегда строго отражает морфологическую сущность изменений. Нередко дилатация камер сердца имеет те же электрокардиографические признаки, что и гипертрофия, при морфологической верификации изменений.
При анализе ЭКГ следует учитывать переходную зону (рис. 4) в грудных отведениях.
| Рисунок 4. Состояние основных зубцов лектрокардиограммы в грудных отведениях. Переходная зона |
Переходная зона определяется отведением, в котором зубцы R и S, т. е. их амплитуда по обе стороны изоэлектрической линии, равны (см. рис. 4). У здоровых детей старшего возраста переходная зона QRS , как правило, определяется в отведениях V3, V4. При изменении соотношения векторных сил переходная зона перемещается в сторону их преобладания. Например, при гипертрофии правого желудочка переходная зона перемещается в позицию левых грудных отведений и наоборот.
Признаки перегрузок предсердий
Электрокардиографические признаки перегрузки левого предсердия формируют электрокардиографический комплекс признаков, называемый в литературе Р-mitrale. Увеличение левого предсердия является следствием митральной регургитации при врожденной, приобретенной (вследствие ревмокардита или инфекционного эндокардита), относительной митральной недостаточности или митрального стеноза. Признаки перегрузки левого предсердия представлены на рисунке 5.
Увеличение левого предсердия (см. рис. 5) характеризуется:
- увеличением общей продолжительности (ширины) зубца Р более 0,10 с;
- уширенным двугорбым зубцом Р в отведениях I, aVL, V5-V6;
- наличием выраженной отрицательной фазы зубца Р в отведении V1 (более 0,04 с по продолжительности и более 1 мм по глубине).
| Рисунок 5. ЭКГ ребенка К. И., 12 лет. Диагноз: ревматизм, возрастной ревмокардит, недостаточность митрального клапана |
Поскольку удлинение зубца Р может быть обусловлено не только увеличением левого предсердия, но и внутрипредсердной блокадой, то наличие выраженной отрицательной фазы зубца Р в отведении V1 более важно при оценке перегрузки (гипертрофии) левого предсердия. В то же время выраженность отрицательной фазы зубца Р в отведении V1 зависит от частоты сердечных сокращений и от общих характеристик вольтажа зубцов.
Электрокардиографические признаки перегрузки (гипертрофии) правого предсердия формируют комплекс признаков, называемый Р-pulmonale, поскольку развивается он при легочной патологии, а также при хроническом легочном сердце. Однако у детей эти состояния встречаются нечасто. Поэтому основными причинами увеличения правого предсердия являются врожденные пороки сердца, например аномалия трехстворчатого клапана Эбштейна, а также первичные изменения легочной артерии — первичная легочная гипертензия.
| Рисунок 6. ЭКГ ребенка В. С., 13 лет. Первичная легочная гипертензия |
Признаки увеличения правого предсердия представлены на рисунке 6.
- Увеличение правого предсердия (см. рис. 6) характеризуется:
- высокоамплитудным зубцом Р с заостренной вершиной в отведениях II, III, aVF, данный признак обязателен в отведении V1 или V2;
- длительностью зубца Р, не превышающей 0,10 с.
На рисунке 6 кроме признаков перегрузки правого предсердия отмечаются также признаки перегрузки правого желудочка.
Признаки перегрузок(гипертрофии) желудочков
Поскольку в норме ЭКГ отражает активность только левого желудочка, электрокардиографические признаки перегрузки левого желудочка подчеркивают (утрируют) норму. Там, где в норме высокий зубец R (в отведении V4, положение которого совпадает с левой границей сердца), он становится еще выше; где в норме глубокий зубец S (в отведении V2), он становится еще глубже.
Предложено много вольтажных критериев перегрузки (гипетрофии) левого желудочка — более 30. К наиболее известным относится индекс Соколова-Лайона: сумма амплитуд зубца R в отведении V5 или V6 (там, где больше) и S в отведении V1 или V2 (там, где больше) более 35 мм. Однако на амплитуду зубцов в грудных отведениях влияют пол, возраст и конституция пациента. Так, увеличение вольтажа зубцов может наблюдаться у худощавых людей молодого возраста. Поэтому большое значение имеют вторичные изменения конечной части желудочкового комплекса: смещение интервала S-T и зубца Т. Как признак относительного дефицита коронарного кровотока, возможно углубление зубца Q в отведениях V5, V6. Но при этом зубец Q не должен превышать более 1/4 своего R и 4 мм по глубине, поскольку данный признак указывает на первичную коронарную патологию [2].
Преобладающая дилатация левого желудочка имеет следующие признаки: R в V6 больше, чем R в V5, больше, чем R в V4 и больше 25 мм; внезапный переход от глубоких зубцов S к высоким зубцам R в грудных отведениях; смещение переходной зоны влево (к V4) (рис. 7).
| Рисунок 7. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Признаками преоблающей гипертрофии миокарда левого желудочка является депрессия (смещение ниже изолинии) сегмента S-T в отведении V6, возможно, и в V5 (рис.  [4, 7].
[4, 7].
| Рисунок 8. ЭКГ ребенка Г. Ш., 3 года. Диагноз: врожденная недостаточность митрального клапана |
Электрокардиографические признаки перегрузки (гипертрофии) правого желудочка появляются, когда его масса увеличивается в 2-3 раза. Самый надежный признак гипертрофии правого желудочка — комплекс qR в отведении V1.
Дополнительными признаками являются вторичные изменения в виде смещения сегмента S-T и изменения зубца Т. При некоторых патологических состояниях, в частности при дефекте межпредсердной перегородки, гипертрофия правого желудочка демонстрируется также неполной блокадой правой ножки пучка Гиса в виде rsR в отведении V1 (рис. 9) [7].
| Рисунок 9. ЭКГ ребенка М. К., 8 лет. Диагноз: дефект межпредсердной перегородки |
В заключение следует отметить, что стандартная электрокардиограмма очень важна для адекватной диагностики при соблюдении нескольких правил. Это, во-первых, проведение съемки электрокардиограммы со сменой положения тела, что позволяет первично дифференцировать органическое и неорганическое повреждение сердца. Во-вторых, это выбор оптимальной скорости съемки — у детей 50 мм/с. И наконец, следует проводить анализ электрокардиограммы с учетом индивидуальных особенностей ребенка, в том числе его конституции.
По вопросам литературы обращайтесь в редакцию.
Редакция приносит свои извинения за опечатки
В выходных данных статьи «Ящур», № 8 2004, следует читать:
А. Е. Кудрявцев, кандидат медицинских наук, доцент, Т. Е. Лисукова, кандидат медицинских наук, доцент, Г. К. Аликеева, кандидат медицинских наук ЦНИИ эпидемиологии МЗ РФ, Москва
В статье И. Ю. Фофановой «Некоторые вопросы патогенеза внутриутробных инфекций», № 10.2004. На странице 33 во 2-й колонке слева направо следует читать: «Во II триместре (после уточнения диагноза) показано применение антибактериальной терапии с учетом чувствительности антибиотиков (пенициллинового ряда или макролидов). Назначение амоксиклава, аугментина, ранклава, азитрокса, сумамеда при беременности возможно, только когда предполагаемая польза для матери превышает потенциальный риск для плода или ребенка. Несмотря на то, что в экспериментальных исследованиях тератогенного действия этих препаратов выявлено не было, применения их во время беременности следует избегать».
Е. В. Мурашко, кандидат медицинских наук, доцент РГМУ, Москва
Источник: www.lvrach.ru
О сердце:
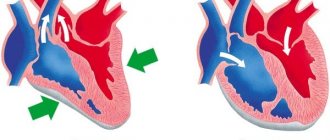
Повороты сердца вокруг поперечной оси
Повороты сердца вокруг поперечной оси принято связывать с отклонением верхушки сердца вперед или назад по отношению к ее обычному положению. При повороте сердца вокруг поперечной оси верхушкой вперед желудочковый комплекс QRS
в стандартных отведениях приобретает форму
q RI
,
q RII
,
q RIII
. При повороте сердца вокруг поперечной оси верхушкой назад желудочковый комплекс в стандартных отведениях имеет форму
RSI
,
RSII
,
RSIII
.
ЭКГ 10. Поворот сердца по часовой стрелке
ЧСС = 90 в мин. Эл. ось 90°- вертикальная. P−Q
= 0,160 с.
P
= 0,096 с.
QRS
= 0,069 с.
Q−T
= 0,300 с. Синусовый ритм, тахикардия. Вольтаж удовлетворительный. Вертикальное положение электрической оси сердца. Поворот сердца по часовой стрелке (правым желудочком вперед).
ЭКГ 11. Поворот сердца против часовой стрелки
ЧСС = 62 в мин. Эл. ось -14°- откл. Влево. P−Q
= 0,144 с.
P
= 0,095 с.
QRS
= 0,104 с.
Q−T
= 0,396 с. Синусовый ритм. Вольтаж удовлетворительный. Отклонение электрической оси сердца влево. Поворот сердца против часовой стрелки (левым желудочком вперед).
ЭКГ 12. Поворот сердца верхушкой вперед
ЧСС = 68 в мин. Эл. ось 42°- нормальная. P−Q
= 0,180 с.
P
= 0,105 с.
QRS
= 0,089 с.
Q−T
= 0,374 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Поворот сердца верхушкой вперед.
ЭКГ 13. Поворот сердца верхушкой назад
ЧСС = 82 в мин. Эл. ось S
I-
S
II-
S
III.
P−Q
= 0,172 с.
P
= 0,108 с.
QRS
= 0,107 с.
Q−T
= 0,342 с. Синусовый ритм. Вольтаж удовлетворительный. Поворот сердца верхушкой назад. Неполная блокада правой ножки пучка Гиса. Неспецифические нарушения внутрижелудочковой проводимости.