Откуда берутся эти показатели
Как известно, сердце при сокращении выбрасывает кровь в сосудистую систему, этот процесс называют систолой. Соответственно, давление в сосудах в это время называется систолическим (верхним).
Расслабление сердца после сокращения называют диастолой. Когда сердце расслабляется, давление в сосудистой системе меняется, и этот показатель называют диастолическим (нижним).
Верхнее АД называют сердечным, так как оно показывает, с какой силой сокращается сердце. То есть, по показателям верхнего давления можно понять, есть ли нарушения в работе сердца или его сосудов. При этом частота сокращений не всегда зависит от их силы. Какое давление медики считают нормальным? От 120 до 135 мм рт.ст.
Диастолическое АД получило название почечного, так как оно отображает давление крови, так сказать, в чистом виде, а за него отвечают как раз почки. Ведь именно они регулируют количество жидкости в организме и крови в том числе. И если работа органов нарушена, это всегда отражается на нижнем давлении. Впрочем, на него влияет и состояние кровеносных сосудов, однако при проблемах с ними диастолическое давление ниже нормы. А вот заболевания почек его повышают. Нормальным считается диастолическое давление от 80 до 89 мм рт.ст.
Видео по теме
Общая информация о верхнем и нижнем АД:
Изучив сердечное и почечное давление, и что это за показатели, можно дать заключение, что это строго налаженный баланс работы кровеносной системы, который необходимо поддерживать для нормального функционирования всех органов и систем человека. Внимательность к сигналам организма может уберечь человека от серьезных недугов и расстройств здоровья.
- Устраняет причины нарушения давления
- Нормализует давление в течение 10 минут после приема
Виды нарушений сердечного и почечного давления
Как правило, уровни систолического и диастолического АД связаны между собой, и если они меняются, то пропорционально. Медики различают артериальную гипертензию и гипотензию, то есть повышение и понижение АД, соответственно.
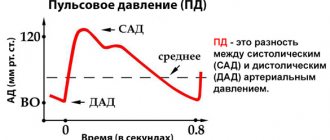
Однако существует немало состояний, при которых может меняться только одно значение. В таких случаях говорят об изменении пульсового давления. Оно представляет собой разницу между верхним и нижним АД.
Оно понижается при снижении систолического или при повышении диастолического давления и в основном такое отклонение связано с тяжелыми патологиями со стороны сердца или почек, с шоковыми состояниями, серьезной потерей крови.
Причины и симптомы роста сердечного давления
Все причины повышения систолы делятся на физиологические, психологические и патологические. Иногда рост АД одновременно провоцируют все эти факторы. Состояние, при котором давление длительный период находится на отметке выше нормы, называют гипертонией.
Физиологические причины роста сердечного АД:
- плохая наследственность;
- переедание;
- недостаточная физическая активность;
- злоупотребление солью в блюдах, кофе, крепким чаем;
- старение организма;
- избыточная масса тела;
- переутомление;
- пристрастие к табаку и алкоголю;
- прием лекарств, которые обладают гипертензивным действием.
Среди женщин до 50 лет гораздо меньше гипертоников, чем мужчин аналогичного возраста. Но начало климактерического периода изменяет ситуацию: у большинства представительниц слабого пола возникают проблемы со скачками АД.
Психологическими причинами роста сердечного давления являются переживания и стрессы. К патологическим факторам гипертензии относятся:
- атеросклероз;
- опухоль надпочечников;
- гиперфункция щитовидной железы;
- гормональные сбои;
- диабет;
- гипертрофия левого желудочка;
- вегето-сосудистый дисбаланс по гипертоническому типу;
- почечные болезни (недостаточность органа, пиелонефрит);
- сбой в работе клапана аорты.
Пока человек молод, его артерии и сердце находятся в хорошем состоянии, компенсаторные механизмы сразу активизируются при отклонении АД от нормы. По мере старения все органы и системы изнашиваются и начинают работать хуже. У многих пожилых лиц диагностируется атеросклероз, гипертрофия левого желудочка. Поэтому по мере старения нормы сердечного давления растут. Так, для пожилого человека оптимальной будет считаться систола в пределах 140-155 единиц.
Проявляется систолическая гипертензия такими симптомами:
- боль в затылочной зоне и висках;
- головокружение;
- подташнивание;
- онемение конечностей;
- страх смерти;
- слабость;
- нарушение сердечного ритма (тахикардия);
- повышенная раздражительность;
- покраснение эпидермальных покровов;
- ухудшение качества зрения;
- бессонница;
- звон в ушах.
Причины изменения давления
Если говорить о гипертензии, то при различных сердечно-сосудистых заболеваниях или состояниях, влияющих на эту систему, как правило, повышается не только верхнее, но и нижнее давление. Существует множество причин такого явления:
- гипертоническая болезнь;
- пороки сердца;
- недостаточность аортального клапана;
- аритмии;
- гипертиреоз, тиреотоксикоз;
- опухоли надпочечников, синдром Кушинга;
- курение;
- злоупотребление алкоголем;
- чрезмерная любовь к кофе, крепкому чаю, другим стимулирующим напиткам;
- ожирение;
- неправильная диета;
- недостаток жидкости.
Все эти состояния, так или иначе, вызывают сужение кровеносных сосудов, поэтому сердцу приходится сокращаться сильнее, чтобы протолкнуть привычный объем крови в систему. Естественно, верхнее АД повышается.
Если же высокие цифры показывает преимущественно нижнее давление, то это говорит о серьезной проблеме с почками:
- ишемия;
- гломерулонефрит;
- почечная недостаточность;
- избыточное потребление соли.
Общей причиной для гипертензии любого типа является бесконтрольный прием некоторых лекарственных препаратов, в том числе диуретиков.
Причина повышения почечного давления лежит в нарушении фильтрующей способности почечной ткани. При этом увеличивается количество жидкости в организме, возникает общий отек, сосуды сужаются.
В тех случаях, когда верхнее АД понижено, можно подозревать ВСД, гипотиреоз, сниженную функцию надпочечников, заболевания нервной системы, патологии ЖКТ, анемию, тяжелые состояния. Снижение давления может быть и результатом гормональных изменений, например, у беременных женщин в первых двух триместрах наблюдается гипотония, вызванная гормональной перестройкой. Во всех этих случаях понижается и систолическое, и диастолическое давление.
Есть случаи, при которых изолированно уменьшается нижнее давление. В основном это происходит у пожилых людей, и такое явление связано с ухудшением состояния сосудов. Атеросклероз, хрупкость, снижение эластичности сосудистых стенок могут приводить к пониженному диастолическому АД. При этом систолическое АД может быть относительно нормальным, а вот частота сердечных сокращений повышается.
Почечное давление — что это такое и как лечить?
Почечное давление или диастолическое, указывает на состояние стенок сосудов.
Чрезмерное его повышение или снижение указывает на развитие патологий в почках и почечных сосудах. Причину высокого артериального давления традиционно связывают с сердечно-сосудистыми заболеваниями. Однако, не все так однозначно. Примерно у каждого 7 пациента высокое АД обусловлено сужением почечных кровеносных сосудов.
Такое явление носит название повышенное почечное давление или почечная гипертензия.
Почечное давление или диастолическое, указывает на состояние стенок сосудов.
Что означает норма АД?
Артериальное давление у человека средней комплекции (около 75—80 кг) определено, как 120/80. В зависимости от индивидуальных особенностей организма гранично допустимые показания могут колебаться. Однако верхнее значение нормы не должно превышать 140/90 мм рт. ст. В разных ситуациях оба показателя изменяются синхронно, в противном случае можно говорить о скрытых патологических процессах. Если значительно повышается верхняя цифра, это сигнализирует о проблемах с сердечной мышцей. Изменение нижнего давления показывает нарушения в функционировании сосудистой системы.
Артериальное давление у человека средней комплекции (около 75—80 кг) определено, как 120/80. В зависимости от индивидуальных особенностей организма гранично допустимые показания могут колебаться. Однако верхнее значение нормы не должно превышать 140/90 мм рт. ст. В разных ситуациях оба показателя изменяются синхронно, в противном случае можно говорить о скрытых патологических процессах. Если значительно повышается верхняя цифра, это сигнализирует о проблемах с сердечной мышцей. Изменение нижнего давления показывает нарушения в функционировании сосудистой системы.
Основные виды АД
Кровообращение – это важнейший показатель жизнедеятельности человека. Именно с кровью в организм поступает кислород и важные питательные вещества.
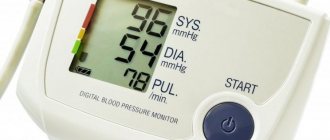
Кровяной поток движется по крупным артериям, венам и капиллярам с определенной скоростью и давлением на сосудистые стенки. Измерить его показатели можно с помощью аппарата, который называется тонометр, но он выдает сразу две цифры.
Какое давление почечное: верхнее или нижнее — и стоит разобраться.
Медицина разделяет два вида давления крови на артерии:
- систолическое . Так принято именовать верхнее давление, то есть первую цифру в показателях тонометра. При нормальных жизненных показателях систолическое давление варьируется от 90 до 120 миллиметров ртутного столба. За систолическое давление отвечает в первую очередь работа сердца, а именно, с какой скоростью оно качает кровь по организму;
- диастолическое. В медицине диастолическое давление называют нижним или почечным. Это вторая цифра в полученных результатах измерения тонометром. В нормальных пределах показатель нижнего давления должен быть в пределах от 60 до 80 миллиметров ртутного столба.
- систолическое . Так принято именовать верхнее давление, то есть первую цифру в показателях тонометра. При нормальных жизненных показателях систолическое давление варьируется от 90 до 120 миллиметров ртутного столба. За систолическое давление отвечает в первую очередь работа сердца, а именно, с какой скоростью оно качает кровь по организму;
- диастолическое. В медицине диастолическое давление называют нижним или почечным. Это вторая цифра в полученных результатах измерения тонометром. В нормальных пределах показатель нижнего давления должен быть в пределах от 60 до 80 миллиметров ртутного столба.
Высокое нижнее давление — причины
Бывают ситуации, когда разница между верхним и нижним давлением маленькая. Почему же так происходит? Говорит ли это о патологии? В медицине такое явление достаточно часто встречается, и оно свидетельствует о том, что начала развиваться гипотония.
Зачастую с такой болезнью сталкиваются представительницы прекрасного пола, возраст которых не превышает 35 лет. Кроме этого, выделяют такие причины, из-за которых появляется это патологическое состояние:
- почечные заболевание, болезни мочеполовой системы;
- плохая активность человека;
- развитие вегетососудистой дистонии;
- плохое питание, нехватка времени сна;
- частые стрессовые ситуации, нервные потрясения.
Кроме этого, многие люди сталкиваются с тем, что между верхним и нижним давлением большая разница. Что же делать в такой ситуации? Как восстановить показатели?
gipertonia03.ru
Систолическое давление образуется в результате сокращения левого желудочка сердца в процессе выброса крови в аорту. Нижнее давление происходит в результате давления на стенки сосудов, которое происходит в результате расслабления сердца, и зависит напрямую от тонуса артерий.
Показатель в нормальном состоянии без патологических изменений во взрослом возрасте составляет в пределах 110-140 мм ртутного столба для систолического давления. Диастолические величины в норме составляю пределы 60-90 мм ртутного столба. В медицинской практике превышение нормы называется гипертонией.
В данном случае может повышаться два показателя. Но бывают такие патологии, при которых увеличивается исключительно нижний предел, а верхняя величина остается неизменной и соответсвует нормальным показателям.
• Наличие избыточного веса.
• Низкая физическая активность.
• Употребление большого количества соли.
• Высокое психоэмоциональное состояние.
• Наличие вредных привычек: алкоголь, табакокурение, наркотики.
• Дисфункции щитовидной железы.
• Заболевания органов сердечно-сосудистой системы.
Последствия эссенциальной гипертензии являются достаточно существенными для общего состояния здоровья. При несвоевременном либо некачественном лечении данного недуга существует вероятность развития атеросклероза сосудов, инфаркта и инсульта.
Также наблюдаются проблемы связанные с деятельностью головного мозга: нарушается память и значительно снижается интеллект. Помимо этого, провоцируется развитие дисфункций почек, что со временем оказывает отравление организма изнутри.
1. В случае если показатели давления существенно превышают допустимую норму, что составляет более 160 на 95. В таком состоянии немедленно вызывается неотложная медицинская помощь.
2. При проявлении симптоматики гипертонического криза: болевые ощущения в голове, шум в ушах, учащенное сердцебиение, отдышка, пелена перед глазами, дрожь, онемение в конечностях на лице и языка, нарушение дикции, сухость в ротовой полости, дыхание с хрипами.
3. Для проведения полноценного обследования, с целью установления причины повышение артериального давления на нижних показателях.
4. Для назначения правильного комплексного терапевтического курса с приемом медикаментозных препаратов.
Спровоцировать высокое нижнее давление, причины могут любые. Но для его понижения в первую очередь необходимо выяснить эти факторы и постараться их ликвидировать в кротчайшие сроки. Стоит отметить, что последствия данного заболевания очень весомы, поэтому самолечение в данном случае просто не допустимо.
Повышенное почечное давление, нижнее или верхнее сердечное, сигнализирует о проблемах в организме.
Если показатели резко скакнули и через короткий промежуток времени пришли в норму, то не стоит беспокоиться, ведь причины могут быть в физической нагрузке, нервных потрясениях как тревожных, так и радостных.
Это факторы, которые могут влиять на кровеносную систему спонтанно, но не приносить человеку большого дискомфорта или влиять на самочувствие. Верхнее АД сигнализирует о проблемах с сердцем, но нестабильно нижнее давление почечное считается более острой проблемой.
Чаще всего при наличии заболеваний у больного диагностируют повышенное почечное давление. Этот недуг в медицине называют почечной гипертонией.
Существуют два основных фактора, что могут провоцировать поднятие почечного давления:
- патологические процессы почечных сосудов. Патологии кровеносных сосудов, что идут к почкам могут быть как врожденными, так и приобретенными в процессе жизнедеятельности. Достаточно часто люди уже рождаются со склонностью к аневризме или уплотнению и разрастанию тканей почечной артерии, уменьшению перешейка почечной аорты. Практически у 90% детей с почечной гипертонией доктора во время обследования обнаруживают аномалии сосудов;
- заболевания самих почек: аномалии и воспалительные процессы тканей;
- вредные привычки, проблемы с лишним весом, употребление калорийной и соленой пищи могут повредить здоровые почечные сосуды и вызвать атеросклероз, эмболию и компрессию артерий почек, паранефрит.
Среди патологий почек можно так же определить два основных направления, что влияют на развитие гипертонии: аномалии и воспалительные процессы тканей:
- среди патологических аномалий выделяют новообразования на почках в виде кист, онкологических опухолей, уменьшенный размер одной или двух почек одновременно или утолщение стенок тканей;
- к воспалительным заболеваниям почек относят пиелонефрит и гломерулонефрит.
Также наблюдаются проблемы связанные с деятельностью головного мозга: нарушается память и значительно снижается интеллект. Помимо этого, провоцируется развитие дисфункций почек, что со временем оказывает отравление организма изнутри.
Что это за показатели?
Одним из главных жизненных показателей здоровья организма считается уровень артериального давления (АД). В медицине выделяется несколько его разновидностей, а именно систолическое и диастолическое. Первое называют сердечным и указывает на работу миокарда. В этот момент прослеживается изменения, которые происходят в момент прокачки крови через сердце в аорту. Повышенное значение сигнализирует о быстром износе сосудистой системы.
Второй показатель отвечает за нижнее или почечное давление. Оно характеризует состояние кровотока и сосудистый тонус. Процесс фиксируется в момент выталкивания крови из миокарда в кровеносные проходы, когда происходит давление на их стенки. Это действие регулируется почками, поэтому также называется нижним. Если существуют патологии парного органа выделительной системы, у человека начинают меняться показатели.
Важной рекомендацией является мониторинг давления. Важно освоить правильную методику его измерения. Процедуру производят в спокойной обстановке 2-3 раза в день с учетом рекомендаций врача. Измерение осуществляется сидя.
Как лечить почечное давление?
Лечение направлено на терапию основной почечной патологии и купирование симптомов. Снизить почечное давление можно только медикаментами:
- Ингибиторы АПФ – эналаприл, лизиноприл, каптоприл. Подавляют действие фермента, который превращает ангиотензин I в ангиотензин II. Таким образом устраняется постоянная поддержка сосудов в тонусе;
- α-адреноблокаторы – празозин, бутироксан. Таблетки препятствуют действию адреналина и норадреналина, стимулирующих повышение давления; антагонисты кальция – нормодипин, амлодипин. Снижают уровень всасываемости кальция и тем самым избавляют мышечные волокна, в частности мышц сердца, от избыточного напряжения;
- Антагонисты рецепторов ангиотензина II – лозартан, кандесартан. Препараты снижают чувствительность рецепторов, которые при появлении ангиотензина подают сигнал о синтезе альдостерона;
- Диуретики – спиронолактон, фуросемид. Облегчают вывод жидкости и избыточного количества ионов натрия.
Терапевтический курс подбирается индивидуально и в соответствии с характером основного заболевания. Ответ на вопрос как лечить повышение почечного давления в обязательном порядке включает диету, ограничивающую количество соли.
Важно восстановить нормальную гемодинамику, водный баланс в организме, вывести избыток жидкости, нормализовать сердечную деятельность, характер клубочковой фильтрации. Среди способов кардинального устранения почечных проявлений можно выделить консервативные и хирургические методики. Подбор конкретной схемы производит врач. Перечень препаратов широк: противовоспалительные нестероидного происхождения, глюкокортикоиды в разных дозировках, антибактериальные средства и антисептики для внутреннего приема и т.д.
- Пиелонефрит лечится противовоспалительными и антибиотиками.
- При гломерулонефрите подключаются иммуносупрессоры, но с осторожностью.
- Нефрит устраняется тем же способом, как и пиелонефрит, но возможно хирургическое вмешательство.
Оперативное лечение показано в строго ограниченном числе случаев, если другого выхода нет.
Применяют такие основные методы:
- ангиопластика – через артерию в суженый сосуд вводят катетер, сквозь последний пропускают сжатый воздух с тем, чтобы он раздвинул стенки сосудов, вернув их к первоначальному состоянию;
- стентирование – вместо потока воздуха сосуд расширяет стент;
- шунтирование – в этом случае сильно поврежденные участки вен и артерий иссекаются, а кровь перенаправляют по здоровым сосудам.
Применяют такие основные методы:
Признаки повышенного сердечного давления
Симптомы высокого систолического АД в целом мало отличаются от проявлений гипертонии. Больные жалуются на сильную головную боль, пульсирующую, ощущают сердцебиение (тахикардия), может болеть сердце. Возникают нарушения со стороны зрения – мелькают «мушки» перед глазами или белые пятна. Есть и проблемы со слухом: уши закладывает или возникает шум.
Как снизить почечное давление в домашних условиях народными средствами?
При незначительном повышении диастолического давления эффективны методы народной медицины.
Однако, следует помнить, что такие средства способны вызвать аллергию, а потому необходима консультация врача.
Наиболее эффективные способы снизить давление:
- Пол-литра холодной воды разбавить таким же количеством 3% уксуса. Опустить ноги на полчаса.
- Теплая ванна с маслом лаванды, бергамота и араганы. Принимать до охлаждения воды.
- Холодный компресс на лоб.
- Настой чабреца, укропа, листьев березы, девясила. Настаивать 6 часов, принимать в течение дня.
- Полстакана настоя листьев красного винограда перед едой.
- Полстакана настоя брусничных листьев перед едой.
Такие методы помогают понизить почечное давление в домашних условиях.
Откуда берется высокое давление почечного происхождения и что с этим делать узнайте из ролика:
>
Признаки повышенного почечного давления
Если повышается преимущественно нижнее АД, это легко понять по симптоматике. Прежде всего, такое давление очень сложно снизить обычными лекарствами, зачастую пациентам помогает только неотложная помощь. При этом больные жалуются на боли в пояснице, отечность ног и рук, сильную головную боль, учащение сердцебиения.
Симптоматика говорит о нарушениях со стороны мочевыделительной системы, и это подтверждается анализами мочи: обнаруживается кровь и белок, меняется ее цвет и плотность. На УЗИ регистрируется шум в почечных артериях.
Симптоматика
Медики отмечают, что почечная гипертония и сердечная во многом схожи, если судить по самочувствию пациента, но на развитых стадиях заболеваний артерий или самих почек проявляются следующие симптомы:
- минимальный разрыв между верхним и нижним артериальным давлением. При почечной гипертонии нижнее АД может подняться до уровня верхнего и разрыв может колебаться до 5-10 мм рт.ст.;
- ухудшение зрения. Повышенное нижнее АД способно поражать зрительный нерв, у пациента наблюдается беспричинная потеря зрения, что самостоятельно не восстанавливается и требует медицинской помощи;
- болит голова в области затылка. Почечная гипертония вызывает сильные боли в затылочной области головы, которые не проходят даже в состоянии покоя. Помимо этого больной испытывает головокружение, тошноту, иногда рвоту;
- сильно отекают ноги и руки. Задержка жидкости в организме в связи с нарушением работы почек обязательно сказывается на состоянии конечностей. Руки и ноги могут сильно наливаться после недлительных прогулок, по утрам отмечается чрезмерная припухлость лица, особенно в области глаз;
- боли в пояснице. Заболевания почек зачастую сопровождаются болевые ощущениями в пояснице и спине. Боль носит глубокий ноющий характер, иногда при сильных приступах пациент теряет работоспособность.
При систематическом повышенном нижнем АД может развиваться сердечная и почечная недостаточность, атеросклероз, частичная или полная утеря зрения, а в некоторых случаях инфаркт миокарда, микроинсульт и полный отказ работы почек.
Лечить почечную гипертонию лучше на начальных стадиях, пока болезнь не дала осложнения на другие важные органы, такие как мозг и сердце.
Как нормализовать АД
Прежде всего необходимо выяснить причину изменений и лечить основное заболевание. Однако терапия должна формироваться только врачом после тщательного обследования. Самостоятельное лечение категорически не рекомендуется, так как оно приведет только к ухудшению состояния.
Кроме того, каждому, кто страдает нарушениями давления, систолического или диастолического, необходимо придерживаться диеты с малым количеством соли, избегать острых, копченых, других продуктов, вызывающих задержку жидкости.
При этом потребление жидкости должно быть нормальным, но за счет чистой виды, а не каких-либо напитков. Исключение – гипотония, при которой рекомендуется умеренное потребление кофе или чая.
Следует избегать продуктов, повышающих уровень холестерина в крови, особенно людям после 25-30 лет. Это не значит, что следует полностью отказаться от жиров животного происхождения, яиц или мяса, но нужно делать уклон в пользу растительных масел, курятины, индейки, нежирных сортов красного мяса, рыбы и так далее.
Кроме того, необходимо вести умеренно активный образ жизни – это всегда положительно влияет на тонус организма в целом и сосудов в частности.
Причины и симптомы снижения сердечного давления
Цифры тонометра снижаются по разным причинам. Людей, у которых сердечное давление находится ниже отметки 110 единиц, называют гипотониками. У некоторых людей с рождения сердечное давление ниже нормы, при этом они полностью здоровы.
Все факторы низкого систолического АД можно классифицировать на физиологические, психологические, патологические. К первой группе стоит отнести следующие негативные факторы:
- плохая наследственность;
- строгая низкокалорийная диета, голодание;
- физическое переутомление;
- вредные привычки;
- прием препаратов, которые обладают гипотензивным действием.
Психологические причины заключаются в переживаниях и волнениях. Бывает, что ЦНС не может справиться со стрессом. Нервное переутомление способно приводить к снижению цифр тонометра.
Патологические факторы падения сердечного давления представлены такими состояниями:
- гипофункция щитовидной железы;
- гипоксия;
- заболевания центральной нервной системы;
- аномалии в строении миокарда;
- вегето-сосудистый дисбаланс по гипотоническому типу;
- кровотечение (внешнее либо внутреннее);
- гормональные сбои;
- нарушение функционирования желез внутренней секреции;
- обезвоживание;
- язва желудка;
- анемия;
- инфекционное поражение организма;
- онкопатология.
Заподозрить низкое сердечное давление можно по появлению таких неприятных симптомов:
- слабость;
- сонливость;
- бледность эпидермальных покровов;
- похолодание конечностей;
- головокружение;
- боль в разных частях головы;
- нарушение координации движений;
- нарушенное сердцебиение (брадикардия);
- потливость;
- потеря сознания;
- ухудшение качества зрения.
Нужно учитывать, что существует понятие рабочего АД. Оно означает те цифры тонометра, при которых у человека отсутствуют неприятные симптомы гипотонии или гипертензии, работоспособность находится на высоком уровне.
Верхнее давление – сердечное или почечное – Кардио доктор
Дата обновления: 7.09.2019
- Чтобы оценить состояние организма пациента, медики используют различные методы.
- Оценку деятельности сердечно-сосудистой системы производят путем измерения верхнего и нижнего давления.
- Эти показатели позволяют вовремя выявить патологические процессы в организме и предупредить необратимые осложнения.
Письма от наших читателей
Понятие артериального давления
Артериальное давление – давление, которое испытывают стенки сосудов под воздействием крови. Этот показатель является основным при определении гемодинамической функции организма. Его изменение выше или ниже нормы является важным признаком серьезных нарушений в работе сердца.
Следить за показателями давления необходимо в любом возрасте. При изменении цифр на тонометре необходимо получить консультацию врача.
Показатели зависят от многих факторов. К основным из них относят:
- возраст пациента;
- пол;
- образ жизни, наличие или отсутствие вредных привычек.
- сопутствующая соматическая патология;
- характер выполняемой работы и условия труда.
Изменение давления бывает физиологическим и патологическим. При стрессе, эмоциональном напряжении, физической нагрузке оно может подниматься на несколько единиц. Подобное повышение может проходить быстро или сохраняться длительное время.
Для определения степени патологического повышения или понижения давления используются специальные критерии. Также существует классификация в зависимости от возраста и пола человека.
Виды давления
Для характеристики артериального давления существует несколько классификаций. Выделяют:
- Верхнее (систолическое). Показатель, характеризующий давление во время систолы (сердечного сокращения).
- Нижнее (диастолическое). Определяется при снижении давления во время диастолы (расширения полостей сердца).
Систола и диастола – составляющие сердечного цикла. Во время систолы происходит сокращение желудочков сердца, диастола характеризуется их расслаблением. Этот сложный механизм позволяет крови идти по сосудам.
По определяемым значениям выделяют такие виды давления:
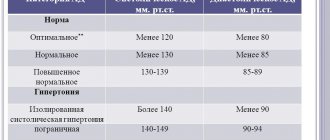
- повышенное (гипертония) – определяется при значении артериального давления выше 140/90 мм рт. ст.
- пониженное (гипотония) – показатели артериального давления находятся ниже 90/60 мм рт. ст.
Сердечное давление
Верхнее — это сердечное давление. Другое его название систолическое, оно характеризует работу сердца. Нормальными значениями сердечного давления считаются показатели 110-140 мм рт. ст. В среднем это значение составляет 120 мм рт. ст.
Причинами, приводящими к его повышению, являются:
- Ожирение. Чрезмерная масса тела провоцирует нарушения сердечно-сосудистой системы, а также способствует отложению холестерина на стенках сосудов, что опасно развитием атеросклероза.
- Эмоциональное перенапряжение. Стрессовые ситуации вызывают резкое повышение верхнего сердечного давления. Оно может быть кратковременным или длительным.
- Вредные привычки. Курение и злоупотребление алкоголем приводят к снижению тонуса капилляров.
- Поражение сосудов. Сужение просвета капилляров, закупорка сосудов вызывают повышение давления и требуют немедленного лечения.
- Соматическая патология. Поражение эндокринной, нервной, а также мочевыделительной системы является причиной развития артериальной гипертензии.
Клиническая картина изменения сердечного давления зависит от степени его повышения или понижения. При понижении верхнего давления пациенты наблюдают такие признаки:
- слабость, быстрая утомляемость;
- одышка;
- апатия;
- сонливость;
- головная боль, головокружения.
Артериальная гипертензия проявляется следующей клинической симптоматикой:
- ощущение тепла в голове;
- гиперемия кожи;
- боль в области затылка, распространяющаяся в дальнейшем на всю голову;
- неустойчивость походки;
- головокружения.
Почечное давление
Почечное — это нижнее давление или диастолическое. Нарушения функции почек приводят к его повышению. Оптимальным значением считается показатель в пределах 60-90 мм рт. ст.
При изменении водно-электролитного баланса в почках происходит нарушение их функций. При этом задерживается вода и натрий, что влечет за собой формирование отечного синдрома. Запускается нарушение ангиотензин-рениновой системы, приводящей к снижению тонуса сосудов, их стенозу и повышению давления.
Повышение почечного давления вызывают следующие факторы:
- воспалительные заболевания почек;
- поражения сосудов почек (васкулит, аномалии развития, тромбоэмболия, атеросклероз);
- осложнения сахарного диабета, проявляющиеся в диабетической нефропатии;
- камни в почках.
Симптоматика заболевания делится на 2 вида. Одни пациенты жалуются на клиническую картину, характерную для высокого давления, другие страдают от почечной симптоматики.
В первом случае ведущими клиническими проявлениями считаются:
- головная боль, частые головокружения;
- ощущение тяжести в голове;
- нарушения походки;
- слабость в мышцах, быстрая утомляемость, синдром «хронической усталости»;
- тошнота, рвота.
При появлении почечной симптоматики основные жалобы приходятся на:
- боли в поясничной области: выраженность болевого синдрома колеблется от острой до ноющей тянущей;
- учащенное и болезненное мочеиспускание;
- изменение качества мочи: потемнение, появление примесей в виде белых хлопьев или крови, резкий запах;
- отечность нижних конечностей, лица, возможны отеки в поясничной области.
Профилактика и рекомендации
Чтобы минимизировать риск развития гипертонии, необходимо придерживаться следующих профилактических мер:
- Сбалансированное, рациональное и полноценное питание. Еда должна быть обогащена витаминами, минералами и микроэлементами. Рекомендуется ограничить потребление поваренной соли.
- Активный образ жизни. Регулярные физические нагрузки, а также прогулки на свежем воздухе способствуют обогащению крови кислородом. Это благоприятно влияет на сердечно-сосудистую систему.
- Спокойствие. Важно избегать стрессовых ситуаций, нервного перенапряжения. Эмоциональные переживания являются мощным провокатором повышения давления.
- Отказ от вредных привычек. Рекомендуется отказаться от курения и употребления алкогольных напитков.
- Регулярное наблюдение у врача. Комплексное обследование, включающее проведение электрокардиограммы и сдачу анализов, позволит своевременно диагностировать изменения со стороны сердечно-сосудистой системы.
Лекарственные препараты
При установлении артериальной гипертензии рекомендуется систематический прием лекарственных средств.
Препараты для лечения гипертензии подразделяются на следующие группы:
- ингибиторы АПФ: Эналаприл, Периндоприл, Рамиприл;
- блокаторы рецепторов к ангиотензину: Валсартан, Лозартан, Кандесартан;
- антагонисты кальция: Амлодипин, Лерканидипин, Нифедипин;
- адреноблокаторы: Бисопролол, Метопролол;
- седативные средства: препараты на растительной основе, содержащие в своем составе пустырник, валериану, хмель, мяту.
Придерживаясь вышеперечисленных методов профилактики и рекомендаций, можно контролировать артериальное давление и улучшить свое самочувствие.
Особенности измерения давления
Важной рекомендацией является мониторинг давления. Важно освоить правильную методику его измерения. Процедуру производят в спокойной обстановке 2-3 раза в день с учетом рекомендаций врача. Измерение осуществляется сидя.
Для определения давления понадобится тонометр (механический, полумеханический и автоматический). В домашних условиях пациенты предпочитают использовать автоматические и полумеханические модели. Полученные результаты рекомендуется записывать в дневник самоконтроля. Такой мониторинг очень важен при постоянных скачках АД, он позволит лечащему врачу подобрать максимально эффективную терапию.
При изменении нормальных показателей давления необходимо принять таблетки, прописанные доктором. При систематическом изменении показателей рекомендуется обратиться к врачу.
Почему в России не лечат гипертонию
Гипертония, к сожалению, всегда приводит к инфаркту или инсульту и смерти. Только постоянный прием гипотензивных лекарств мог позволить человеку жить.
Сейчас же есть шанс восстановления сосудов…
Читать полностью Была ли статья полезной?
Оцените материал по пятибальной шкале! (
2
Источник:
Верхнее давление это сердечное или почечное: как определить
При гипертонии важно определить верхнее давление это сердечное или почечное, так как последнее свидетельствует о серьезных системных нарушениях, которые уже произошли в организме.
Гипертоническая болезнь не всегда отражается исключительно на работе сердечнососудистой системе, зачастую она приводит и к патологиям почек.
Для того чтобы определить первопричину и вторичные явления повышенного АД, необходимо выявить факторы, которые влияют на этот показатель.
Артериальное давление, которое еще называют кровяным, состоит из двух данных: верхней и нижней границы. Врачи называют их систолическим и диастолическим соответственно, а в народе их называют сердечным и почечным. Почему же такая взаимосвязь между диастолическими данными и почками?
- Систолическая или верхняя граница показывает уровень работы сердца, говоря иначе, именно эта цифра демонстрирует степень старания главного органа кровяной системы, то, с какой силой сердечный насос гонит кровь по организму. Однако подобное старание не всегда свидетельствует о том, что в человеческом организме все хорошо, зачастую, сердце так разгоняется в результате негативных факторов и работает на износ.
- Диастолическое, или же нижняя граница показывает то, в каком состоянии находятся кровеносные сосуды, а точнее их пропускная способность. Это очень важный фактор, ведь если сердце будет перекачивать много крови, а сосуды не смогут выдержать оказываемую нагрузку, то фатальный исход практически неизбежен. То, с какой силой кровь давит на стенки сосудов и определяет почечное давление.
Так почему же нижнюю границу связывают с почками, если она зависит от состояния сосудов? Оказывается, что оно регулируется работой почек и их общим состоянием. Если в них имеются патологические процессы, то они немедленно сказываются на нижней границе нормы.
Источник: https://czkaltan.ru/bolezni-serdtsa/verhnee-davlenie-serdechnoe-ili-pochechnoe.html
Артериальная гипертензия 1, 2 и 3 стадии
Считается, что данное болезнь артериальная гипертензия редко начинается в возрасте моложе 30 лет и старше 60 лет. Высокие цифры артериального давления у молодежи — верный признак какого-то другого заболевания, а у лиц пожилого возраста связаны с атеросклерозом аорты.
Различают медленное течение гипертонии («доброкачественное») и быстрое («злокачественное»).
При медленном развитии артериальная гипертензия проходит три стадии:
- 1 стадия артериальной гипертензии — легкая. Уровень артериального давления очень неустойчив, беспокоят головные боли, шум в голове, нарушение сна. Если в это время делается электрокардиограмма, то никаких отклонений от нормы на ней не находят.
- Для 2 стадии артериальной гипертензии характерны гипертонические кризы, когда артериальное давление резко повышается до 200/114 мм рт. ст. На ЭКГ и рентгенографии определяются признаки увеличения левого желудочка сердца. На этой стадии могут быть осложнения артериальной гипертензии в виде мозговых инсультов.
- На 3 стадии артериальной гипертензии, которая считается тяжелой, АД постоянно высокое: 200-230/115-129 мм рт. ст. Возможны и более высокие подъемы артериального давления, и без специального лечения артериальное давление к норме не приходит.
Последствия хронической артериальной гипертензии: распространенные заблуждения
Повышенное артериальное давление — явление, достаточно широко распространенное, с ним, так или иначе, сталкивалось абсолютное большинство людей, и поэтому в массовом сознании существуют серьезные заблуждения по этому поводу. Хотелось бы остановиться на некоторых из них, поскольку они мешают своевременной диагностике и правильному лечению гипертонической болезни. Оговоримся сразу же, что слова «никотин и алкоголь успокаивают нервную систему и поэтому снижают давление» вообще нельзя воспринимать всерьез. Никотин сужает кровеносные сосуды, а это приводит к повышению давления. Что касается алкоголя, то в умеренных дозах он может способствовать временному снижению тонуса сосудов и соответственно снижению давления. Однако постоянное и неумеренное потребление алкоголя для сердца и сосудов разрушительно и неизбежно приводит к стойкому повышению давления.
Три распространенных заблуждения относительно повышенного давления:
1. Головная боль в большинстве случаев является следствием повышенного артериального давления. Если бы это было так, то постановка диагноза «гипертоническая болезнь» значительно облегчилась бы. Увы, четкой связи между появлением головной боли и повышением давления обычно не выявляется, особенно если эти повышения на первых порах незначительны. Боль закономерно возникает лишь при резком подъеме артериального давления выше 200/120 мм рт. ст.
2. Тем, кто хорошо переносит повышение артериального давления, можно не лечиться. Это по-настоящему опасное заблуждение. Хронически повышенный уровень артериального давления очень опасен для организма вне зависимости от того, как чувствует себя при этом человек, тем более что хорошее самочувствие здесь — всего лишь вопрос времени. Последствиями хронической артериальной гипертензии могут быть сердечная и почечная недостаточность, нарушение зрения, инсульт, ишемическая болезнь сердца. Повышенное давление можно с полным правом назвать «миной замедленного действия».
3. Повышенное давление можно нормализовать, пропив курс «правильных» лекарств. Увы, таких лекарств сегодня нет. Если давление повышено, лечение должно быть постоянным, и препараты, снижающие давление, необходимо принимать регулярно. Если состояние нормализуется, по рекомендации врача дозы могут быть снижены, вплоть до минимальных. Однако полностью противогипертонические препараты обычно не отменяются. Это связано с тем, что прекращение их приема, как правило, снова ухудшает состояние больного.
К тому же нужно ясно осознавать: только лекарствами с гипертонией не справиться — необходимо изменить образ жизни, отказаться от вредных привычек и т. д.
Методы лечения
Лечение нарушений почечного давления предполагает постановку 2 задач: восстановление полноценной работоспособности почек, мочевыводящей системы и терапия, устраняющая причины почечной гипертонии.
Медикаментозный метод
На дому понизить высокое давление бывает крайне затруднительно, поэтому врач назначает комплексный прием препаратов. В зависимости от тяжести заболевания врач прописывает лекарства из групп:
- диуретиков, останавливающих реабсорбцию солей и ускоряющих их выведение с мочой;
- веществ, снижающих уровень всасывания кальция, для снятия избыточного напряжения мышц сердца;
- ингибиторов АПФ, блокирующих ферменты организма, вызывающие гипертонию;
- бета-блокаторов.
Аппаратный способ
Процедура фонирования нередко используется в комплексном лечении. Во время процедуры на пациента воздействуют звуковыми волнами определенной частоты, что способствует ускорению выведения из организма мочевой кислоты, стабилизации работы почек и нормализации АД.
Хирургическое лечение повышенного АД
При тяжелых стадиях заболевания, когда народные средства не помогают, а побочные эффекты от медикаментозного лечения могут нанести непоправимый вред организму, лечащий врач принимает решение о хирургическом вмешательстве.
Обычно операцию проводят при выявлении поликистоза почек, онкологических новообразованиях и врожденных аномалий строения почек.
При диагностированном сужении просвета артерии надпочечника пациента отправляют на баллонную ангиопластику.
В крайне редких случаях при сильных поражениях сосудов почки хирург принимает решение о проведении нефрэктомии – удалении почки. Это говорит о сильно запущенной стадии заболевания, когда угроза жизни от артериальной гипертензии слишком высока.
Методы народной медицины
Врачи подтверждают, что можно вылечить повышенное АД, дополняя любой вид терапии природными лекарствами:
- настой толокнянки снижает давление в почках;
- употребление семян укропа очищает сосуды почек;
- сбор из листьев березы, ромашки, дикой груши, рогоза и золототысячника уменьшает воспалительные процессы и снижает АД.
Каждый рецепт предварительно необходимо согласовывать с врачом. Также рекомендуется свести к минимуму количество потребляемой соли.
propochki.info
Что это за показатели?
Одним из главных жизненных показателей здоровья организма считается уровень артериального давления (АД). В медицине выделяется несколько его разновидностей, а именно систолическое и диастолическое. Первое называют сердечным и указывает на работу миокарда. В этот момент прослеживается изменения, которые происходят в момент прокачки крови через сердце в аорту. Повышенное значение сигнализирует о быстром износе сосудистой системы.
Второй показатель отвечает за нижнее или почечное давление. Оно характеризует состояние кровотока и сосудистый тонус. Процесс фиксируется в момент выталкивания крови из миокарда в кровеносные проходы, когда происходит давление на их стенки. Это действие регулируется почками, поэтому также называется нижним. Если существуют патологии парного органа выделительной системы, у человека начинают меняться показатели.
Что значит нижнее АД?
Нижнее давление означает гемодинамику в состоянии относительного покоя сердечной мышцы. Сосудистые просветы заполняются кровью, а так как жидкая ткань достаточно тяжелая, то она стремится вниз.
Это значит то, что сосудистая система даже при отдыхающем сердце, находится в напряженности, чтобы поддерживать диастолическое давление.
Нижние цифры давления крови регистрируются в тот момент, когда в фонендоскопе наступает тишина. Нормы и отклонения нижнего давления:
- Оптимальное значение до 80.
- Максимальное значение нормы – 89.
- Повышенное АД – 89/94.
- Незначительная гипертензия – 94/100.
- Умеренная гипертензия – 100/109.
- Высокое АД – более 120.
Если у гипотоников нижние цифры менее 65, то это грозит помутнением сознания и обмороком, вследствие этого, при таких показателях нужно незамедлительно звонить в скорую помощь.
Однако есть и люди, у которых никогда не было диастолического давления равного цифре 80, у них показатели могут быть меньше 80 или больше, но при этом, в связи с их индивидуальными особенностями, это естественное состояние организма.
Как формируется и регулируется АД?
Главным объектом человеческого организма считается сердце. Именно оно перекачивает кровь по 2-м кругам сосудов, которые различаются между собой размерами.
Малый располагается в легких, где происходит обогащение тканей кислородом и избавление от углекислого газа. А по большему кругу кровь разносится между всеми внутренними органами и системами человека.
Чтобы поддерживать такой круговорот в организме человека, необходимо артериальное давление, которое создается сокращениями миокарда. Если прослушать удары сердца, то отчетливо можно услышать два звука, которые отличаются по громкости.
Как правило, первый звук чуть громче второго. Сначала происходит сокращение желудочков, после сокращается предсердие, наступает небольшая пауза.
В фазе сокращения образуется верхнее давление (систолическое) и пульс, который выступает его производным. Нижнее давление характеризуется фазой расслабленности миокарда.
В поддержании нормального давления крови принимает участие две системы его регулирования:
- Нервное регулирование.
- Гуморальное регулирование.
Механизм нервной регуляции заключается в том, что внутри стенок крупных артериальных сосудов, располагаются специфические рецепторы, улавливающие колебания давления.
В ситуациях, если давление повышенное, либо пониженное, рецепторы отправляют нервные импульсы в центр полушарий мозга, откуда и приходит сигнал, который ориентирован на стабилизацию давления.
Гуморальная регуляция влияет на гемодинамику посредством синтеза особых веществ – гормонов. К примеру, в ситуациях быстрого снижения давления крови, надпочечники провоцируют выработку адреналина и других веществ, направленных на повышение АД.
Стоит отметить, что тот механизм, который поддерживает уровень нормального давления у здорового человека, при наличии патологических состояний ведет к стойкому повышению давления со всеми негативными последствиями.
Высокое АД, повышение артериального давления, зачастую связывают с расстройством функционирования почек, в медицинской практике такое явление получило название почечной гипертензии. Как правило, почечное давление особенно часто возникает у пациентов младше 30-летнего возраста.
Показатели нормы людей разных возрастных групп:
- 15-21 год – 100/80, допустимо отклонение 10 мм.
- 21-40 лет – 120/80-130/80.
- 40-60 лет – до 140/90.
- После 70 лет – 150/100.
Как правило, у людей пожилого возраста, повсеместно диагностируется гипертония. Средние показатели – 150/100, но бывает 160/90-100.
Как распознать почечную гипертонию?
Артериальная гипертензия (стойкое повышение артериального давления от 140/90 мм рт. ст. и выше) – сегодня одно из самых распространенных заболеваний. При этом, по статистике, 25-50% всех случаев гипертонии в молодом возрасте возникает из-за нарушений работы почек.
Как распознать почечную (нефрогенную) гипертензию, читателям «ВВ» рассказывает кандидат медицинских наук, известный владимирский врач-кардиолог Павел Новосельский.
– Павел Альбертович, почему сбой в работе почек влияет на артериальное давление?
– Высокое давление редко возникает без причины. В большинстве случаев артериальная гипертензия выступает следствием прогрессирующего поражения какого-либо органа, в том числе и почек. Необходимо определить этот орган и разобраться, почему он перестал правильно работать, и принять меры.
Все сложнее, когда причинно-следственные связи не очевидны. Болезни почек – классический пример того, как давление может нарушать работу почек, а те, в свою очередь, – повышать давление.
Как только АД падает, головной мозг посылает сигнал к сужению просвета сосудов, в том числе сосудов почек.
Те в ответ выбрасывают в кровь ренин – специфическое вещество, которое затем превращается в ангиотензин.
Ангиотензин, сужая сосуды, стимулирует секрецию альдостерона – гормона надпочечников, задерживающего в организме натрий и воду. Именно каскад «ренин-ангиотензин-альдостерон» запускает стойкий подъем АД.
Воспалительный процесс в почках – тоже сигнал головному мозгу. Он предупреждает о том, что почки перестают справляться. Защитной реакцией организма также будет сужение сосудов почек и сниженное поступление питательных веществ к ним.
Если инфекция надолго поселяется в мочевыводящей системе, головной мозг раз за разом повторяет однотипные действия, что приводит к устойчивому сосудистому спазму. Возникшее повышение АД ухудшает функцию почек. В итоге гипертензия является и причиной, и следствием болезней почек.
В таких случаях определить, что первично, бывает сложно.
– По цифрам АД можно понять, что причиной гипертонии стали проблемы с почками?
– В случае почечной гипертонии в первую очередь повышается нижнее (диастолическое) давление (90/100 мм рт. ст. и выше). Верхнее (систолическое) при этом либо возрастает (170 мм рт. ст. и выше), либо не изменяется вовсе. Разница между их значениями порой составляет всего 20-30 мм рт. ст.
– На что еще стоит обратить внимание, если есть подозрения на почечную гипертензию?
– Единожды поднявшись, высокое давление держится постоянно: днем и ночью, при нагрузках и в спокойном состоянии. Даже яркими эмоциями их не сдвинуть.
На мысль о больных почках должны также навести боль или ощущение зябкости в области поясницы; болезненное или учащенное мочеиспускание и жажда (особенно ночью); кратковременное повышение температуры тела; плохие анализы мочи (белок, лейкоциты, эритроциты, бактерии в моче).
– К какому специалисту обращаться?
– В первую очередь надо определиться, что привело к повышению давления. В течение недели проводим ежедневный двукратный (утром и вечером) замер давления, аккуратно вносим данные в дневник самоконтроля. Прислушиваемся к ощущениям, записываем жалобы. С дневником самоконтроля обращаемся к терапевту.
Уточнить диагноз по почкам помогут УЗИ почек (для выявления врожденных и приобретенных аномалий почек, опущения почек) и анализ мочи: общий анализ (берется обычная моча в течение дня), анализ по Нечипоренко (средняя порция утренней мочи), анализ на микроальбуминурию (обнаруживает белок на ранней стадии поражения почек).
Такое обследование лучше проводить ежегодно, чтобы держать артериальную гипертензию под контролем и не пропустить поражение почек, даже если его не обнаружили первично.
– Кто в группе риска?
– Основные жертвы почечной гипертензии – мужчины в возрасте до 40 лет с избыточным весом, а также женщины с артериальной гипертензией при беременности и во время родов.
– Чем опасна почечная гипертония?
– Длительное повышение диастолического давления быстро приводит к почечной недостаточности (как результат – уменьшение почек в размерах, их сморщивание), а та в свою очередь, создавая задержку жидкости в организме, запускает сердечную недостаточность.
Кроме того, не поддающееся лечению высокое АД чревато кровоизлияниями в сетчатку глаза – вплоть до ее отслоения.
Также стоит отметить, что в суженных сосудах кровь становится более вязкой, на стенках артерий, потерявших былую эластичность, быстрее оседают бляшки, закупоривают просвет. Это повышает в разы вероятность развития инфаркта/инсульта в молодом возрасте.
– Что спасать: сосуды или почки?
– И сосуды, и почки. В случае если вина почек в повышении АД доказана, их нужно лечить, одновременно принимая лекарства от давления. Часто бывает: воспалительный процесс в мочевыводящей системе остановили (в начальной стадии болезни), и давление значительно снижается, даже приходит в норму.
Если изменения в почках хронические, препараты принимают постоянно – даже при нормализации давления. Их прием направлен на то, чтобы сберечь сосуды от чрезмерной нагрузки и вернуть им былую эластичность.
Снижение веса в такой ситуации архиважно, это снижает нагрузку на почки и сосуды. И обязательно ограничьте потребление соли как причину задержки жидкости в организме и повышения тонуса сосудистой стенки, а с ними и повышения АД.
Думаю, не лишним будет напомнить: таблетки назначает врач. Именно он подбирает группы препаратов, которые учитывают работу почек и связанные с ними механизмы повышения АД.
Заголовок в газете: «А давление, батенька, у вас от почек»
Источник: https://vedom.ru/news/2019/04/02/34443-a-davlenie-batenka-u-vas
Причины заболевания
Существует прямая взаимосвязь между почками и повышенным диастолическим давлением. Причиной поражения почек, повышающего АД до нефрогенной артериальной гипертензии, считают:
- аномалии в развитии организма: недоразвитость внутренних органов, поликистоз почек, удвоение почки обоих типов;
- воспалительные процессы в почечных тканях – пиелонефрит и другие болезни.
Медики делят первопричины вазоренальной почечной гипертонии (заболевание сосудистой системы) на приобретаемые в течение жизни и врожденные. Ко вторым относятся:
- патологическое сужение почечной артерии;
- узость просвета аорты или ее полная закупорка (разрастание тканей стенок).
Приобретенные причины прогрессирующего заболевания почек:
- нефропатия, появившаяся после поражения организма диабетом;
- возрастная атрофия почечной ткани;
- мочекаменная болезнь;
- уплотнения фиброзной капсулы органа.
Развитие почечной недостаточности ускоряет появление почечной гипертензии. В этом случае пренебрежение проявлениями и отсутствие лечение может привести к летальному исходу. При первых же симптомах болезни необходимо обратиться к терапевту для направления на анализы и к нефрологу.
Помимо перечисленных, причинами повышения АД могут стать заболевания:
- системная красная волчанка;
- склеродермия;
- поражения организма вследствие диабета;
- болезни печени;
- классическая гипертоническая болезнь.
Первая помощь больному с повышенным артериальным давлением
При резком ухудшении самочувствия гипертоника, прежде всего, необходимо вызвать врача.
Пока врач не приехал, первая помощь при повышенном артериальном давлении заключается в следующем:
- принять положение полусидя в постели или в удобном кресле;
- согреть стопы и голени с помощью грелки, ножной горячей ванны, горчичников на голени;
- внутрь принять корвалол (или валокордин) — 30-35 капель, а также внеочередную дозу того препарата, который систематически принимает больной;
- при загрудинной боли немедленно положить нитроглицерин под язык;
- воздержаться от еды;
- при интенсивной головной боли принять таблетку мочегонного препарата, если он уже применялся для лечения.
Нижнее и верхнее артериальное давление
Кровяное давление – это важный показатель, отражающий состояние системы кровеносных сосудов и здоровья в целом. Чаще всего, говоря о давлении, подразумевают артериальное, когда кровь движется от сердца. Измеряется оно в миллиметрах ртутного столба и определяется количеством крови, которое перекачивает сердце за единицу времени, и сопротивлением сосудов. АД не одинаково в разных сосудах и зависит от их размера. Чем крупнее сосуд, тем оно выше. Самым высоким оно является в аорте, и чем она ближе к сердцу, тем выше значение. За норму принимают давление в артерии плеча, это связано с удобством для его измерения.
Все знают, что значение АД записывается двумя цифрами в виде дроби, но не всем понятно, как это выражение расшифровать. Это означает, что измеряют его, в тот момент, когда происходит сердечное сокращение и выброс крови (при этом АД достигает максимального уровня), и тогда, когда сердце расслаблено и пассивно наполняется кровью (при этом АД минимально). Первое – систолическое, или верхнее, второе – диастолическое, или нижнее артериальное давление.
Систолическим называют давление, которое испытывают сосудистые стенки в момент систолы (сокращения мышцы сердца). АД записывается в виде дроби, и цифра сверху обозначает уровень систолического, поэтому его называют верхним. От чего зависит его величина? Чаще всего от следующих факторов:
- силы сокращения сердечной мышцы;
- тонуса кровеносных сосудов, а значит, и их сопротивления;
- количества сокращений сердца в единицу времени.
Идеальное верхнее АД – 120 мм рт. столба. Нормальное находится в диапазоне от 110 до 120. Если оно больше 120, но менее 140, говорят о прегипотензии. Если АД – 140 мм ртутного столба и выше, оно считается повышенным. Диагноз «артериальная гипертензия» ставится в том случае, если на протяжении длительного времени наблюдается стойкое превышение нормы. Единичные случаи роста АД гипертонией не являются.
АД может постоянно изменяться в течение дня. Это связано с физической активностью и психоэмоциональными нагрузками.
Причины повышения верхнего АД
Систолическое давление может повыситься у здоровых людей. Происходит это по следующим причинам:
- при стрессе;
- во время физической нагрузки;
- после употребления алкоголя;
- при употреблении соленой пищи, крепкого чая, кофе.
К патологическим причинам повышения относятся следующие:
- почечные патологии;
- ожирение;
- нарушения в работе надпочечников и щитовидной железы;
- атеросклероз сосудов;
- нарушения в работе клапана аорты.
Если верхнее давление повышено, какие-либо проявления могут отсутствовать, но при длительной и устойчивой гипертензии появляются следующие симптомы:
- головная боль, обычно в области затылка;
- головокружение;
- затрудненное дыхание;
- тошнота;
- мелькание мушек перед глазами.
Причины пониженного систолического АД
Оно может временно снижаться в следующих случаях:
- при утомлении;
- перемене климата и погоды;
- в первом триместре беременности;
- при физических нагрузках.
Такое состояние не является отклонением от нормы и быстро нормализуется без каких-либо вмешательств.
Низкое систолическое АД характеризуется повышенной сонливостью и вялостью
Лечение требуется, если понижение АД – симптом заболеваний, таких как:
- нарушения в работе клапана сердца;
- брадикардия (снижение ЧСС);
- интоксикации;
- сахарный диабет;
- травмы головного мозга.
Симптомы низкого систолического АД
Если верхнее давление понижено человек испытывает:
- упадок сил;
- сонливость;
- раздражительность;
- апатию;
- потливость;
- ухудшение памяти.
Оно показывает, с какой силой кровь давит на сосудистые стенки в момент диастолы (расслабления сердечной мышцы). Это давление называют диастолическим и оно является минимальным. Зависит оно от тонуса артерий, их эластичности, частоты сердечных сокращений и общего объема крови. Нормальное нижнее давление – 70-80 мм ртутного столба.
Причины повышенного диастолического АД
А еще советуем почитать:Можно ли пить кофе при гипертонии
Единичные случаи его повышения не являются патологией, так же как и временный рост при физической активности, эмоциональных нагрузках, изменении погодных условий и т. д. О гипертонии можно говорить только при устойчивом его повышении. Более подробно о причинах повышения нижнего давления и его лечении можно прочитать здесь.
К повышению могут привести:
- болезни почек;
- высокое почечное давление;
- нарушения работы надпочечников и щитовидной железы (усиление выработки гормонов);
- заболевания позвоночника.
Симптомы повышенного нижнего АД
При повышении диастолического давления могут появиться следующие жалобы:
- головокружение;
- боль в груди;
- затрудненное дыхание.
При длительном повышении могут возникнуть нарушения зрения, мозгового кровообращения, риск инсульта и инфаркта.
При повышенном диастолическом АД повышается риск развития инсультов и инфарктов
Причины низкого диастолического АД
Такой симптом характерен для следующих патологий:
- обезвоживания;
- туберкулеза;
- нарушений работы аорты;
- аллергических реакций и других.
Диастолическое давление может упасть у женщин в период беременности. Это может стать причиной гипоксии (кислородного голодания), что может быть опасным для будущего ребенка. Более подробно о причинах понижения нижнего давления и способах его повышения можно узнать здесь.
Симптомы пониженного диастолического АД
Если нижнее давление понижено, могут появиться такие симптомы, как:
- сонливость;
- вялость;
- головные боли;
- головокружения.
Какой должна быть разница между верхним и нижним давлением
Мы знаем, какое давление является оптимальным. Это 120/80 мм ртутного столба. Значит, нормальная разница между нижним и верхним АД составляет 40 единиц. Она называется пульсовым давлением. Если эта разница увеличивается до 65 и более, вероятность развития сердечно-сосудистых осложнений значительно повышается.
Чаще всего большая разница между верхним и нижним давлением диагностируется у людей старшего возраста
Большой разрыв чаще всего наблюдается у пожилых, поскольку именно для их возраста характерно изолированное повышение верхнего АД. С возрастом вероятность развития изолированной систолической гипертонии только увеличивается, и особенно резко после 60 лет.
На уровень пульсового давления влияет растяжимость аорты и близлежащих больших артерий. Аорта обладает высокой растяжимостью, которая снижается с возрастом по причине естественного износа тканей. Эластические волокна замещаются коллагеновыми, которые более жесткие и менее эластичные. Кроме этого, с возрастом у многих на стенках артерий откладывается холестерин, липиды и соли кальция. Таким образом, чем больше солей кальция и коллагена, тем хуже растягивается аорта. Чем хуже растягиваются стенки артерии, тем больше разница между нижним и верхним давлением.
Высокое значение пульсового давления – главный фактор риска развития инсультов и других сердечно-сосудистых осложнений у пожилых людей.
Заключение
Очень важно поддерживать АД на оптимальной отметке – 120/80 мм рт. столба (людям с пониженным АД – 115/75). Следует помнить, что прегипертензия (от 120/80 до 139/89) – это риск развития сердечно-сосудистых осложнений. Каждый миллиметр ртутного столба выше 120/80 увеличивает эту вероятность на 1-2 процента, особенно у людей после 40 лет.
serdec.ru
Какое давление почечное а какое сердечное: как определить верхнее и нижнее?
Когда происходит повышение артериального давления, речь идет о таком патологическом состоянии, как гипертония.
Однако эта аномалия может свидетельствовать о серьезных проблемах не только в работе сердечно-сосудистой системы, но и почек.
Чтобы точно определить, что стало причиной появления симптомов гипертензии, необходимо сначала понять, каким бывает артериальное давление, а именно, детально рассмотреть его разновидности.
Виды АД и причины его повышения
Кровяное давление принято разделять на 2 группы: систолическое и диастолическое. В народе эти разновидности АД называют «верхним» и «нижним», либо «сердечным» и «почечным» соответственно.
Систолическое давление является главным индикатором работы сердца. Иными словами, оно показывает, с какой силой происходит «перекачка» крови сердцем. Однако важно помнить, что ускорение сердечного ритма далеко не всегда приводит к поднятию кровяного давления у человека. Эта аномалия напрямую зависит от того, какие факторы привели к учащенному сердцебиению.
Диастолическое давление – это основной показатель состояния здоровья кровеносных сосудов, а также их тонуса. Диастола – это момент полного расслабления сердечных мышц. Когда сердце разжимается, кровь, которая из него поступает в кровеносные сосуды, давит на их стенки. Именно от силы этого воздействия зависит так называемое «почечное» давление.
Почему диастолическое КД связывают именно с почками? Потому что оно регулируется функциями почек, и если в них начинается какой-либо воспалительный или любой другой патологической процесс, то эти отклонения от нормы сразу же сказываются на показателях «нижнего» кровяного давления.
В норме показатели кровяного давления должны быть или 110/70, либо 120/80 (это зависит от индивидуальных особенностей организма каждого отдельно взятого человека).
Если же они отклоняются в ту или иную сторону, это должно вызвать обеспокоенность, поскольку гипертония и гипотония не являются нормальными явлениями.
Чтобы измерить артериальное давление, прибегают к использованию такого аппарата, как сфигмоманометр (неинвазивный метод измерения артериального давления). Единицей измерения АД являются миллиметры ртутного столбика (мм рт. ст.), даже несмотря на то, что сегодня существует множество электронных приборов, при изготовлении которых ртуть не была применена.
Причинами повышения сердечного и почечного давления могут послужить:
- курение;
- употребление алкоголя в больших дозах;
- дефицит жидкости в организме;
- неправильное питание;
- ожирение;
- патологии сердечно-сосудистой системы;
- врожденные пороки сердца;
- аритмия;
- пиелонефрит;
- гломерулонефрит;
- чрезмерное употребление соли, что приводит к задержке воды в тканях;
- ишемия, при которой может страдать, как одна почка, так и обе;
- бесконтрольный прием лекарственных препаратов;
- почечная недостаточность;
- синдром Кушинга;
- опухоли, локализующиеся в надпочечниках, и вызывающие повышенный выброс адреналина в кровь;
- патологии щитовидной железы.
Прежде чем принимать решения о целесообразности применения лекарственных препаратов для борьбы с повышенным АД, необходимо точно установить причину аномалии. Для этого нужно обратиться за помощью к врачу (кардиологу или урологу). Только после проведения диагностики можно будет говорить о наличии серьезных заболеваний почек или сердца, а также будет ставиться вопрос о дальнейшей терапии.
Симптоматика при повышении АД и возможные осложнения
Разобравшись с вопросом, почечное давление – это нижнее (диастолическое) или верхнее (систолическое), необходимо понять, как правильно определить, с чем связано его повышение.
Чтобы с точностью определить причину недомогания, необходимо в первую очередь обратить внимание на наличие патологических состояний.
Симптомы, сигнализирующие о сердечных проблемах, разительно отличаются от признаков проявления почечных болезней. Соответственно, будут отличаться и методы лечения.
Когда у человека повышается «сердечное» давление, у него могут проявиться такие признаки артериальной гипертензии:
- интенсивные, пульсирующие головные боли (в висках, лобных долях или затылке);
- тошнота, иногда возможна рвота (при значительном повышении АД);
- «мушки» или белые пятна перед глазами;
- тахикардия;
- сердечные боли;
- головокружение;
- шум или заложенность в ушах;
- учащение пульса и др.
Зачастую повышение сердечного давления не сопровождается подъемом почечного, однако такие аномалии, все же, случаются. В этом случае речь может идти о задержке жидкости в организме, однако самостоятельно принимать меры по ее выведению нельзя – это может привести к усугублению состояния больного.
Почечная гипертония имеет свои особенности проявления, которые очень легко отличить от сердечной артериальной гипертензии. Это касается не только показателей «нижнего» давления сфигмоманометра, но и самочувствия пациента в целом.
Особенностями почечной гипертонии являются:
- повышенное АД, которое очень трудно понизить, и которое довольно быстро поднимается снова;
- примеси крови в моче;
- наличие белка в моче (при клиническом исследовании);
- изменение цвета (а иногда и запаха) мочи;
- отечность конечностей и лица;
- тянущие боли в пояснице разной интенсивности;
- черные пятна перед глазами;
- интенсивные головные боли (или мигрени);
- учащение сердечного ритма;
- при УЗИ наблюдается наличие шума в почечных артериях.
Если такая симптоматика не проходит на протяжении длительного периода времени, необходимо обратиться к урологу. Подобные проявления почечной гипертонии способны приводить к серьезным последствиям, которые могут быть опасны для жизни больного.
Осложнения при повышении диастолического давления могут как сопровождать патологию, так и развиваться намного позже проявления первых ее симптомов.
Последствия почечной гипертонии могут выражаться в:
- сердечной или почечной недостаточности;
- нарушениях мозгового кровообращения;
- тяжелом поражении почечных артерий;
- кровоизлияниях в глазную сетчатку;
- изменении состава крови;
- атеросклерозе сосудов;
- нарушении обмена липидов в организме.
Чтобы снизить риск развития вышеперечисленных осложнений, необходимо пройти диагностику, обратившись к урологу или нефрологу (в зависимости от заболевания и тяжести его протекания).
Методы диагностики, лечения и профилактики
Медицинское обследование почек при повышенном «нижнем» давлении включает в себя такие процедуры:
- ОАМ (общий анализ мочи).
- Анализ крови на кератин (с целью расчета СКФ).
- УЗИ почек.
- Урография почек.
- МРТ почек.
- КТ.
- Ангиография.
- Ультразвуковая допплерография почечных сосудов.
После проведения всех необходимых исследований лечащий врач сможет подобрать эффективные лекарства для снижения артериального давления, а также для устранения причины, повлекшей развитие почечной гипертонии.
Терапия почечной гипертонии проводится по 3 основным принципам:
- Устранение первопричин его развития.
- Применение лекарственных препаратов для коррекции артериального давления в почках.
- Инструментальные методы терапии, направленные на снижение АД в почках и улучшение общего самочувствия пациента.
О применении народных средств, в частности, отваров лекарственных растений, обладающих гипотензивными свойствами, может идти речь только после предварительной консультации с врачом.
Если имеет место сужение почечных артерий, прибегают к такой методике лечения, как баллонная ангиопластика. Данная процедура проводится следующим образом.
В почечную артерию больного вводится специальный катетер с небольшим баллоном на конце. Когда агрегат достигает артерии, он увеличивается в размерах, таким образом, расширяя ее. После завершения манипуляции катетер аккуратно извлекается.
Данная процедура способна снизить давление, а также улучшить кровообращение в сосудах.
Чтобы предотвратить частые рецидивы почечной гипертонии, достаточно соблюдать следующие правила:
- Нужно приобрести сфигмоманометр и регулярно измерять артериальное давление. При первых признаках его повышения необходимо принимать гипотензивные препараты, прописанные врачом. Без консультации со специалистом лучше ничего не предпринимать, чтобы не навредить собственному здоровью.
- Стоит тщательно следить за своим весом. При необходимости вовремя избавляйтесь от лишних килограммов.
- Обязательно нужно снизить количество соли, употребляемой в пищу. Это поможет избежать задержки жидкости в тканях.
- Необходимо отказаться от курения и употребления алкогольных напитков.
- В меру нужно выполнять физические упражнения.
Помимо этого, стоит взять на заметку несколько полезных советов, которые также помогут поддержать здоровье почек, в частности, нужно:
- употреблять по 1 ложке морской капусты после каждого приема пищи;
- ежедневно пить рыбий жир (достаточно будет 1 ч. л.) и выбирать для еды жирные виды рыбы;
- в салаты, горячие и холодные блюда добавлять лук и чеснок;
- каждый вечер, перед отходом ко сну, пить по 1 стакану такого напитка: смешать 200-250 мл кефира с натертым или выдавленным через чесночницу чесноком, добавить 0,5 ч. л. измельченной зелени;
- ежедневно принимать отвар или настойку боярышника, что предотвратит скачки артериального давления;
- пить свежеотжатые мультивитаминные соки, приготовленные из свеклы, моркови и сельдерея.
Конечно, почечная гипертония лечится очень просто, однако лучше не допускать ее развития. Если же это произошло, не нужно заниматься самолечением! Лучше доверить этот вопрос профессиональному врачу: только квалифицированный специалист сможет подобрать адекватные методы терапии, сохранив пациенту здоровье, и предотвратив развитие осложнений.
Дайте нам об этом знать – поставьте оценку Загрузка…
Источник: https://VseProPechen.ru/pochki/bolezni-02/serdechnoe-i-pochechnoe-davlenie.html