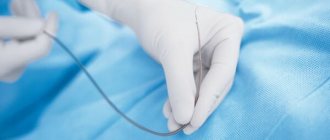
Эмболизация — малоинвазивная процедура, которая может дополнять хирургическое лечение или использоваться самостоятельно. Хирург через прокол в бедренной артерии проводит специальный катетер в артерии, непосредственно питающие опухоль и через него закрывает их специальными частицами — эмболами, которые перекрывают кровоток. В ряде случаев используют эмболы, способные выделять химиопрепарат в ткань опухоли — такое вмешательство называется химиоэмболизация.
Эмболизация применяется для лечения многих заболеваний. С начала XXI века эта процедура получает все более широкое применение и в онкологии, в первую очередь из-за своей эффективности и малоинвазивности — эмболизации безболезненны, не требуют наркоза, инструмент вводится через пункцию артерии, т. е. нет никакой операционной раны.
Эмболизация аневризмы
Используйте навигацию по текущей странице
- О методе
- Заболевания
- Стоимость
- Врачи
- Вопросы/ответы
- Советы и статьи
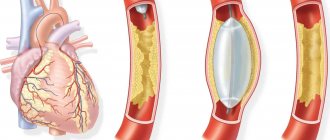
Эмболизация аневризм – современный метод высокотехнологичного лечения патологического выпячивания сосудов. Аневризмы – это мешковидное или веретенообразное расширение сосуда с истончением его стенки. Тонкая сосудистая стенка может разорваться и вызвать большое кровотечение, которое без помощи хирургов, вероятно убьёт пациента. Аневризму можно вырезать, отключить или закрыть. Преднамеренная окклюзия (закрытие) просвета кровеносного сосуда с помощью специально введённого в лечебных целях вещества (эмбола) , называется эмболизацией.
Эмболизация — это малоинвазивная процедура, являющаяся альтернативой хирургии. Она показана в случаях, когда выполнение открытого оперативного вмешательства очень травматично или чревато осложнениями. В нейрохирургии эндоваскулярная эмболизация аневризмы головного мозга всё больше вытесняет операции с трепанацией черепа.
Цель эмболизации аневризмы заключается в предотвращении кровотока в аневризматическом мешке путём заполнения его полости специальными спиралями. Это должно предотвратить разрыв и кровотечение. Эндоваскулярная эмболизация аневризмы головного мозга не восстанавливает области уже повреждённого мозга.
Материалами для окклюзии служат спирали, специальные губки или гистоакрил. Для лечения аневризмы обычно используются спирали, либо эмболизирующее вещество.
Спирали бывают разной конфигурации, длины и диаметра. Структурные спирали изготавливают из платины, которая при введении в сосуд сворачивается в трёхмерную фигуру для заполнения полости аневризмы.
Могут потребоваться дополнительные устройства, такие как стент, чтобы помочь удержать спирали внутри аневризмы. Вмешательство с помощью стента подразумевает постоянное размещение его в сосуде, прилегающем к аневризме, для обеспечения поддержки, которая удерживает спирали внутри мешка. Самыми сложными технологиями пользуются для эмболизации аневризм сосудов головного мозга, потому что риски заболевания очень высоки, а доступ к ним, открытым методом очень затруднён.
Эмболизация — это малоинвазивная процедура, являющаяся альтернативой хирургии. Она показана в случаях, когда выполнение открытого оперативного вмешательства очень травматично или чревато осложнениями. В нейрохирургии эндоваскулярная эмболизация аневризмы головного мозга всё больше вытесняет операции с трепанацией черепа.
Ход операции
Хирургическое клипирование выполняют путем наложения специального устройства на шейку выпячивания. В этом случае ее выводят из системного кровотока, сохраняя функцию здорового сосуда.
Для осуществления закупорки сосуда пациенту назначают общую анестезию. Эмболизация аневризмы начинается с внутривенного введения контрастного препарата в бедренную артерию. В вену, расположенную в области локтевого сустава, ставят катетер для вливания растворов. С помощью рентгеновского аппарата определяют движение контрастного вещества. В сосуд вводят спираль.
На устройстве закрепляются нити фибрина, клетки крови, образующие тромб. Он останавливает кровоток и уменьшает выпячивание стенки сосуда. При проведении процедуры все препараты доставляют к тканям через катетер.
После определения выпячивания вводится склерозирующее средство. В результате соединения стенок сосудов приостанавливается ток крови, уменьшается риск их разрыва и появления массивного кровоизлияния. Процедура длится около 60 минут. Пациент должен соблюдать постельный режим в течение 8 часов. Для устранения множественных дефектов требуется провести 3-4 процедуры.В некоторых случаях применяется стереотаксическая хирургия.
Эндоваскулярное вмешательство восстанавливает ток крови, а стентирование сонных артерий предотвращает нарушение мозгового кровообращения и летальный исход.
Эмболизация артерий и вен
Эмболизация вен и артерий — это малоинвазивная эндоваскулярная операция. Выполняется рентгенохирургическим методом и заключается в избирательной закупорке вен и артерий эмболами — специальными мелкодисперсными наполнителями или лекарственными препаратами. Целью закупорки является выведение патологически измененного участка кровеносной сети из общего кровообращения. Это может быть необходимо при сосудистых аномалиях (опасное расширение и истончение стенок сосудов), кровотечениях или опухолях для прекращения их питания.
Эндоваскулярные хирурги выполняют эмболизацию вен и артерий любой сложности, характера патологии и локализации, включая мозговые артерии.
Эмболизация вен и артерий — это малоинвазивная эндоваскулярная операция. Выполняется рентгенохирургическим методом и заключается в избирательной закупорке вен и артерий эмболами — специальными мелкодисперсными наполнителями или лекарственными препаратами. Целью закупорки является выведение патологически измененного участка кровеносной сети из общего кровообращения. Это может быть необходимо при сосудистых аномалиях (опасное расширение и истончение стенок сосудов), кровотечениях или опухолях для прекращения их питания.
Эндоваскулярное лечение аневризм — эмболизация и стентирование
Сегодня мировая медицинская практика не содержит определенных правил при подборе тактики ведения пациентов с аневризматической болезнью головного мозга (АБГМ). Подбор оптимального метода лечения аневризм зависит от субъективных факторов: месторасположения, морфологических особенностей самой аневризмы (мешотчатая, фузиформная), ширины шейки аневризмы, наличия или отсутствия и локализации гематомы, тяжести общефизического состояния пациента, а также сроков его поступления в медучреждение. Лечебная стратегия обуславливается уровнем безопасности оперативного вмешательства и нацелена на снижение травматичности оперативных манипуляций.
Сегодня мировая медицинская практика не содержит определенных правил при подборе тактики ведения пациентов с аневризматической болезнью головного мозга (АБГМ). Подбор оптимального метода лечения аневризм зависит от субъективных факторов: месторасположения, морфологических особенностей самой аневризмы (мешотчатая, фузиформная), ширины шейки аневризмы, наличия или отсутствия и локализации гематомы, тяжести общефизического состояния пациента, а также сроков его поступления в медучреждение. Лечебная стратегия обуславливается уровнем безопасности оперативного вмешательства и нацелена на снижение травматичности оперативных манипуляций.
Подготовка и проведение процедуры
ЭМА проводит эндоваскулярный хирург. Операция эмболизации не требует общего наркоза, поскольку сосуды не имеют нервных окончаний. Безболезненно и само введение эмболов, поэтому достаточно местной анестезии в месте прокола. Для того чтобы избежать инфекционных осложнений и развития воспаления, пациентке в течение 5 дней до процедуры и 5 дней после вводят антибиотики.
Через прокол в паховой области в бедренную артерию вводят тонкий катетер, который затем заводят в обе маточные артерии. Важно установить катетер так, чтобы эмболы попали именно в артерии миоматозных узлов. Сперва через катетер вводят контрастный препарат на основе йода и проводят рентгенографию. Это позволяет специалисту убедиться, что катетер достиг нужного места. В данный момент пациентка может ощущать тепло в нижней части живота. Далее через катетер вводят взвесь с эмболами. Завершает операцию контрольная ангиография. Убедившись, что миома обескровлена, хирург удаляет катетер из артерии. Место прокола закрывается специальным устройством.
Общая продолжительность процедуры зависит от опыта врача — в среднем это 10–15 минут. Далее пациентка переводится в палату, где ей проводится обезболивающая терапия. Уже через 2,5 часа после операции можно сгибать ноги, через 6–7 часов подниматься с кровати, принимать пищу.
Несмотря на кажущуюся простоту, эмболизация артерий — технически сложная процедура, которая требует от хирурга высокой квалификации и узких профессиональных знаний, в том числе в области рентгеноанатомии матки и органов малого таза, внимательности и высокой точности. Это во многом определяет успех ЭМА и минимальный риск негативных последствий.
Противопоказаний к ЭМА маточных артерий немного. Это аллергия на йодистые препараты, беременность, онкология и острые воспалительные процессы в матке и прилежащих органах.
Эндоваскулярная эмболизация аневризмы в Израиле
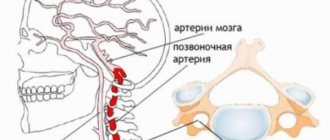
Чаще всего технология эндоваскулярной эмболизации используется в отношении аневризм головного мозга. Патологическое расширение сосудов в головном мозге чревато его разрывом, за чем следуют кровоизлияние в мозг и серьезные неврологические нарушения вплоть до смерти больного. Эндоваскулярная эмболизация аневризмы головного мозга в Израиле позволяет без оперативно вмешательства вывести аневризму из кровотока, тем самым обезопасив пациента от возможного кровоизлияния в мозг.
Как же проводится эндоваскулярная эмболизация аневризмы в Израиле? В области паха делают небольшой надрез и в артерию вводят катетер, за ходом которого врачи следят на мониторе. Катетер подводят к аневризме в головном мозге и вводят с помощью него миниатюрные спирали, которые и перекрывают доступ крови к аневризме. После этой процедуры катетер успешно выводится. Спустя некоторое время аневризма затягивается, и у пациента больше нет риск ее разрыва.
Бывает так, что ножка аневризмы слишком широкая, и микроспирали могут из нее выпасть в кровоток. В таких случаях используются специальные баллоны, которые закрывают вход в аневризму и предотвращают выпадение спиралей из нее.
В среднем эндоваскулярная эмболизация аневризмы головного мозга в Израиле длится 30-40 минут. В некоторых особенно тяжелых случаях операция может занять несколько часов. Сегодня эндоваскулярная эмболизация аневризмы в Израиле – это гарантия того, что в будущем пациент сможет избежать инвалидизации в связи с кровоизлиянием в мозг. В этой связи израильские врачи настоятельно рекомендуют пациентам своевременно проходить исследования во избежание сосудистых катастроф в будущем.
Перед тем как проводить эндоваскулярную эмболизацию в Израиле, пациент обязательно проходит ряд диагностических мероприятий. В частности необходимо выполнить развернутый анализ крови, УЗИ внутренних органов, анализы на наличие аллергических реакций и другие исследования. Если пациент принимает противовоспалительные или противосвертывающие препараты, то их прием нужно прекратить за неделю до предполагаемой процедуры.
Как проводится эмболизация артерий?
Эмболизация выполняется врачами-рентгенохирургами в специально оборудованной ангиографической операционной. Перед эмболизацией всегда проводят ангиографию. В сосуды вводят рентгенконтрастное вещество, в ходе чего записывают рентгеновское изображение в цифровом видеоформате. Это помогает врачу оценить расположение и анатомию сосудов, определить, из каких артерий осуществляется кровоснабжение опухоли.
Чаще всего эмболизацию выполняют под местной анестезией. В редких случаях приходится использовать общую анестезию (наркоз). За 4–5 часов до процедуры пациента просят ограничить прием пищи, иногда дают успокоительные препараты.
В большинстве случаев доступ к нужному сосуду получают через бедренную артерию, это самый типичный доступ для всех ангиографических исследований и вмешательств, но могут использовать и другие артерии в других местах (лучевую на запястье, плечевую в области локтевого сгиба и т. п.). Врач обрабатывает кожу антисептиком и делает небольшой прокол, вводит в артерию специальный катетер размером не более 1,5 мм и продвигает его до тех пор, пока не достигнет нужного сосуда. Через катетер в сосуд вводят эмболы, которые перекрывают его просвет.
Существуют разные виды эмболов:
- Поливинилалкоголь (PVA) представляет собой частицы размером от 50 до 1000 мкм. Это относительно недорогой и простой в применении препарат, однако, в настоящее время он считается устаревшим. Сейчас чаще всего применяют сферические эмболы, например, Bead Block и Embozene.
- Спирали из платины и нержавеющей стали. После установки в просвете сосуда на них быстро образуется тромб, который перекрывает кровоток. Иногда такие спирали применяют вместе с желатиновыми губками: сначала устанавливают спираль, а затем через катетер вводят губку — ее частички оседают между витками. Их применяют только для остановки кровотечений, обусловленных опухолями.
- Химиоэмболизация — введение в просвет сосуда эмболов, содержащих химиопрепарат. Таким образом, с одной стороны происходит закупорка сосудов, кровоснабжающих опухоль, а с другой химиопрепарат поступает непосредственно в ткань опухоли и не оказывает побочные эффекты, которые возникают при его введении в вену. При этом в самой опухоли создаются очень высокие концентрации препарата, невозможные при обычном введении. Мы применяем самые современные препараты для химиоэмболизации: DC Beads (Terumo, Япония) и Hepaspheres (Merit Medical, США)., которые высвобождают химиопрепарат в течение длительного времени, в стабильной дозировке.
- Радиоэмболизация — введение эмболов, содержащих радиоактивные изотопы. Эта процедура еще называется внутренней лучевой терапией, так как в опухоль изнутри вводят дозу радиации, разрушающей ее клетки. Для этого обычно используют изотоп Иттрий-90.
- Миома матки. Эмболизация маточных артерий — наименее травматичный способ лечения миомы матки, обладающий высокой эффективностью — около 98,5% женщин, перенесших эту процедуру, не нуждаются в дополнительном лечении.
- Аденома простаты. Эмболизация – эффективный, малоинвазивный способ лечения аденомы предстательной железы, который сегодня становится все более распространен в развитых странах.
- Варикоцеле — наименее инвазивная альтернатива хирургическому лечению, выполняется амбулаторно за 20–30 минут.
- Сосудистые мальформации различной локализации.
- Аневризмы — в первую очередь аневризмы головного мозга, способные вызвать геморрагический инсульт.
Основные механизмы патологического влияния артерио-венозной мальформации на головной мозг:
- Разрыв патологически изменённых сосудов клубка или аневризм артерий, питающих АВМ.
- Хроническая недостаточность кровообращения, вызванная артериовенозным шунтированием.
- Синдром прорыва нормального перфузионного давления.
Эндоваскулярные операции (эмболизации) – малоинвазивные; величина и локализация АВМ не влияют на риск процедуры. Технологический прогресс в последние годы привёл к тому, что эндоваскулярный метод стал методом выбора при лечении АВМ Риск осложнений – менее 3%, что меньше, чем годовой риск кровоизлияния.
Эффективность эмболизации
Эмболизационный метод лечения зарекомендовал себя с самой лучшей стороны. О его высокой эффективности можно судить по быстрому исчезновению симптомов заболевания.
Например, при лечении миомы матки уже через 14 дней начинается процесс замещения мышечной ткани узлов на соединительную. При этом узлы существенно сокращаются, не способны расти вновь и провоцировать прогрессирование заболевания. Уменьшение узлов занимает примерно 6-8 месяцев.
Обратите внимание! Эффективность метода доказана клинически. Кроме того, эмболотерапия позволяет перекрыть самые разные сосуды. Пациенты, прошедшие процедуру эмболизации, быстро забывают о боли и дискомфорте, возвращаясь к привычной жизни в кратчайшие сроки.
- активные – к ним причисляют смешанного вида АВМ ГМ (самая частая разновидность, при которой обнаруживается частичная деструкция капилляров) и фистулезного типа (артерия прямо переходит в вену, капиллярная сеть полностью разрушена);
- неактивные – капиллярные (телеангиоэктазии), венозные, артериовенозные кавернозные.
Ход операции
Современная методика проведения эндоваскулярных хирургических вмешательств позволяет осуществлять все необходимые манипуляции, не прибегая к трепанации черепа.
Такие операции проводятся в отделении нейрохирургии с применением общего наркоза. При этом предполагается обеспечение врачебного контроля за артериальным давлением больного и частотой его сердечного ритма.
В руку пациента вставляется игла для введения анестезии.
В паховой области делается разрез, обеспечивающий доступ к бедренной артерии, куда вставляется специальный катетер, который проводится по сосудам шеи, мозговым артериям и подводится к участку манипуляции. Через трубку микрокатетера осуществляется введение контрастного красящего вещества, позволяющего визуализировать процесс на мониторе.
Расположение дефектов и аномалий определяется посредством ангиографии. Конечным этапом операции является подача лекарства через катетер в проблемную область с целью закупорки кровеносных сосудов. Заполнение полости аневризмы искусственным материалом позволяет заблокировать поступление в нее крови из сосудистого русла.
Чтобы убедиться в удачном тромбировании сосудов и артерий, делаются контрольные снимки.
Продолжительность эндоваскулярной эмболизации может варьироваться от 30 минут до нескольких часов. В данном случае все зависит от сложности процедуры.
Катетер и иглы удаляются сразу после вмешательства. Пациента оставляют лежать в операционной на протяжении 6 часов. Затем больного переводят в палату для восстановления, где он должен будет наблюдаться в течение 2 дней.
Продолжительность эндоваскулярной эмболизации может варьироваться от 30 минут до нескольких часов. В данном случае все зависит от сложности процедуры.
Показания к проведению
Доктор перед назначением эмболизации учитывает возраст пациентки, размер и локализацию опухоли и узлов, тяжесть проявлений.
Основными показаниями к проведению процедуры являются:
- после неудачной операции;
- после родов;
- носовых кровотечений;
- при аневризме сосудов головного мозга;
- артериовенозные мальформации;
- в пищеводе
- фибромиома матки;
- поражение почек;
- злокачественные новообразования печени.
Кроме того, проводится эмболизация воротной вены перед проведением резекции печени.
- фибромиома матки;
- поражение почек;
- злокачественные новообразования печени.
Введение
Расширение и патологический рефлюкс крови по внутритазовым венам в 60–70% наблюдений сопровождается формированием синдрома тазового венозного полнокровия (СТВП), наиболее ярким симптомом которого служит хроническая тазовая боль (ХТБ) [1–3]. Данная патология является одной из частных причин возникновения ХТБ, ее выявляют у 15% женщин репродуктивного возраста и у 30% больных, обратившихся к гинекологу по поводу тазовых болей [4]. Экономические затраты на лечение ХТБ в США ежегодно превышают 800 млн долл. в год, а потери экономики, обусловленные временной нетрудоспособностью женщин с ХТБ, превышают 2 млрд долл. ежегодно [5]. Кроме того, тазовая боль служит причиной потери работы у 15% женщин, в 45% случаев она является причиной снижения трудоспособности [6]. По данным разных исследований, у 10% женской популяции имеет место расширение гонадных вен, из них у 60% формируется венозное полнокровие тазовых органов [7]. Характерными особенностями тазовой боли у пациентов с СТВП служат: локализация в левой либо правой подвздошной области, постоянный, тупой, ноющий характер боли, ее усиление во вторую фазу менструального цикла, при статических и физических нагрузках, использовании гестаген-содержащих препаратов, снижение или исчезновение боли после ночного отдыха, приема веноактивных средств. В Российских клинических рекомендациях по диагностике и лечению хронических заболеваний вен (2018) для характеристики болевого синдрома при СТВП рекомендован термин «венозная тазовая боль»
(ВТБ) — нециклическая боль продолжительностью более 6 мес., возникающая на фоне расширения внутритазовых вен, локализующаяся в малом тазу, снижающая качество жизни пациента и требующая медикаментозного или хирургического лечения [3]. По мнению N. Fassiadis (2006), у 10–30% женщин с неустановленной этиологией ХТБ их причиной служит СТВП [8]. Таким образом, проблема своевременного и эффективного лечения СТВП является значимой социально-экономической проблемой.
Несмотря на значительные успехи в сфере новейших медицинских технологий диагностики и лечения хронических заболеваний вен (ХЗВ), до настоящего времени вопросы выбора метода лечения СТВП, их эффективности в купировании симптомов заболевания далеки от своего решения. В равной мере это относится и к эндоваскулярным способам лечения СТВП [3, 9, 10]. Наиболее распространенным и изученным способом оперативного лечения СТВП служат вмешательства на гонадных венах [11, 12]. Одним из вариантов таких операций является эндоваскулярная эмболизация гонадных вен (ЭЭГВ) металлическими спиралями, химическими веществами либо специальными интравазальными окклюдерами. Вместе с тем, несмотря на большой опыт применения методики (более 1000 процедур), до настоящего времени нет объективных показаний к ее применению, данных об эффективности методики в купировании ВТБ в сравнении с альтернативными открытыми и эндоскопическими способами, а уровень рекомендаций к применению метода не превышает 2С [3, 13]. В связи с этим дальнейшее изучение вопросов патогенеза, диагностики и лечения СТВП, разработка новых лечебных методов и совершенствование имеющихся являются актуальными проблемами современной медицины.
Эмболизация как метод эндоваскулярного лечения.
Эмболизация — малоинвазивная рентгенхирургическая процедура. Состоит в избирательной окклюзии (закупорке) кровеносных сосудов специально введенными эмболами.
Эмболизация применяется для лечения широкого спектра патологий разных органов:
артериовенозных мальформаций (АВМ);
аневризмы сосудов головного мозга;
кровотечения в раннем послеродовом периоде;
кровотечения, вызванного неудачным хирургическим вмешательством
новообразования (лечение применяется для замедления или остановки кровоснабжения опухоли, что приводит к уменьшению её размеров, наиболее частый диагноз — гепатоцеллюлярная карцинома);
эмболизация воротной вены (портальная венозная эмболизация) перед операцией резекции печени.
Эмболизация — это малоинвазивная процедура, альтернативная хирургическому вмешательству. Лечение направлено на предотвращение кровоснабжения определенных органов, тканей, структур организма, что помогает уменьшить размеры опухоли или блокировать аневризму.
Эмболизация выполняется эндоваскулярно врачом-радиологом, с использованием установки для рентгенохирургических (интервенционных) процедур. В большинстве случаев она проводится с минимальным обезболиванием либо без него, хотя это зависит от органа, который подвергается лечению. Такие процедуры как эмболизация аневризмы сосудов головного мозга или воротной вены обычно проходят под общей анестезией.
Доступ к эмболизируемому сосуду производится с помощью катетера и направителя. После осуществления доступа к сосуду начинается собственно лечение. Обычно для этого используются искусственные эмболы следующих типов: спирали; частицы; желатиновая губка («гель-пена»); цилиндры; баллоны.
Жидкие эмболизирующие материалы, используемые для лечения АВМ, могут свободно проникать через сложные сосудистые разветвления, что очень удобно для хирурга: отпадает необходимость установки катетера в каждый отдельно взятый сосуд. Примеры таких жидкостей — липиодол, ONYX.
Приспособления для механической окклюзии подходят для любых сосудов. Кроме того, их преимуществом является возможность точного размещения: при установке они помещаются непосредственно в том месте сосуда, где заканчивается катетер.
Эмболизирующие спирали могут использоваться при артериовенозных мальформациях, аневризмах, травматических повреждениях. Они очень хорошо подходят для сосудов с интенсивным кровотоком, поскольку вызывают немедленное тромбообразование. Изготавливаются из платины или нержавеющей стали. Сама по себе спираль не способна вызывать механическую окклюзию, но её установка приводит к тромбообразованию, чему в немалой степени способствуют волокна полиэтилентерефталата («дакрона»), которыми обвит металл спирали.
Эмболизация применяется для лечения широкого спектра патологий разных органов:
Показания к проведению
При помощи эндоваскулярной эмболизации можно лечить многие заболевания головного мозга:
- новообразования различной этиологии, в том числе раковые опухоли;
- врожденные сосудистые мальформации, обусловленные неправильным соединением вен и артерий;
- ослабление мозговых сосудов, приводящее к их разрыву, кровотечениям и классифицирумое как аневризма.
Аневризма головного мозга представлена деформацией вен или артерий, расположенных непосредственно в полости черепа.
Нарушение целостности сосудов обусловлено рядом факторов, воздействие которых может привести к разрыву венозных или артериальных стенок. Результатом этого становится выпячивание сосудов в полость черепной коробки.
Такая деформация представляет опасность для здоровья и жизни людей. Разрыв раздувшегося сосуда нередко становится причиной внутричерепных кровоизлияний.
В таких случаях показана ранняя эмболизация аневризмы, проведение которой целесообразно в течение 72 часов после кровоизлияния в мозг.
В предоперационный период, возможно, будет запрещен прием противовоспалительных средств и противосвертывающих препаратов. С вечера и до проведения процедуры эмболизации аневризмы сосудов головного мозга пациентам необходимо будет воздержаться от употребления пищи и воды.
Описание
Эмболизация является полезной процедурой в широком спектре клинических нарушений. Обычно эмболизация по какой-либо причине начинается с процедуры диагностической ангиографии, чтобы идентифицировать источник проблемы. Диагностическая ангиография обычно проводится в артерии. Катетер обычно вводится в паховую артерию, а краситель вводится в систему. Катетер перемещается в нужное место с помощью телевизионного монитора. Целевая область может быть областью, где происходит кровотечение, или может быть аневризмой или черепной опухолью. В целевой области химические вещества или металлические катушки (для аневризмы) вводятся микрокатетером. В случае аневризмы мягкие металлические катушки помещают с микрокатетером в аневризму до тех пор, пока она не будет упакована с примерно 5-6 катушками. Заполнение аневризмы предотвратит кровоток в аневризмовый мешок, так как мешок заполняется катушками и тромбом после процедуры. Эндоваскулярная эмболизация может помочь остановить кровотечение или повторное кровотечение у пациентов. Для черепных опухолей целью является введение эмболов в кровеносных сосудах, которые питают опухоли головного мозга. Это приводит к разрушению опухолевой массы из-за недостатка кровоснабжения. По какой-либо причине, когда кровеносный сосуд требует эмболизации, катушки являются инструментом выбора.
Эмболизация является показателем для лечения многих клинических объектов. Процедура проводится под общей анестезией, а выборные случаи требуют предварительной оценки с анестезиологом. Процедура требует кратковременного пребывания в стационаре в течение одного-двух дней. Диетические ограничения и медицинская подготовка обычно указываются перед выборной хирургией. Если аневризму или опухоль нельзя безопасно эмболизировать, процедура прекращается. При кровотечении процедура может быть крайне опасной.
Подготовка к вмешательству
Подготовительный этап перед операцией включает в себя:
- детальный осмотр и опрос пациентов, проводимые с целью анализа их жалоб и оценки общего состояния,
- сдачу анализов крови,
- УЗИ внутренних органов,
- проведение аллергопроб на лекарственные препараты,
- оценку переносимости анестетиков,
- анализ сопутствующих заболеваний.
В предоперационный период, возможно, будет запрещен прием противовоспалительных средств и противосвертывающих препаратов. С вечера и до проведения процедуры эмболизации аневризмы сосудов головного мозга пациентам необходимо будет воздержаться от употребления пищи и воды.
Беременные женщины должны заблаговременно сообщить хирургу о своем состоянии.