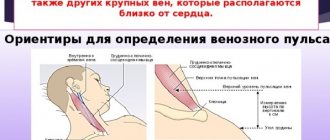
Учащение пульса – это следствие различных факторов. Они могут быть связаны с заболеваниями сердечно-сосудистой системы или же с возрастными особенностями. Пульс 90 может не означать наличие какой-либо патологии при определенном артериальном давлении и возрасте. Так, у людей старше 60 лет происходит ослабевание организма и всех систем. В этом возрасте в норме пульс примерно составляет 90 ударов.
Пульс учащается также в различных состояниях: при физической нагрузке, волнении и под давлением других факторов. В таких случаях повышенный пульс не является отклонением, при этом у здорового организма он быстро восстанавливается. Однако если учащенная пульсация сопровождается другими тревожными симптомами, то можно судить о патологических изменениях в организме. Особенно это актуально для молодых людей, у которых в норме пульс не более 80.
Нормальные ли такие показатели?
Как уже было выяснено, нет. Пульс 90 ударов в минуту не нормален. Это отклонение, названное тахикардией. Такой уровень не должен встречаться ни у пожилых пациентов, ни у женщин, ни у представителей сильного пола.
Единственное исключение составляют люди младшего возраста: у детей стандартные уровни в разы выше, чем у взрослых, что объясняется малым размером сердца и необходимостью более активной деятельности.
Стабилизируется частота сердечных сокращений к 15-18 годам, к 25 держится на одном уровне, пика ЧСС достигает к 30 годам, сохраняется на протяжении 10 лет, затем падает снова.
Пульс 90 может ли быть нормальном
Пульс 90 ударов в минуту считается нормальным, но пограничным для людей. Превышение показателя даже на 1-2 удара уже свидетельствует о развитии патологии сердца.
Учащение пульса называется тахикардией и может происходить по физиологическим и патологическим причинам. Чаще всего пульс в 90 ударов возникает на фоне нехватки циркулируемой крови в организме. Это приводит к дефициту кислорода, что и служит основной причиной учащения рассматриваемых показателей.
Определить, норма ли для конкретного человека частота пульса 90, поможет его самочувствие. Если отсутствуют головокружения, покраснения, пульсирующая боль в голове, дрожание рук, усталость, то можно не беспокоиться. На самом деле, естественных причин к кратковременной тахикардии много.
Если ЧСС повышается до 90 ударов в минуту, затем появляются показатели в 92 и выше ударов, то стоит пройти обследование у кардиолога – такое состояние может быть вызвано развивающимися патологиями сердечно-сосудистой системы.
Абсолютной нормой пульс в 90-99 ударов считается только в детском возрасте: до 15 лет происходит адаптация организма, «настройка» работы всех органов и систем. Такая ЧСС не настораживает врачей, они просто ее фиксируют и обозначают как «в пределах нормы».
Некоторые пожилые люди тоже могут иметь учащенный пульс, и если при осмотре кардиолог не выявил никаких нарушений в работе сердечно-сосудистой системы, то речь идет о возрастной норме: сердце стареет, для привычной работы ему требуется приложить больше усилий, мышцы миокарда ослабевают. Это естественный процесс старения.
Физиологические причины повышения ЧСС
Таковых не столь много. Определить естественные факторы можно по отсутствию выраженной симптоматики: патологическая тахикардия дает знать о себе чувством боли в груди, одышкой, потливостью, потемнением в глазах.
Вегетативная симптоматика в отсутствии патологий также есть, но длительность ее не более пары минут.
Какие же причины могут объяснить высокий пульс:
- Стресс длительного характера. Отличается нарастающими явлениями. В течение десятков минут концентрация кортикостероидов и катехоламинов растет, достигая максимума в спустя нескольких часов.
Вегетативные проявления минимальны или полностью отсутствуют. Человек в большинстве случаев не чувствует такой тахикардии, она выявляется только посредством электрокардиографии иных методик.
- Нервное потрясение. Сиюминутного характера. Классическая ситуация, сопровождающаяся резким выбросом специфических гормонов гипофиза и надпочечников, ростом артериального давления и частоты сердечных сокращений.
Поскольку концентрация веществ растет в короткий промежуток времени, проявления заметны. Возможно развитие обморока, нарушений сознания.
- Ночные кошмары. Вегетативные элементы, в том числе сердцебиение, головная боль и другие, и иные признаки возникают на 2-3 минуты, все приходит в норму по окончании процесса.
Предпринимать ничего не нужно, допустимо умыться холодной водой, употребить таблетку легкого седативного препарата на основе пустырника или валерианы.
- Интенсивные физические нагрузки. Особенно, если активность проявляет нетренированный пациент. Чем привычнее тело, тем меньше вероятность, что сердце будет частить.
У малоразвитого человека мышечный орган начинает работать на пределе, при этом, достигнув 180 ударов в минуту, сердце изменяет характер активности.
Начинается падение артериального давления до критических показателей. Все может закончиться кардиогенным шоком или еще более тяжелыми состояниями, потенциально летальными.
Потому перегружаться не рекомендуется, нужно наращивать физическую активность постепенно, по мере тренировки организма.
Если человек занимается спортом, следует делать это под контролем инструктора, или, по меньшей мере, приобрести специальное пособие.
- Злоупотребление кофеиносодержащими напитками. Больше чашки в день пить нельзя. При гипертонии кофе противопоказан в принципе.
Физиологические причины несут риски только в последнем случае. В остальных ситуациях опасностей нет, специальной помощи не требуется.
Пульс 88-91 развивается в результате стресса, нервного потрясения, нарушений сна или проблем с тренированностью организма.
Что предпринять
Если учащенное сердцебиение вызывает определенную симптоматику, помощь может потребоваться не только плановая, но и экстренная. Проявления патологической тахикардии могут быть опасными, пульс может дойти до 100 и выше. Это состояние уже чревато развитием таких осложнений, как:
- аритмия;
- тромбоэмболия;
- инфаркт.
Поэтому людям склонным к периодическим приступам сердцебиения нужно знать, как помочь себе до приезда скорой помощи.
Действовать в такой ситуации необходимо в зависимости от давления и вашей возрастной категории. Дело в том, что практически все препараты, уменьшающие количество сокращений миокарда снижают тонус сосудов. При гипотонии это может ухудшить состояние. Снижать пульс медикаментами может только врач и при постоянном наблюдении за показателями гемодинамики.
Помощь при нормальном давлении
Предпринимать кардинальные действия для снижения количества сердечных сокращений нужно только при плохом самочувствии. Если пульс 90, давление 120 на 80 и человек прекрасно себя чувствует, следует оставить его в покое. Он должен полежать или посидеть около 20 минут. После этого проводится повторный подсчет сосудистых толчков. В случае сохранения тахикардии можно выпить чай с ромашкой или зверобоем.
Контроль рекомендуется проводить еще сутки. При сохранении повышенного темпа необходимо записаться на прием к терапевту или кардиологу.
Если пульс 94 удара, давление нормальное, но присутствуют симптомы недомогания, лучше вызвать врача. Обычно пациенты ощущают биение сердца в висках, повышенную возбудимость и страх. До приезда неотложки нужно успокоиться, принять лежачее положение и обеспечить доступ прохладного воздуха в помещение.
Высокий пульс с пониженным давлением
Низкое давление способствует развитию брадикардии, то есть замедленному сердцебиению. Но случается, что ритм наоборот учащается. Причиной может служить недостаточное снабжение тканей кислородом. При низком давлении тонус сосудов слабеет, и скорость циркуляции крови снижается. В итоге органы и системы испытывают кислородное голодание. Сердце старается перекачать как можно больше крови и учащает ритм. Так, организм борется против гипоксии (низкое давление).
Если пульс 90, давление 100 на 70 и человек является гипотоником, он может не испытывать неприятных симптомов. Для него это давление является нормой. А вот гипертоникам такое состояние обычно доставляет дискомфорт. Они чувствуют подавленность, слабость и головокружение. Все это сопровождается сердцебиением, потливостью и тревожностью.
При тахикардии, совмещенной с пониженным давлением нельзя самостоятельно принимать сосудорасширяющие препараты. Это может вызвать коллапс и потерю сознания.
Если гипотония является привычным состоянием, а тахикардия вызвана физической нагрузкой, не желательно принимать лекарственные средства. Следует просто отдохнуть и выпить чай с мятой или мелиссой.
Но если пульс 90 и наблюдаться снижение давление до 100 на 60 мм рт. столба и очень плохое самочувствие, нужно срочно принимать меры. Сначала вызвать скорую. Затем выпить 15–20 капель элеутерококка или женьшеня. При головокружении лечь и приподнять ножной конец. Стесняющую одежду расстегнуть и открыть окно. Сделать несколько глубоких вдохов и выдохов. Это снизит дефицит кислорода в крови.
Повышать давление при тахикардии крепким чаем или кофе запрещено. Это может усилить сердцебиение.
Учащение пульса при глубокой гипотонии
Критическое снижение давления (гипотонии) при высоком пульсе является грозным симптомом. Это может быть признаком:
- внутреннего кровотечения;
- отравления лекарствами;
- панической атаки на фоне вегетососудистой дистонии;
- приступа тиреотоксикоза при болезнях щитовидной железы;
- шокового состояния.
Если пульс 90-92, давление 90 на 60 и присутствует патологичная симптоматика, нужно срочно вызвать врача. У людей, не являющихся гипотониками, такое состояние может вызвать:
- затрудненное дыхание;
- давящую боль в груди;
- чувство страха и тревоги;
- головокружение;
- холодный пот;
- тремор;
- мелькание точек перед глазами.
Без оказания помощи давление может снизиться до критических цифр и осложниться коллапсом. До приезда врача нужно принять горизонтальное положение. Под ноги положить валик, подушку из-под головы убрать. Это улучшит приток крови к мозгу и снизит гипоксию. Лицо и грудь можно протереть холодной водой. Обеспечить доступ свежего воздуха и выпить стакан сладкого чая. Можно съесть кусочек шоколада.
В каких случаях 90 ударов в минуту — указание на патологию?
Среди возможных заболеваний:
- Гипертиреоз. Избыточный синтез гормонов щитовидной железы (Т3, Т4), а также тиреотропного вещества ТТГ, оно имеет гипофизарное происхождение.
Симптомы: сердцебиение, головная боль, вертиго, одышка, быстрая утомляемость, усталость в любое время суток, проблемы со сном, повышение температуры тела.
Причины болезнетворного состояния — неправильный рацион, патологии опухолевого характера.
- Гиперкортицизм. Чрезмерная выработка гормонов коры надпочечников, в первую очередь кортизола. Сказывается неоплазия в самом органе либо в гипофизарной области.
Основной клинический вариант патологического процесса — синдром Иценко-Кушинга. Сопровождается болью в спине, проблемами с опорно-двигательным аппаратом, резким набором веса, отложением жира на лице по типу луны.
Нормализовать состояние можно оперативным путем. Также применяются препараты для нейтрализации негативного влияния кортизола (снижение чувствительности специфических рецепторов).
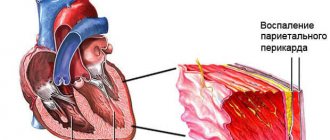
- Патологии сердечнососудистой системы. В том числе стеноз митрального клапана, кардиосклероз, инфаркт миокарда и последствия по окончании острого периода, легочная гипертензия, иные процессы схожего рода.
Едины в клинической картине: удушье, одышка, боли за грудиной, низкая переносимость физической активности и иные проявления. Требуют оценки кардиологом, лучше не тянуть с посещением врача.
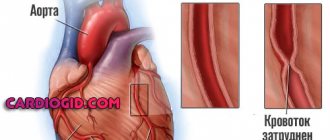
- Атеросклероз аорты и ее ветвей. О нем следует сказать отдельно. Болезнь сопровождается с отложением липидов (холестерина) на стенках сосудов либо острым сужением просвета.
Невозможность преодолеть сопротивления приводит к усилению сердечной деятельности.
Приходится работать с большей активностью, чтобы обеспечить ткани необходимыми веществами.
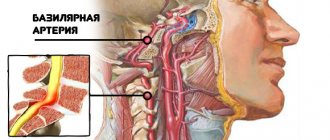
- Опухоли головного мозга. Обычно затрагивают хиазмально-селлярную область. При значительных размерах создают масс-эффект (компрессию), повышают давление ликвора, что сказывается на состоянии черепных нервов. Лечение оперативное, также применяются диуретики для предотвращения сдавливания.
- Проблемы с почками. Сопровождаются болью в пояснице, нарушениями мочеиспускания по типу увеличения объемов урины или частых безрезультатных позывов опорожнить пузырь. Изменяются свойства экскрементов: цвет, запах.
- Сахарный диабет. Заслуживает отдельного внимания. Разрушает весь организм, в том числе сердечнососудистую систему.
Наконец, частота сердечных сокращений растет из-за гипертонического процесса. Длительно текущая болезнь сопровождается выраженной, постоянной тахикардией.
Пульс 92-95 и выше — результат патологий сердечнососудистой, выделительной, нервной систем. Определиться с причиной можно только по итогам специальной диагностики.
Что принимать?
Если никаких особых признаков плохого самочувствия не наблюдается, не стоит принимать ничего для снижения пульса – он скоро нормализуется самостоятельно.
Однако если нарушения пульса сопровождаются плохим самочувствием, в первую очередь стоит прилечь, отложить важные дела, прекратить занятия спортом, если повышение возникло во время занятий. Спину при этом желательно держать прямо, дышать стоит глубоко и размерено.
Если возникает также повышение давления, можно принять Корвалол – он должен почти сразу помочь. Также можно использовать различные аптечные настойки. В данном случае будут эффективны настойка валерианы, пустырника. Советуют выпить некрепкого чая с мятой и шалфеем.
Если, несмотря на принятые меры, состояние сохраняется плохим, пульс продолжает расти, то стоит вызвать скорую помощь. Самолечение в данном случае может представлять опасность для здоровья.
Получится ли снизить показатель в домашних условиях?
Предпринять некоторые действия стоит, главное не перегнуть палку и «работать» строго по инструкции.
Алгоритм таков:
- Измерить артериальное давление и частоту сердечных сокращений. Это понадобится для оценки эффективности проводимой первой помощи. В случае необходимости данные об исходном уровне сообщаются бригаде неотложки.
- Принять 1 таблетку бета-блокатора. Подойдет Анаприлин (предпочтительно) или Карведилол. Нарушение дозировки способно привести к остановке сердца или инфаркту.
- Употребить легкое седативное средство на основе пустырника или валерианы. Только не в форме спиртовой настойки. Этанол возбуждает нервную систему.
- Выпить 20-30 капель препарата на основе фенобарбитала. Корвалол или Валокордин. Превышение дозировки также недопустимо. В случае органического происхождения тахикардии эффект от подобной меры будет минимален.
- Заварить чай на основе ромашки, зверобоя, мяты перечной, пустырника, валерианы и аниса. Выпить за один раз, залпом. Можно съесть столовую ложку лимона, протертого с медом.
- Принять горизонтальное положение. Не делать лишних движений, тем более не заниматься физическими нагрузками.
- Использовать дыхательные приемы: 5 секунд вдох, столько же на выдох. На протяжении 10 мин.
Теперь важно смотреть за состоянием. Если в течение 20 минут сердцебиение не нормализовалось, нужно вызывать скорую помощь.
Самодеятельностью заниматься не рекомендуется, это опасно. Возможны остановка сердца, инфаркт, инсульт и иные «прелести».
Абсолютные показания для обращения за медицинской помощью — симптомы, описанные ниже.
Чем опасен высокий пульс
Периодическое повышение показателей неопасно, но если изменения наблюдаются часто, то это может привести к ряду последствий. Среди них:
- нехватка кислорода в тканях;
- износ миокарда;
- возможность развития инсультов и инфарктов;
- ишемическая болезнь.
Чтобы избежать последствий, необходимо сразу же определить причину повышения показателей и приступить к лечению.
В качестве профилактики тахикардии рекомендует заниматься физической активностью, плаванием, ездой на велосипеде. Также стоит отказаться от вредных привычек и нормализовать питание. Это поможет укрепить сердечно-сосудистую систему.
Когда необходимо идти к врачу?
Посещение лечащего специалиста требуется при возникновении таких признаков:
- Одышка без видимых причин. Даже в спокойном состоянии, при минимальной физической активности.
- Головная боль.
- Ощущение биения сердца. В норме человек не замечает таких физиологических процессов.
- Дискомфорт в груди тупого, давящего характера. Появляется внезапно. Важно сказать. Острая, колющая боль крайне редко сопровождает инфаркты и неотложные состояния, чаще это проявление межреберной невралгии или стенокардии. Что, впрочем, тоже довольно опасно.
- Обмороки или предобморочные состояния. Темнота в глазах, гул в ушах, слабость в ногах.
Особенно настораживают такие признаки:
- Резкая головная боль, стучащего характера.
- Удушье.
- Очаговые неврологические проявления: снижение зрения, слуха, речевая дисфункция.
- Дискомфорт в груди невыносимого характера: давит, отдает в спину, руки.
- Параличи, парезы, снижения чувствительности.
Это основания для вызова скорой помощи. Другой момент, обуславливающий необходимость обращения в неотложку — тахикардия в состоянии покоя, ночью, после приема препаратов. Своими силами справиться уже не получится.
Естественные причины повышения пульса до 99 в спокойном состоянии
Врачи рассматривают несколько естественных причин повышения пульса до 90-99 ударов в минуту в спокойном состоянии:
- Женский пол. Вес и рост девушек всегда меньше, чем у мужчин – это значит, что и размеры главного органа несколько меньше. Сердцу приходится работать в ускоренном режиме, а учитывая низкую физическую активность женщин, пульс 91 удар в минуту и несколько выше будет абсолютной нормой.
- Низкий рост человека. Отмечается, что у таких людей частота пульса всегда выше 90 ударов в минуту, чаще подобное отмечается во второй половине дня и к вечеру – после физической активности.
- Устойчиво пониженное артериальное давление. Для некоторых людей гипотония является нормальным состоянием и не считается патологией, но и ЧСС будет в этом случае выше 90 ударов в минуту – сердцу приходится выполнять больше сокращений для перекачки крови по большому и малому кругу кровообращения.
- Гормональные изменения. Учащение показателей может происходить перед месячными или во время них, а также в период вынашивания ребенка. Связано это всегда с усиленной выработкой гормонов.
Кратковременные повышения показателей вплоть до 99 ударов в минуту и выше тоже имеют свои физиологические причины:
- Активные занятия спортом – если человек здоров, то уже через несколько минут после окончания тренировки ЧСС стабилизируется и опускается до пределов нормы.
- Сильные эмоции – волнение, испуг, занятия сексом, вспышка радости могут спровоцировать учащение пульса, носящее кратковременный характер.
- Прием «тяжелой» пищи, алкоголя, крепкого кофе – на восстановление пульса может понадобиться несколько часов, но мнимая тахикардия не сопровождается другими характерными симптомами.
Что нужно обследовать
Оценке подлежит работы сердечнососудистой, выделительной, нервной, эндокринной систем. Специалисты соответствующие. Основной — кардиолог, остальные подключаются по мере необходимости.
Среди методик:
- Сбор анамнеза и жалоб больного на собственное состояние. Объективизация симптомов играет ключевую роль в диагностике и определении ее направлений.
- Измерение артериального давления, частоты сердечных сокращений. С помощью автоматического аппарата.
- Выслушивание тонов сердца.
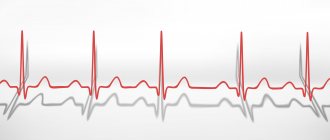
- Электрокардиография. Профильное исследование. К нему прибегают в первую же очередь. Позволяет выявить тонкие изменения функциональной активности мышечного органа. Расшифровка требует высокой квалификации кардиолога.
- Эхокардиография. Ультразвуковое исследование состояния сердечной мышцы.
- Оценка неврологического и нефрологического статуса.
- Анализы крови и мочи.
Специалисты, консультации которых могут потребоваться, помимо кардиолога: эндокринолог (гормональный фон), невролог (ЦНС), нефролог (выделительная система, почки). В иных ситуациях нейрохирург (выявленные опухоли головного мозга), онколог.
Обследования при постоянном пульсе 90
Эхокардиография
Если пульс 90 ударов в минуту носит постоянный характер, то следует пройти обследование у кардиолога для исключения скрыто текущих патологий сердечно-сосудистой и гормональной систем. В рамках диагностического обследования назначаются:
- Сбор анамнеза. Именно подробная характеристика симптомов, точное описание состояния и контрольные показатели частоты пульса, артериального давления дают врачам понять, что вообще происходит с организмом.
- Получение данных об артериальном давлении и частоте сердечных сокращений непосредственно в момент обращения за медицинской помощью. Также специалист должен прослушать тоны сердца – четкие/ясные, приглушенные/тихие, редкие/в пределах нормы.
- Электрокардиография. Это первоочередное обследование, которое позволяет выявить даже незначительные изменения в работе сердца. Расшифровка результатов доступна только опытному кардиологу.
- Эхокардиография. Это ультразвуковое исследование главного органа, которое позволяет выявить и оценить изменения во всех тканях и структурах сердца.
Назначаются также общие анализы мочи и крови. При необходимости проводится оценка нефрологического и неврологического состояния пациента.
Дополнительно могут понадобится консультации невролога, эндокринолога, нейрохирурга, онколога, уролога.
Методы лечения
Терапевтические мероприятия подразделяются на несколько групп:
- Применение медикаментов.
- Народные рецепты.
- Хирургическое вмешательство.
- Изменение образа жизни.
Лекарства. Используются в качестве первичного же способа cледующие группы фармацевтических средств:
- Бета-блокаторы. Для снижения чувствительности особых рецепторов организма. Карведилол или Анаприлин, Метопролол.
- Препараты седативного действия. Растительные (пустырник, валериана в форме таблеток). Ускоряют торможение нервной системы.
- Транквилизаторы. Влияют тем же образом. Используется Диазепам, Сибазон, Реланиум.
- Блокаторы кальциевых каналов. Предотвращают проникновение ионов элемента в сосуды и ткани. Тем самым кровоснабжающие структуры не сужаются, третья рефлекторная зона сердца на стимулируется. Подойдут Дилтиазем и Верапамил.
Чуть реже используются сердечный гликозиды: Дигоксин и настойка ландыша.
Народные методы:
- Мед и лимон (2 столовых ложки смеси 3 раза в сутки). Зверобой, пустырник, валериана, анис, мята перечная в форме чая. Принимать по стакану 2
- раза в день
- Настойка черноплодной рябины (200 ягод на 400 мл водки, готовится 21 д.). Употреблять по 2 чайные ложки 2 раза в сутки.
Перед применением лучше проконсультироваться с натуропатом или, как минимум, кардиологом.
Хирургическое лечение. Показано в крайних случаях: при пороках сердца оно направлено на устроение анатомического дефекта, при опухолевом процессе на иссечение неоплазмы, при стабильной тахикардии — на установку искусственного водителя ритма (кардиостимулятора), а при разрушении предсердий в результате инфекционных патологий — путем протезирования.
Изменение образа жизни.
- Отказ от курения, алкоголя.
- Нормализация сна. 8 часов за ночь, большая часть отдыха должна приходиться на время до 23.00.
- Питьевой режим. 2 литра в день.
- Соль. Не более 7 граммов.
- Физическая активность. 2 часа, легкие прогулки или ЛФК.
- Дыхательная гимнастика (не по Стрельниковой). Программа подбирается индивидуально.
Коррекция рациона.
Можно:
- Овощи и фрукты без ограничений.
- Соки.
- Каши из круп на воде и молоке.
- Нежирное мясо, супы.
- Хлеб грубого помола.
- Ягоды, натуральные сладости.
- Яйца.
- Сливочное, растительные масла.
Нельзя:
- Жирное мясо.
- Сдобу.
- Пироги жареные.
- Копчености.
- Соль больше 7 граммов.
- Кофе и чай.
- Консервы, полуфабрикаты.
Показаны лечебные столы №3 и №10. Меню составляется самостоятельно или по совету диетолога. Способы приготовления блюд: варка, варка на пару, запекание. Соблюдение принципа дробности (3-5 раз в сутки), на ночь есть нельзя.
Что делать
Чтобы вовремя обратиться за помощью к врачу или принять препараты для снижения пульса, важно установить индивидуальную норму и научиться самостоятельно измерять ЧСС. Такие методы не слишком точны, поэтому при часто повторяющихся симптомах не обойтись без точных аппаратных исследований. Уже после постановки диагноза можно будет подобрать адекватное медикаментозное лечение. Хороший результат дают также верно выбранные народные и альтернативные способы.
Диагностика
Чтобы найти личный диапазон изменения пульса, необходимо провести несколько замеров. Первый раз сразу после пробуждения в сидячем положении. Сделать это можно с помощью тонометра или простым подсчетом ударов, расположив руку на запястье. Повторить процедуру нужно в течение трех или четырех дней. Так можно исключить случайные колебания. После нужно провести замеры уже днем, в спокойном состоянии сидя, но без длительного предварительного отдыха. Средне значение и будет нормой.
На заметку! Некоторые исследователи считают, что у людей с различным темпераментом ЧСС также отличается. Чем более бурными оказываются эмоциональные реакции, тем выше среднее значение.
В условиях медицинского учреждения наиболее эффективными оказываются такие исследования как ЭКГ, скрининг по методу Холтера, велоэргометрия. Кардиограмма покажет не только точные значения пульса, но и источник отклонения. Врач сможет уточнить тип тахикардии, если она есть. Как правило, если пульс выше 96 или 100 единиц, ЭКГ делают обязательно.
Велоэргометрия предполагает физическую нагрузку и проводится, когда нужно искусственно ввести тело человека в стресс, чтобы спровоцировать приступ или обострение. В этом случае кардиолог получает возможность в контролируемых условиях изучить имеющиеся отклонения, что гораздо более безопасно для пациента. Мониторинг Холтера применяют в тех случаях, когда скачки пульса хаотичны и непостоянны, а аритмия неярко выражена, но уже беспокоит пациента. Сенсоры будут считывать показания в течение суток, наблюдая за состоянием человека в самых различных ситуациях. Это позволит уловить и отследить даже малейшие колебания.
Первая помощь
Особая помощь требуется человеку, который испытывает серьезное затруднение дыхания, отмечает ухудшение зрения или заторможенность, чувствует приближение обморока или жалуется на слишком частый пульс в течение более чем 15 минут. В этом случае нужно сразу обеспечить приток свежего воздуха. В условиях медицинского учреждения дать обогащенную кислородом смесь. Это позволит насытить клетки кислородом и разгрузить сердце.
Наиболее удобно горизонтальное положение, без опоры под головой, но ровное. Нельзя класть человека головой вниз или поднимать ему ноги. Это только увеличит нагрузку на сердечную мышцу, затруднит проход крови по сосудам и дополнительно усугубит ситуацию. Если пульс не нормализуется в течение более чем получаса, нужно обязательно обратиться к врачу.
Медикаменты
Все препараты, которые снижают пульс, расширяют сосуды. Однако у некоторых химических соединений более выражено седативное действие, которое необходимо людям с повышенной нервной возбудимостью. Терапия будет эффективна, если верно выбрать препарат, определить его дозировку. Она может быть как минимальной для поддержания стабильного состояния, так и изменяемой для коррекции пульса и предотвращения обострений.
На заметку! Наиболее эффективными считают сегодня адреноблокаторы и мембраностабилизаторы. Однако они подходят не всем, их нельзя принимать без назначения врача и бесконтрольно.
Чаще встречается пульс выше 90 ударов в минуту у тех, кто страдает от гипотонии или имеет нормальное артериальное давление. В этом случае расширение сосудов нежелательно. Главная задача терапии – исключить влияние раздражителей и успокоить. Применяют препараты с ярко выраженным релаксирующим и седативным действием, например, Грандаксин, Феназепам и аналоги. После их приема нельзя садиться за руль, поскольку может появиться сонливость, рассеянность. Среди самых распространенных побочных эффектов головные боли и ухудшение памяти. Однако они проявляются зачастую при неверно выбранной дозировке.
Если чаще у пациента отмечают повышенное давление, необходимы адреноблокаторы. Они замедляют сердцебиение за счет коррекции гормональной регуляции. Адреналин больше не усваивается клетками, что особенно важно, если у больного есть выраженная гиперфункция щитовидной железы. Действуют такие препараты моментально, поэтому их назначают больным с внеземными приступами в целях уменьшения риска внезапной сердечной смерти.
Повышение пульса характерно и для специфических патологий, которые проявляются на клеточном уровне. Аритмия и тахикардия в этих случаях вызвана неправильным обменом веществ в клетках. Так называемые кальциевые каналы могут работать неправильно, открывая доступ в мышцу слишком большому количеству раздражающих химических веществ. Сердце начинает работать автоматически, перестает регулировать собственные сокращения и нагрузку. В этом случае применяют уже мембраностабилизаторы.
Альтернативные методы
Практически все рецепты народной медицины имеют в своей основе продукты с выраженным успокаивающим эффектом. Если пульс не поднимается выше 100 ударов в минуту, чаще достигает отметки в 90 единиц, эффективна терапия отварами трав. В равных пропорциях смешивают:
- пустырник;
- валериану;
- боярышник;
- ромашку.
Все заваривают крутым кипятком из расчета 1 столовая ложка на 200 грамм воды. Настаивают 15 минут и выпивают в течение дня. Иногда добавляют мяту или зверобой. Эти травы противопоказаны беременным женщинам, детям лучше давать только ромашку. Однако даже регулярное употребление такого отвара не заменяет полноценную медикаментозную терапию.
Много полезных для сердца и сосудов веществ содержится в сухофруктах, грецких орехах и меде. Эти продукты также смешивают по вкусу, получая полезную витаминную добавку к пище. Принимать нужно по одной чайной ложке два раза в день до еды. Такое полезное лакомство можно давать детям. Оно поможет укрепить иммунитет, сделать стенки сосудов более эластичными и упругими. Хороший эффект отмечают при регулярном употреблении кураги в сочетании с грецким орехом.
На заметку! В смесь можно добавить лимонный сок. Готовую добавку хранить в холодильнике в плотно закрытой стеклянной таре до одного месяца.
Пульс 80 ударов: причины – когда пора бить тревогу?
- Первое правило, почему у вас может быть пульс 80 ударов — это нарушения покоя при измерении. Перед измерением вы должны сидеть или лежать спокойно в течение нескольких минут, не двигаясь и не разговаривая. Таким образом, сердцебиение может замедлиться, чтобы отдохнуть. Оптимально, измерение проводится утром перед тем, как встать.
- У здоровых людей частота пульса падает ночью, когда организм переключается в режим сна и использует меньше крови. С другой стороны, слабое сердце не успокаивается ночью и продолжает биться 80 раз в минуту. Низкая фиксированная импульсная модуляция связана с повышенным риском сердечного приступа и внезапной сердечной смертью. Это часто встречается у диабетиков.
- Люди, страдающие от стресса, которые находятся на грани выгорания, часто имеют такую патологическую вариабельность сердечного ритма с высоким и фиксированным пульсом. Если вы находитесь в состоянии покоя и ваш пульс составляет 80 ударов, то вам следует заняться своим здоровьем.
Но куда опасным сигналом выступает расхождение частоты пульса с сердечными сокращениями. Поэтому измеряйте свой пульс не только в состоянии покоя, но и после физической нагрузки. Если пульс имеет меньшее значение, то это говорит о дефиците пульса. А вот завышенные показания, например ЧСС — 70, а вас пульс — 80 ударов, тогда это уже учащенный пульс.
Кстати, предлагаем вам прочитать нашу статью о нормах сердечных сокращений и мерах снижения их частоты: «Что делать, если сердце бьется часто и сильно: каковы нормы сердечных сокращений?»
Когда пульс 80 ударов опасен или в группу риска попадают:
- спортсмены, что должны иметь пульс не более 70 ударов
- пожилые люди
- а также люди, страдающие брадикардией — пониженным сердечным тонусом. Для них нормой считается вялая и медленная работа сердца, а значит — и сама пульсация
Для всех остальных пульс 80 ударов не является критическим показателем, хотя многие медработники считают его завышенным, как бы на пределе. Но стоит учитывать расхождение с ЧСС и другие показатели вашего организма.
Не забываем о равности ЧП и ЧСС
- Могут влиять на пульс до 80 ударов такие факторы: высокое артериальное давление
- прием тонизирующих препаратов или некоторых медикаментов
- неправильный образ жизни или прием наркотических препаратов
- стрессовые ситуации на постоянной основе
- хронические болезни
- излишняя физическая нагрузка накануне
- анемию
Важно: Каждое увеличение частоты сердечных сокращений в состоянии покоя выше 70 повышает риск заболевания сосудов и сердца, а также может стать причиной ранней смерти. Если же вы заметили резкий скачок от нормальных показаний, что привычны для вас, то это повод посетить терапевта.
Но при этом, сильные колебания между нагрузкой и покоем положительны. Ведь чем больше диапазон между импульсом покоя и нагрузкой, тем больше запас. Важно, чтобы сердце могло хорошо адаптироваться к стрессовым ситуациям. Врачи говорят об импульсной модуляции. Если частота пульса не увеличивается так сильно под физическим напряжением, то вегетативная нервная система, которая должна держать сердце в равновесии, находится под атакой.
Учитываем
Если ЧСС 110 уд./мин.
Важную роль при оценке опасности данного состояния для пациента играет величина артериального давления. Возросшая ЧСС при нормальном АД купируется ложкой меда, травяными сборами, отварами шиповника или черной смородины. Высокое давление на фоне повышенного пульса в спокойном состоянии крайне опасно для пациента.
Артериальная гипертензия может повлечь развитие опасного для жизни состояния. Высокая ЧСС при низком давлении иногда сигнализирует о наступившей беременности или внутреннем кровотечении.
Патологическая тахикардия: причины и последствия
Тахикардия (ЧСС свыше 90 уд/мин) может расцениваться, как патологическое состояние в ряде случаев. Более того, слишком частый пульс является несменным «спутником» некоторых болезней:
- Пороки сердца (врожденные и приобретенные),
- Кардиосклероз,
- Миокардит,
- Хроническая сердечная недостаточность,
- Острая сердечная недостаточность,
- Гипертония,
- Гипотония или ВСД,
- Состояние острого отравления,
- Бронхолегочные патологии, отягощенные надсадным хроническим кашлем,
- Раковые заболевания любой локализации и этиологии,
- Органические заболевания тканей головного мозга,
- Дисфункциональные патологии головного мозга,
- Гипертиреоз,
- Гипоксия,
- Гипокалиемия,
- Шоковое состояние любого генеза,
- Употребление стимуляторов, энергетиков, некоторых фармакологических продуктов и препаратов,
- Алкогольная интоксикация,
- Наркотическая интоксикация,
- Обезвоживание,
- Сбой в работе нервной системы, из-за чего нарушается регуляция сердечного ритма,
- Патологии почек,
- Инфекционные процессы в организме.
Диагностика
Для выявления причины возникновения пульса выше нормы — необходимо обратиться к врачу. Это позволит в дальнейшем избежать негативных осложнений в виде инфарктов или остановки сердца. Врач проводит опрос и осмотр, затем прослушивает тоны сердца для исключения шумов. Немаловажным является изучение наследственной предрасположенности к болезням сердца.
Наследственные патологии сердца являются самой частой причиной преждевременной смерти.
Помимо этого, для диагностики назначается ряд клинических и лабораторных исследований, к которым относят:
- электрокардиограмма (ЭКГ) необходима для отслеживания правильности работы электрических импульсов;
- эхокардиограмма (ЭхоКГ) – ультразвуковое исследование, которое позволяет посмотреть на работу сердца и наличие пороков;
- анализ крови делается для обнаружения воспалительных процессов в организме или для получения информации об электролитном балансе;
- холтер-мониторинг записывает информацию о работе сердца в течение дня, необходим для диагностики нарушения ритма;
- рентген грудной клетки производят для исключения опухолей и других изменений в сердце.
Правильная диагностика дает возможность увидеть полную клиническую картину заболевания. Это позволяет назначить лечение и избежать неблагоприятных последствий.