СОДЕРЖАНИЕ
- Обозначения и сокращения
- Основная часть
- Ультразвуковое исследование магистральных артерий конечностей
- Дуплексное сканирование артерий нижних конечностей
- Образец протокола ультразвукового исследования магистральных артерий нижних конечностей
- Дуплексное сканирование артерий верхних конечностей
- Образец протокола ультразвукового исследования магистральных артерий верхних конечностей
- Список использованных источников
Какая патология является наиболее частой причиной синдрома позвоночной артерии?
Примерно пятая часть всех патологий позвоночных артерий заключается в определенных аномалиях развития.
Среди них:
- Высокое вхождение в костный канал;
- Когда устье артерии происходит во внешнюю сторону.
Исследования также показали, что вертебральные нарушения бывают комбинированными. И Такие варианты встречаются гораздо чаще, чем остальные.
В качестве примера можно привести:
- Треть поражений представляют собой аномалии анатомии и компрессия мышцами;
- Около 40% имеют тромботическое и атеросклеротическое происхождение;
- Большинство – сдавления из-за позвоночных смещений и атеросклероза.
Слияние левой и правой артерий в единый ствол
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ МАГИСТРАЛЬНЫХ АРТЕРИЙ КОНЕЧНОСТЕЙ
Ультразвуковое исследование (дуплексное сканирование, ДС) сосудистой системы является одним из ведущих методов диагностики, позволяющим выявлять как начальные изменения артериальной стенки на доклинической стадии, так и определять более выраженные поражения с указанием их точной локализации и гемодинамической значимости. Метод также позволяет оценивать состояние дистального сосудистого русла, коллатеральных путей кровоснабжения и проводить динамическую оценку результатов медикаментозного и хирургического лечения.
Немного статистики
Данные, предоставленные исследованиями на основе КТ мозга, показали, что у трети пациентов, ставших жертвой ишемического инсульта, имело место поражение двусторонней артерии в месте, где она переходит в базиллярную.
Клинические заключения показали, что именно в этой зоне ишемия имеет место в три раза чаще, чем на прочих участках.
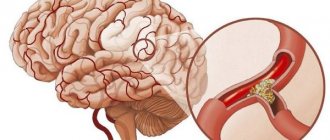
Одна из главных причин летального исхода вследствие ишемии мозга – это атеросклеротические патологии позвоночных артерий.
ДУПЛЕКСНОЕ СКАНИРОВАНИЕ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ
Показания к исследованию
- клинические симптомы острой или хронической артериальной недостаточности;
- наличие факторов риска атеросклероза;
- наличие шума при аускультации общих бедренных артерий;
- наличие асимметрии или отсутствие пульсации на артериях нижних конечностей;
- генетическая предрасположенность к развитию облитерирующего тромбангиита;
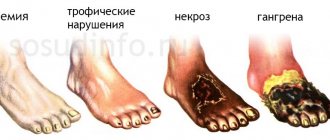
- трофические изменения нижних конечностей неясной этиологии;
- травмы нижних конечностей.
Методика исследования
ДС артерий нижних конечностей проводится с использованием В-режима, режима цветового допплеровского картирования (ЦДК) и спектрального допплера, при помощи мультичастотных линейных и конвексных датчиков частотой сканирования от 3,5 до 12МГц.
Осмотр дистального отдела брюшной аорты и подвздошных артерий, ввиду их относительно глубокого расположения, проводят конвексными датчиками частотой 3,5-5,0 МГц. Более поверхностно расположенные сосуды бедра исследуют при помощи линейных датчиков частотой сканирования 5-7,5 МГц, а подколенную область и дистальное русло – 5-12 МГц. Следует учитывать, что в зависимости от особенностей конституции пациента, степени выраженности патологического процесса и качества получаемого изображения, выбор датчика и частоты сканирования в каждом отдельном случае может быть определен исследователем самостоятельно. Например, у тучных пациентов и при значительно затрудненной визуализации, исследование даже поверхностно расположенных артерий может быть выполнено при помощи конвексного датчика с допустимой частичной потерей информации.
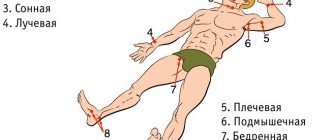
Стандартными точками локации магистральных артерий нижних конечностей являются: дистальный отдел аорты, устье общей подвздошной (ОПА) и, по возможности, внутренней подвздошной артерии (ВПА), наружная подвздошная артерия (НПА), общая бедренная артерия (ОБА), устье глубокой бедренной артерии (ГБА), поверхностная бедренная артерия (ПБА) в верхней, средней и нижней трети бедра, подколенная артерия (ПА), задняя и передняя большеберцовые артерии (ЗББА и ПББА) в устье и в дистальном отделе, артерии тыла стопы и подошвенные артерии (последние в рутинных протоколах не исследуются) (рисунок 1).
Каждый из сегментов артерий нижних конечностей осматривают последовательно в режимах серой шкалы, ЦДК и спектрального допплера.
Рисунок 1 — Стандартные точки локации магистральных артерий нижних конечностей
В-режиме оценивают:
- диаметр сосуда (не изменен, расширен, аневризма); допустимая асимметрия диаметров парных сосудов до 20%. При измерении диаметра сосуда следует оценивать его просвет между передней и задней внутренними стенками, перпендикулярно оси сосуда, не захватывая в измерение толщину комплекса интима-медиа и другие слои. Средние нормальные значения диаметров магистральных артерий нижних конечностей приведены в таблице 1;
- просвет сосуда (однородность, эхогенность, наличие или отсутствие дополнительных включений);
- состояние сосудистой стенки (комплекс интима-медиа ровный, четко дифференцируется на слои, толщина в общей бедренной артерии по задней стенке — не более 1,0 мм);
- состояние периваскулярных тканей (наличие отека, гематом и др.).
Таблица 1 — Нормальный диаметр артерий нижних конечностей (Куликов В.П., 2011 г.)
| Автор | Диаметр, мм | |||||
| НПА | ОБА | ПБА | ПА | ПББА | ЗББА | |
| 7,9±1,3 | 8,2±1,4 | 6,0±1,2 | 5,2±1,1 | — | — | |
| 8,5±1,1 | 8,1±1,7 | 6,5±1,4 | 5,8±1,2 | — | — | |
| — | — | 7,8±1,3 | 5,7±0,9 | 1,6±0,2 | 2,2±0,3 | |
| — | 7,6±1,1 | 5,8±0,5 | 5,4±0,4 | 2,0±0,3 | 2,1±0,3 | |
В режиме цветового допплера определяют:
- проходимый диаметр сосуда (его соответствие анатомическому диаметру);
- наличие дефектов заполнения (указывают их локализацию и измеряют степень стеноза просвета сосуда);
- характер распределения цветового паттерна и наличие зон турбулентности.
При расчете степени стеноза следует оценивать изображение в продольной и поперечной плоскостях, так как при наличии бляшки неправильной формы может возникнуть ложное впечатление о меньшей степени стеноза сосуда в продольной плоскости. Способы измерения степени стеноза приведены на рисунке 2.
Рисунок 2 — Способы расчета степени стеноза по диаметру (А) и по площади (В)
A
B
Также нужно помнить о том, что степень стеноза, рассчитанная по площади, будет в среднем на 15-20% больше, чем степень стеноза по диаметру. Поэтому в заключении целесообразно указывать способ расчета степени стеноза. По умолчанию указывается степень стеноза, рассчитанная по диаметру.
При спектральной допплерографии оценивают качественные и количественные характеристики допплерографической кривой.
К качественным характеристикам относятся:
- форма кривой (магистральный тип кровотока, магистрально-измененный, коллатеральный);
- наличие спектрального окна (ламинарность кровотока).
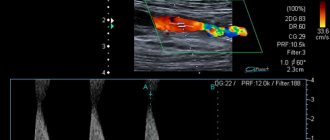
В норме допплерограмма магистрального типа имеет трехфазную кривую: острый систолический пик, обратный кровоток в период ранней диастолы, положительный компонент поздней диастолы и чистое спектральное окно (рисунок 3).
Рисунок 3 — Допплерограмма магистрального типа кровотока в подколенной артерии
К количественным параметрам допплерографической кривой относятся:
- пиковая (линейная) систолическая скорость кровотока (Vs, ЛСК);
- конечная диастолическая скорость кровотока (Vd);
- усредненная по времени максимальная скорость кровотока (Vтмах);
- усредненная по времени средняя скорость кровотока (Vтаv);
- индекс резистивности (RI);
- индекс пульсативности (PI);
- индекс спектрального расширения (SB);
- систоло-диастолическое соотношение (S/D).
Однако, в амбулаторной практике наиболее часто используются только систолическая и диастолическая скорости; в ряде случаев могут быть измерены индексы пульсативности и резистивности.
При отсутствии патологии показатели допплерограммы оценивают только в стандартных точках локации магистральных артерий нижних конечностей. При наличии стенозов количественные измерения, помимо стандартных точек, проводят в каждом месте максимального сужения по ходу сосуда.
Современные ультразвуковые сканеры рассчитывают все количественные параметры автоматически в зависимости от установленных настроек в меню прибора. Единицы измерения скоростей также выставляются на усмотрение оператора – см/с или м/с.
Нормальные значения скоростей кровотока в магистральных артериях довольно вариабельны и зависят от многих факторов, в том числе от системного артериального давления (АД), частоты сердечных сокращений, периферического сосудистого сопротивления и возраста пациента (таблица 2).
Ввиду значительного усовершенствования современных ультразвуковых сканеров и улучшения качества визуализации, более точной степень стеноза сосуда будет при ее оценке в серошкальном изображении и при использовании ЦДК. Если применение данных методик ограничено или невозможно, то допустим расчет степени стеноза по изменению кривой допплерограммы и систолической скорости кровотока (таблица 3).
Таблица 2 — Нормальные параметры кровотока в артериях нижних конечностей (Куликов В.П., 2011)
| Автор | ЛСК, см/с | |||||
| НПА | ОБА | ПБА | ПА | ПББА | ЗББА | |
| Jager K.A.,1985 | 119, ±21,7 | 114,1±24,9 | 90,8±13,6 | 68,8±13,5 | — | — |
| SchaeberleW, 2005 | 116,0±29,7 | 112,2±22,7 | 93,95±15,9 | 71,6±14,4 | — | — |
| Кунцевич Г.И., 1999 | — | — | 85,5±14,9 | 64,4±12,2 | 39,4±4,0 | |
| Лелюк В.Г., Лелюк С.Э., 2007 | — | 104±21 | 85±11 | 58±13 | 46±16 | 47±13 |
Таблица 3 — Гемодинамические критерии степени стеноза артерий нижних конечностей (Jager К.А. и соавт. 1985 г.)
| Степень стеноза, % | Изменение спектра кровотока в проксимальном сегменте | ЛСК в месте стеноза | Спектральное расширение | Фазность спектра |
| Норма | Не изменен | Не изменена, менее 150 см/с | Нет | Трехфазный |
| 1-19% | Не изменен | Увеличена на 30% | Нет | Трехфазный |
| 20-49% | Не изменен | Увеличена на 100%, до 150-200 см/с | Проявляется на систолическом пике | Трехфазный |
| 50-74% | Изменен, двухфазный, снижена ЛСК | Увеличена на 200-300%, до 200-400 см/с | Имеется | Двухфазный |
| 75-99% | Изменен, монофазный, снижена ЛСК | Увеличена более 300% и более 400 см/с | Выражено | Монофазный |
| Окклюзия | Значительно снижена ЛСК, исчезает при приближении к месту окклюзии | Кровоток отсутствует | — | — |
Техника проведения исследования
Перед началом исследования следует узнать у пациента, имеются ли у него в анамнезе перенесенные реконструктивные операции на сосудах нижних конечностей, хронические заболевания, приводящие к поражению сосудистой стенки, или травмы. Это позволит более полно проанализировать полученные результаты и указать в заключении принципиально важные для лечащего врача особенности.
Перед обследованием пациент должен находиться в состоянии покоя не менее 15-20 минут в горизонтальном положении. Осмотр следует начинать с измерения АД на обеих руках и ногах. Этим правилом зачастую пренебрегают в силу ограничения отведенного на исследование времени, однако именно обнаруженная разница АД между верхней и нижней конечностью или его асимметрия между правой и левой стороной, позволяет заподозрить стенотическое поражение и предположить уровень его локализации.
Визуализацию артерий нижних конечностей начинают с аорто-подвздошного сегмента, постепенно перемещаясь дистальнее по ходу основных магистральных стволов.
Положение пациента — лежа на спине с выпрямленными и слегка разведенными ногами. Датчик устанавливают по средней линии живота несколько ниже пупка, определяют расположение бифуркации аорты и далее, отклоняясь немного вправо или влево от бифуркации, визуализируют устья ОПА, их бифуркации и НПА, являющиеся продолжением ОПА (рисунок 4). Локация ВПА зависит от тучности пациента и общей визуализации за органами брюшной полости, в ряде случаев она не видна.
Рисунок 4 — Схема расположения датчика при исследовании аорто-подвздошного сегмента (А) и ультразвуковое изображение общей, устья внутренней и наружной подвздошной артерии (Б)
А
Б
Основные точки исследования аорто-подвздошного сегмента:
- бифуркация брюшной аорты на ОПА – расположена на уровне IV поясничного позвонка;
- ОПА на уровне крестцово-подвздошного сочленения делится на НПА и ВПА; имеет только мелкие мышечные ветви;
- ВПА отдает висцеральные ветви к органам и стенкам таза;
- НПА ниже паховой связки продолжается в виде общей бедренной артерии; имеет ряд мышечных ветвей и анастомозов с внутренней грудной артерией, поясничными артериями и нижней надчревной артерией.
После исследования подвздошных артерий, не меняя положения пациента, проводят осмотр артерий бедра: датчик перемещают ниже паховой связки на ОБА, измеряют в ней толщину комплекса интима-медиа, оценивают устье ГБА и далее, постепенно спускаясь на бедро, осматривают ПБА до уровня ее вхождения в гунтеров канал (рисунок 5).
Рисунок 5 — Схема расположения датчика (А) и ультразвуковое изображение общей, внутренней и поверхностной бедренной артерии (Б)
А
Б
Основные точки исследования на бедре:
- ОБА является непосредственным продолжением НПА ниже паховой связки и продолжается до уровня отхождения ГБА; имеет ряд ветвей, являющихся источниками коллатерального кровообращения нижней конечности при стенозах и окклюзиях магистрального ствола;
- ГБА – главная сосудистая коллатераль на уровне бедра, отходит от бедренной артерии на 1-6 см ниже паховой связки; ветви анастомозируют между собой и прилежащими ветвями подколенной артерии; при исследовании наиболее часто визуализируется только небольшой проксимальный фрагмент ГБА;
- ПБА является продолжением ОПА на бедре, направляется вниз, входя в нижней трети бедра в гунтеров канал; имеет только мелкие ветви, участвующие, в том числе, в формировании артериальной сети колена.
ПА, тибио-перонеальный ствол (ТПС) и проксимальные отделы большеберцовых артерий осматривают в положении лежа на животе, ноги выпрямлены, стопа согнута, пальцы ног упираются в кушетку. Датчик постепенно перемещают вниз вдоль подколенной ямки, визуализируя начальные отделы ПББА и ТПС (рисунок 6).
Основные точки исследования в подколенной области:
- ПА – непосредственное продолжение ПБА после выхода из бедренно-подколенного канала; расположена в подколенной ямке, отдает ряд ветвей, образующих артериальную сеть колена
ПА условно делится на три сегмента:
- с места выхода из гунтерова канала до верхнего края надколенника;
- от верхнего края надколенника до щели коленного сустава;
- ниже щели коленного сустава до уровня отхождения ПББА.
- ТПС – фрагмент ЗББА между местом отхождения ПББА от ПА до уровня отхождения малоберцовой артерии (МБА)
Рисунок 6 — Схема расположения датчика при исследовании подколенной артерии (А) и ультразвуковое изображение подколенной артерии, передней большеберцовой артерии и тибио-перонеального ствола (Б)
А
Б
Исследование дистальных отделов артерий голени проводят в положении пациента лежа на спине со слегка согнутыми в коленях и немного разведенными ногами. Для визуализации ЗББА датчик устанавливают вдоль нижней трети голени и несколько кзади от медиальной лодыжки. ПББА лоцируют вдоль нижней трети голени по передней поверхности в проекции продолжения на голени воображаемой линии, проведенной между I и II пальцами тыла стопы (рисунок 7).
Рисунок 7 — Схема расположения датчика при исследовании дистальных отделов большеберцовых артерий (А) и ультразвуковое изображение задней большеберцовой артерии (Б)
А
Б
В повседневной практике исследование МБА не проводят. Ее осмотр и измерение параметров кровотока становятся актуальными при наличии у больного хронической ишемии нижних конечностей или стенозирующего поражения большеберцовых артерий. Визуализируют МБА по медиальной поверхности в средней трети голени.
Основные точки исследования при исследовании артерий голени:
- ПББА – прободает в верхней трети голени межкостную перепонку, спускается вниз и в нижней трети голени выходит на переднюю поверхность, продолжаясь в артерию тыла стопы
- ЗББА – прямое продолжение ПА на голени, идет книзу, отдавая в верхней трети голени МБА, а в нижней трети ветви, участвующие в кровоснабжении пяточной области; продолжением ЗББА на стопе является общая подошвенная артерия
При выявлении у пациента ультразвуковых признаков ишемии нижних конечностей, проводится измерение лодыжечно-плечевого индекса (ЛПИ).
Измерение ЛПИ – надежный и эффективный метод количественной оценки кровоснабжения конечности. Его положительная предсказательная ценность составляет 90%, отрицательная предсказательная ценность – 99%, общая точность – 98%. Рассчитывается индекс по формуле:
ЛПИ = АД систолическое берцовой артерии/ АД систолическое плечевой артерии
Систолическое давление определяется при помощи тонометра с пневматической манжетой и линейного ультразвукового датчика, установленного в точку локации ПлА и ЗББА. При окклюзии последней, или невозможности ее четкой локации ввиду поражения, используют ПББА или МБА.
Измерение проводят симметрично на обеих руках и ногах. Датчик поочередно устанавливают в точки локации указанных артерий и нагнетают давление в манжету до исчезновения допплеровского сигнала в сосуде. В момент медленной декомпрессии манжеты, первый удар восстановленного кровотока соответствует значению систолического АД в сосуде.
В норме допустима разница до 12-15 мм рт. ст. давления на руках. Если показатели давления на руках различаются более существенно, то следует заподозрить стенозирующее поражение подключичной или подмышечной артерий на стороне с меньшими значениями АД. В таком случае для расчета ЛПИ используется показатель АД с той руки, где полученное значение больше.
Давление на лодыжке в норме на 10–15 мм рт.ст. выше, чем на плече, а значение нормального ЛПИ систолического давления более 1,0. Снижение ЛПИ менее 0,9 рассматривается как патология. Индекс коррелирует со стадией поражения и клинической картиной ишемии нижних конечностей:
- I стадия 0,8 ≤ ЛПИ ≤ 0,9
- II стадия 0,5 ≤ ЛПИ ≤ 0,7
- III стадия 0,3 ≤ ЛПИ ≤ 0,5
- IV стадия ЛПИ <0,3
Следует помнить о том, что показатели ЛПИ могут быть неточными у больных с дистальными ангиопатиями, выраженным кальцинозом артериальной стенки и неопределяемым систолическим АД. В случае несжимаемости артерии при нагнетании в манжету давления более 200 мм рт. ст., ЛПИ расценивается как ложноположительный.
Существует также методика сегментарного измерения давления на ногах, которое позволяет установить ориентировочную локализацию стенозирующего поражения по градиентам давления в разных отделах. Но в амбулаторной практике такие измерения обычно не проводят.
При осмотре пациентов, перенесших реконструктивные операции на артериях нижних конечностей, помимо стандартных точек локации артерий оценивают проходимость шунта и исследуют точки проксимального и дистального анастомозов для выявления стенозов или аневризм. Все измерения и регистрацию параметров кровотока проводят аналогично другим отделам магистральных артерий.
В протоколе исследования следует описать диаметры и скорости кровотока для стандартных точек локации, наличие стенозирующих поражений, их степень и локализацию, указать тип кривой кровотока в каждом из сегментов. В случае измерения ЛПИ указывают значения систолического АД для каждой конечности, а также полученные значения ЛПИ для каждой стороны.
ОБРАЗЕЦ ПРОТОКОЛА УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ МАГИСТРАЛЬНЫХ АРТЕРИЙ НИЖНИХ КОНЕЧНОСТЕЙ
Ф.И.О.
Возраст
Дата исследования
Справа Слева
ОПА диаметр, мм; тип кровотока (магистральный/ магистральный измененный /коллатеральный); скорость кровотока, см/с; стеноз, %
ОБА диаметр, мм; тип кровотока (магистральный/ магистральный измененный /коллатеральный); скорость кровотока, см/с; стеноз, %
ГБА диаметр, мм; тип кровотока (магистральный/ магистральный измененный /коллатеральный); скорость кровотока, см/с; стеноз, %
ПБА диаметр, мм; тип кровотока (магистральный/ магистральный измененный /коллатеральный); скорость кровотока, см/с; стеноз, %
ПА диаметр, мм; диаметр, мм; тип кровотока (магистральный/ магистральный измененный /коллатеральный); скорость кровотока, см/с; стеноз, %
ЗББА диаметр, мм; тип кровотока (магистральный/ магистральный измененный /коллатеральный); скорость кровотока, см/с; стеноз, %
ПББА диаметр, мм; тип кровотока (магистральный/ магистральный измененный /коллатеральный); скорость кровотока, см/с; стеноз, %
АД сист на плече, мм рт. ст. на плече, мм рт. ст.
на голени, мм рт. ст. на голени, мм рт. ст.
ЛПИ
Заключение________________________________________________________
Кровоток антеградный что это такое
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
При проявлении мозговой симптоматики у пациентов молодого возраста врачи-неврологи должны учитывать вероятность, что это изменение (гипоплазия) таких артерий, как левой позвоночной, правой или обеих. Заболевание считается врожденным дефектом. Без лечения способствует нарушению кровообращения в сосудах головного мозга, чаще в задних отделах.
Поскольку ядерные структуры мозга определяют ритм и нормальное функционирование всего организма, у пациента могут возникнуть признаки сердечно-сосудистых расстройств, вестибулярные изменения.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Что представляет собой гипоплазия?
Прежде всего вспомним, что задача позвоночных (вертебральных) артерий — принести в кровоток мозга до 30% необходимого объема крови. Именно эти сосуды формируют виллизиев круг на основании мозга, от которого отходят ветви по долевому принципу вглубь мозгового вещества.
В состоянии недоразвития органа или ткани говорят о гипоплазии. Наиболее распространена гипоплазия в правой вертебральной артерии. По данным статистики, она наблюдается у 10% населения. Левостороннее поражение или двух одновременно встречается редко.
Причинами нарушения развития сосудов у плода могут быть:
- бесконтрольное лечение беременной препаратами, обладающими токсическим воздействием на ребенка (антибиотики, противогрипозные средства, мочегонные);
- работа будущей матери во вредных условиях (с ядохимикатами, красителями, бытовой химией);
- употребление наркотиков, алкоголя, курение в период беременности;
- перенесенные травмы;
- острые инфекционные заболевания и обострение хронических;
- нахождение беременной на радиоактивно зараженной территории;
- наследственная предрасположенность к патологии сердца и сосудов.
Подобные изменения влекут за собой:
- снижение общего кровотока (чаще по правой, реже по левой артериям) к тканям мозга;
- благоприятные условия для тромбообразования (местное снижение скорости передвижения тромбоцитов);
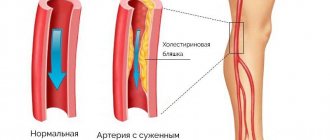
- при последующем с возрастом нарушении жирового обмена создают удобное место для отложения холестериновых бляшек и развития атеросклеротического процесса.
ДУПЛЕКСНОЕ СКАНИРОВАНИЕ АРТЕРИЙ ВЕРХНИХ КОНЕЧНОСТЕЙ
Показания к исследованию
- разница АД на руках более 12 мм рт. ст.;
- клинические симптомы острой или хронической ишемии верхних конечностей;
- наличие факторов риска атеросклероза;
- наличие шума при аускультации подключичных артерий;
- васкулиты, нейроваскулярный синдром;
- клинические признаки ангиодиспластических процессов;
- трофические изменения верхней конечности неясной этиологии;
- травмы верхних конечностей.
Методика исследования
ДС артерий верхних конечностей проводится с использованием режимов серой шкалы, энергетического допплеровского картирования (ЭДК), ЦДК и спектрального допплера, при помощи мультичастотных линейных и конвексных датчиков с частотой сканирования от 3,5 до 14-16 МГц.
Сканирование устья левой подключичной артерии (ПклА) проводится конвексным или секторным датчиками частотой 3,5-5,0 МГц. Более доступные для визуализации сегменты магистральных артерий верхних конечностей, такие как устье правой ПклА, первая и вторая порции обеих ПклА, подмышечные, плечевые (ПлА) и начальные отделы локтевых (ЛоА) и лучевых артерий (ЛА) осматривают при помощи линейных датчиков частотой сканирования 7-12 МГц.
При исследовании более поверхностно расположенных сосудов целесообразно повышение частоты сканирования до максимальных значений. Так, дистальные отделы артерий предплечья, поверхностные и глубокие ладонные дуги и артерии пальцев исследуют линейными датчиками с частотой 14-16 МГц. Но, как и при проведении любых других исследований, оператор, в зависимости от условий и качества визуализации может использовать наиболее оптимальные для каждого случая датчики и частоту сканирования.
Скрининговая методика основана на оценке качественных и количественных параметров кровотока в стандартных точках исследования, где артерия максимально приближена к поверхности кожи и ее локация связана с постоянными анатомическими ориентирами.
Стандартными точками исследования магистральных артерий верхних конечностей являются: устье, первая и вторая порции ПклА, подмышченая артерия, ПлА на протяжении и в месте бифуркации на ЛоА и ЛА, устья и дистальные отделы ЛоА и ЛА. При необходимости и в зависимости от задачи исследования, осматривают ладонные поверхностную и глубокую артериальные дуги и пальцевые артерии (рисунок 8).
Каждый из сегментов артерий верхних конечностей осматривают последовательно в продольной и поперечной плоскости, используя режимы серой шкалы, ЦДК и спектрального допплера, а мелкие артерии ладонных дуг и пальцевые артерии могут быть визуализированы при помощи ЭДК.
Рисунок 8 — Стандартные точки локации магистральных артерий верхней конечности
В В-режиме оценивают:
- диаметр сосуда (не изменен, расширен, аневризма); допустимая асимметрия диаметров парных сосудов до 20%; средние нормальные значения диаметров магистральных артерий верхних конечностей (таблица 4);
- просвет сосуда (однородность, эхогенность, наличие или отсутствие дополнительных включений);
- состояние сосудистой стенки (комплекс интима-медиа ровный, четко дифференцируется на слои, толщина в ПлА на уровне бифуркации по задней стенке не более 0,6 мм);
- состояние периваскулярных тканей (наличие отека, гематом и др.).
Таблица 4 — Нормальный диаметр артерий верхних конечностей (Лелюк С.Э., Лелюк В.Г., 1999 г.)
| Артерия | Диаметр, мм (М±m) | Диаметр, мм min-max |
| Подключичная | 5,7±0,8 | 4,2-8,2 |
| Плечевая | 3,3±0,8 | 2,3-5,5 |
| Локтевая | 1,8±0,3 | 1,5-2,4 |
| Лучевая | 1,8±0,4 | 1,0-2,5 |
В режиме ЦДК определяют:
- проходимый диаметр сосуда (его соответствие анатомическому диаметру);
- наличие дефектов заполнения (указывают их локализацию и измеряют степень стеноза просвета сосуда);
- характер распределения цветового паттерна и наличие зон турбулентности.
При спектральной допплерографии оценивают качественные и количественные характеристики допплерографической кривой.
К качественным характеристикам относятся:
- форма кривой (магистральный тип кровотока, магистрально-измененный, коллатеральный);
- наличие спектрального окна (ламинарность кровотока).
В норме допплерограмма артерий верхних конечностей магистрального типа имеет трехфазную кривую: острый систолический пик, обратный кровоток в период ранней диастолы, положительный компонент поздней диастолы и чистое спектральное окно (рисунок 9). В ряде случаев по ЛА и ЛоА у здоровых лиц может регистрироваться низкоамплитудная положительная диастолическая составляющая, при этом пиковая систолическая скорость кровотока соответствует возрастной норме. Для исключения патологического снижения периферического сопротивления проводится проба сжатия кисти в кулак; в норме диастолический кровоток становится ретроградным.
Рисунок 9 — Нормальная трехфазная допплерограмма в подключичной артерии
К количественным параметрам допплерографической кривой относятся:
- пиковая (линейная) систолическая скорость кровотока (Vps, ЛСК);
- конечная диастоличекая скорость кровотока (Ved);
- усредненная по времени максимальная скорость кровотока (Vтмах);
- усредненная по времени средняя скорость кровотока (Vтаv);
- индекс резистивности (RI);
- индекс пульсативности (PI);
- индекс спектрального расширения(SB);
- систоло-диастолическое соотношение (S/D).
В рутинной практике обычно измеряют только систолическую и диастолическую скорости; в ряде случаев могут быть измерены индексы пульсативности и резистивности.
Современные ультразвуковые сканеры рассчитывают все количественные параметры автоматически в зависимости от установленных настроек в меню прибора.
При обнаружении нарушения гемодинамических параметров кровотока в любой из стандартных точек, исследование артериального русла проводится на всем протяжении для выявления причин изменений.
Нормальные значения скоростей кровотока в магистральных артериях верхних конечностей зависят от многих факторов, в том числе от системного артериального давления (АД), частоты сердечных сокращений, периферического сосудистого сопротивления и возраста пациента (таблица 5).
Таблица 5 — Нормальные параметры кровотока в артериях верхних конечностей (Лелюк С.Э., Лелюк В.Г., 1999 г.)
| Артерия | Скорость кровотока | PI (М±m, min-max) | |
| Vps, см/с (М±m, min-max) | Vedсм/с (М±m, min-max) | ||
| Подключичная | 112±20,5; 90-163 | 15,7±5,2; 9-30с | 5,3±0,57; 4,89-7,24 |
| Плечевая | 65±10,8; 45-82 | 12,3±3,0; 6-16 | 3,7±0,98; 2,64-4,9 |
| Локтевая | 50,5±5,4; 43-61 | 9,6±3,4; 2-13 | 3,06±1,4; 1,6-9,3 |
| Лучевая | 53±9,4; 35-63 | 13,1±4,6; 7-20 | 4,14±3,3; 1,3-14,8 |
Техника проведения исследования
Перед исследованием магистральных артерий верхних конечностей, особенно дистального русла, пациент должен находиться в помещении с комфортной температурой не менее 20 минут.
Осмотр пациента следует начинать с измерения АД на обеих руках. Обнаруженная разница более чем на 12мм рт. ст. позволяет заподозрить стенозирующее поражение на стороне с меньшими показателями.
Исследование сосудов начинают с проксимальных отделов верхней конечности. ПклА справа является ветвью плечеголовного ствола, а слева отходит непосредственно от дуги аорты дистальнее общей сонной артерии. У I ребра ПклА проникает в межлестничное пространство, где лежит в борозде ребра, а далее, обогнув его, ложится под ключицу и, спускаясь к подмышечной ямке, продолжается в виде подмышечной артерии.
Осмотр ПклА проводят в положении пациента лежа на спине с выпрямленными вдоль туловища руками, голова немного отклонена в противоположную сторону. Локацию ПклА осуществляют из надключичного и подключичного доступов, используя в зависимости от конституционального сложения пациента и качества визуализации конвексный, секторный или линейный датчики. Устье и первый сегмент лучше визуализируются из надключичного доступа. Для этого датчик располагают в надключичной ямке несколько кнаружи от яремной вырезки. При исследовании второго сегмента ПклА лучшей визуализации удается достичь из подключичной области, где датчик располагают параллельно ходу артерии (рисунок 10).
Рисунок 10 — Схема расположения датчика (А) и ультразвуковое изображение подключичной артерии (Б)
А
Б
Основные точки исследования ПклА:
- первый сегмент – от устья до межлестничного пространства; главные ветви в данном сегменте: позвоночная артерия, внутренняя грудная артерия и щито-шейный ствол;
- второй сегмент – межлестничное пространство, где ПклА отдает реберно-шейный стол;
- третий сегмент – от межлестничного пространства до подмышечной артерии.
Следует помнить, что I и II сегменты ПклА артерии являются основными местами локализации начальных атеросклеротических изменений в артериях верхних конечностей. В случае стеноза более 70% или окклюзии ПклА в I сегменте, в дистальных ее отделах будет регистрироваться магистральный измененный или коллатеральный типы кровотока. Кроме того, при стенозе ПклА 50 % и более в позвоночной артерии на стороне поражения возникает синдром скрытого, переходного или полного позвоночно-подключичного обкрадывания (стил-синдром). Стенозирующее поражение II и III сегментов ПклА не сопровождается развитием синдрома обкрадывания позвоночной артерии, но ниже места стеноза будет регистрироваться измененный тип кровотока.
Также следует помнить о том, что II сегмент ПклА, располагаясь в межлестничном пространстве, может быть подвержен компрессии, клинически проявляясь в виде синдрома верхней апертуры грудной клетки (синдрома сдавления сосудисто-нервного пучка на выходе из грудной клетки). Для диагностики данного синдрома существуют множество проб с различными положениями рук и головы, направленных на выявление источника сдавления (проба Адсона, проба с отведением рук за спину и сжатия их «в замок», проба с закидыванием руки на затылок и др.). Однако наиболее эффективной пробой является принятие пациентом такого положения, при котором у него возникают жалобы и именно в этот момент произвести регистрацию кровотока или зафиксировать его отсутствие в дистальном отделе одной из артерий предплечья.
Подмышечная артерия является прямым продолжением ПклА после перехода ее в подмышечную ямку, ниже края большой грудной мышцы она переходит в ПлА. Для ее осмотра руку пациента отводят кнаружи и несколько ротируют (рисунок 11).
Рисунок 11 — Схема расположения датчика (А) и ультразвуковое изображение подмышечной артерии (Б)
А
Б
От нижнего края большой грудной мышцы до уровня локтевой ямки располагается ПлА. На плече она лежит вдоль медиальной борозды двуглавой мышцы, где отдает ряд ветвей, наиболее крупной из которых является глубокая плечевая артерия. ПлА осматривают при отведенной и несколько ротированной руке, перемещая датчик в дистальном направлении по ее ходу, вплоть до уровня бифуркации, которая обычно расположена на 1-3 см ниже локтевой ямки (рисунок 12).
Рисунок 12 — Схема расположения датчика (А) и ультразвуковое изображение плечевой артерии и вены (Б)
А
Б
От уровня бифуркации ПлА по передне-латеральной и передне-медиальной поверхностям предплечья лоцируются ЛоА и ЛА, которые спускаясь вниз, прослеживаются до уровня дистальных отделов предплечья, а выходя на кисть, участвуют в формировании поверхностной и глубокой артериальных дуг кисти. При исследовании артерий предплечья рука пациента обращена ладонной поверхностью вверх. Датчик располагают в нижней трети предплечья по лучевой и локтевой поверхностям (рисунок 13).
Рисунок 13 — Схема расположения датчика при исследовании артерий предплечья (А) и ультразвуковое изображение лучевой артерии (Б)
А
Б
При расположении датчика по медиальной и латеральной поверхностям фаланг пальцев лоцируются общие и собственные пальцевые артерии. Их исследование в амбулаторной практике проводят крайне редко. При оценке дистального артериального русла (ладонные дуги и пальцевые артерии) В-режим неинформативен; мелкие артерии чаще визуализируют при помощи ЦДК или ЭДК. Кроме того, определение количественных параметров в пальцевых артериях требует определенных навыков у оператора в проведении данного исследования.
По окончании осмотра в протоколе следует указать диаметры и скорости кровотока для стандартных точек локации, наличие стенозирующих поражений, их степень, локализацию и гемодинамическую значимость и указать тип кривой кровотока в каждом из сегментов.
ОБРАЗЕЦ ПРОТОКОЛА УЛЬТРАЗВУКОВОГО ИССЛЕДОВАНИЯ МАГИСТРАЛЬНЫХ АРТЕРИЙ ВЕРХНИХ КОНЕЧНОСТЕЙ
Ф.И.О.
Возраст
Дата исследования
Справа Слева
ПклА диаметр, мм; тип кровотока (магистральный/магистральный измененный/ коллатеральный); скорость кровотока, см/с; стеноз, %
Подмышечная артерия диаметр, мм; тип кровотока (магистральный/магистральный измененный/ коллатеральный); скорость кровотока, см/с; стеноз, %
ПлА диаметр, мм; тип кровотока (магистральный/магистральный измененный/ коллатеральный); скорость кровотока, см/с; стеноз, %
ЛоА диаметр, мм; тип кровотока (магистральный/магистральный измененный/ коллатеральный); скорость кровотока, см/с; стеноз, %
ЛА диаметр, мм; тип кровотока (магистральный/магистральный измененный/коллатеральный); скорость кровотока, см/с; стеноз, %
Заключение________________________________________________________
Когда необходимо оперативное вмешательство?
Первая операция по реконструкции вертебральной артерии проведена в 1956 году, а в 1959 году впервые был извлечен тромб из подключичной артерии с захватом русла позвоночного сосуда.
О показаниях к операции судят по результатам консервативной терапии. Если проводимое лечение неэффективно, а также при установленной причине, связанной со сдавлением артерии опухолью, отростком позвонка, обойтись без хирургического вмешательства невозможно.
Оперируют пациентов в нейрохирургических отделениях. Производят удаление костных образований, опухоли, симпатических узлов (для устранения излишнего спазма).
Устранить аномальную извитость возможно только при ее локализации в I сегменте.
Прогноз
Без лечения атеросклеротическая окклюзия подключичной артерии приводит к постепенному снижению трудоспособности, увеличивается вероятность ишемического инсульта, гангрены кисти.
После восстановления кровообращения любым методом проблема полностью устраняется. Нормальный кровоток способствует нормальной деятельности руки и исключает синдром обкрадывания головного мозга.
Рецидивы после стентирования подключичной артерии возникают примерно в 10% случаев, за счет развития новых бляшек внутри стента (рестеноз). Если выполнялась операция сонно-подключичного шунтирования, то вероятность рецидива не более 2% случаев.