0
Автор статьи: Марина Дмитриевна
2017.07.15
652
Лечение
Антикоагулянтная терапия применяется для лечения болезней, сопровождающихся повышенной свертываемостью крови. Она основана на приеме препаратов, препятствующих развитию тромбоза и тромбоэмболии. Подобная медикаментозная терапия является достаточно молодым способом лечения, но клинические результаты уже позволяют ее широко применять.
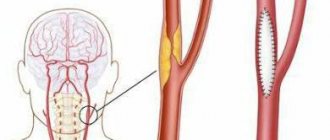
Тромбоз
Медицинская справка
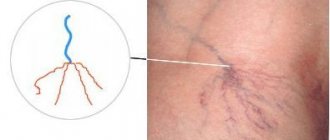
Для наглядного понимания принципа действия антикоагулянтных препаратов стоит рассмотреть процесс формирования тромбов. На первой стадии тромбообразования из протромбина, который формируется в печени, происходит синтез фермента тробмина. Этому способствует влияние тромбопластина, который содержится в мембранах клеток тканей, витамина К (викасола) и ионов кальция. Далее тромбин воздействует на фибриноген, в результате чего образуется фибрин, нити которого и составляют оболочку тромба.
Схема образования тромба
Таким образом, предотвратить развитие тромбоза и тромбоэмболии на микроуровне можно прямым и непрямым способом воздействия.
Препараты прямого действия
К прямым антикоагулянтам относятся препараты, содержащие гепарин в чистом виде либо его производные, а также герудин. Особенность их воздействия заключаются в непосредственном вмешательстве в процесс синтеза фибрина из фибриногена, угнетении влияния на него тромбина. Гепарин отличается тем, что действует не только внутри организма, но и в лабораторных условиях (в пробирке).
Антикоагулянты прямого действия вводятся парентеральным способом (инъекцией) под кожу либо внутривенно. Им свойственно быстро давать нужный результат. Так как гепарин (основное действующее вещество) получают из биологического сырья животных, он проходит низкомолекулярную обработку.
Подобное лечение обязательно должно контролироваться профильным врачом, с постоянным отслеживанием уровня гемоглобина и гематокрита, а также артериального давления с целью предотвращения кровотечений
Препараты прямого действия
Препараты непрямого действия
Антикоагулянты непрямого воздействия препятствуют синтезу тромбина из протромбина путем замещения собой викасола. Такое возможно из-за их структурного сходства. Действующее вещество препарата не обладает свойствами и функциональностью витамина К, а, механически замещая его в процессе синтеза, понижает концентрацию тромбина в крови и ведет к гипокоагуляции.
Антикоагулянты непрямого действия, в отличие от первой группы препаратов, способны менять свойства крови только в организме.
Препараты непрямого действия выпускаются в таблетированной или капсульной форме и предполагают длительное применение, так как имеют накопительный эффект (через 3-5 дней). В основном используется варфарин, аценокумарол, фениндион. Препараты на основе варфарина назначаются даже при установленных сердечных имплантатах (протезах клапанов) и острых тяжелых венозных тромбозах.
Важно! Развитие тромбозов вен наиболее характерно для нижних конечностей.
Резкое прекращение приема антикоагулянтных препаратов непрямого воздействия может дать обратный эффект и привести к тромбозу. Снижают дозу под контролем врача и постепенно, постоянно отслеживая изменения показателей крови.
Препараты непрямого действия
Внутривенное введение препаратов
Для достижения быстрого эффекта антикоагулянты вводят под кожу или же внутривенно. Чаще всего для таких целей применяются средства на основе гепарина, которые способствуют сокращению молекул тромбина. Таким образом, можно предотвратить развитие тромбоза.
Лекарства на основе гепарина представлены в виде биологического сырья, для изготовления которого используются ткани животных. Для того чтобы превратить такое содержимое в полноценный препарат, используется низкомолекулярная обработка.
Во время применения антикоагулянтов необходимо следить за уровнем гемоглобина в крови. Это обусловлено тем, что во время терапии у пациентов часто наблюдаются кровотечения. Необходим постоянный контроль уровня гематокрита.
Показатель артериального давления тоже довольно важен, так как резкие перепады могут влиять на состояние человека.
Иногда антикоагулянтное лечение предусматривает использование нефракционированного гепарина, что может повысить риск развития тромбоцитопении.
Показания к антикоагулянтной терапии
Антикоагулянтные препараты применяются в терапии тромбоэмболии и тромбоза и для профилактики этих явлений.
Основной перечень показаний:
- подготовка к хирургическому вмешательству на сердце или сосудах;
- тромбофлебит поверхностных вен нижних конечностей;
- прогрессирование левожелудочковой аневризмы;
- мерцательная аритмия;
Мерцательная аритмия
- тромбоэмболия легочной артерии;
- инфаркт миокарда;
- облитерирующий эндартериит либо тромбангиит.
Пациентов с этими заболеваниями лечат антикоагулянтами и прямого, и непрямого действия.
Одновременное применение
При острых состояниях пациентам вначале приписывают терапию прямыми разжижителями, которые начинают действовать почти сразу после введения.
Если по результатам лечения у больного наблюдается улучшение, ему дополнительно могут назначить антагонисты витамина К.
Комбинация антикоагулянтов будет полезна перед переливанием крови, а также оперативных вмешательствах на сердце.
При этом флебологи регулярно отслеживают характеристики лабораторных анализов крови и мочи пациента.
Противопоказания к лечению антикоагулянтами
Подобная терапия представляет опасность для пациентов с такими заболеваниями:
- болезни пищеварительной системы (язва желудка, эрозия либо язва кишечника и др.), по причине высокой угрозы кровотечения;
Язва желудка
- патологии почек с признаками гематурии и симптомами недостаточности;
- дисфункция желчевыделительных и/или протромбинобразовательных свойств печени (цирроз, гепатит в хронической форме и др.);
- беременность – из-за риска возникновения кровотечений после родов или тератогенного воздействия на плод;
- дефицит витаминов С и К;
- наличие в спинномозговой жидкости примесей крови;
- подострый септический эндокардит;
- заболевания крови, приведшие к гипопротромбинемии и дисфункции гемостатических механизмов;
- травмы головного мозга, вызывающие снижение реакции.
Особенности применения
Антикоагулянты непрямого воздействия начинают работать, когда их действующих компонент накопится в организме в достаточном количестве. Эти лекарства созданы только для перорального приема. Они основываются на:
- варфарине;
- фениндионе;
- аценокумароле.
Данные фармсредства рассчитаны для продолжительного приема. Медикаменты с варфарином можно принимать пациентам с установленными сердечными имплантами или острым венозным тромбозом.
Медикаменты с непрямым действием меняют свойства крови только в организме. Если они будут резко отменены, это может привести к прогрессированию тромбоза. Доза препарата должна снижаться постепенно и только под врачебным контролем. Во время лечения нужно систематически проверять состояние крови.
Варфарин
Можно ли сочетать два вида антикоагулянтов?
Как можно понять из вышеописанного, антикоагулянты являются настоящим спасением человека в случае стенокардии, сердечных приступов, эмболии сосудов, при варикозном расширении вен или тромбофлебите. Причем, в случае острого состояния назначаются препараты прямого действия, которые дают немедленный эффект. Если терапия даст положительный результат, спустя несколько дней лечение дополняют препаратами непрямого действия.
Кроме того, комбинации данных средств назначают пациентам для подготовки к переливанию крови, к операциям на сосудах и сердце, а также для предупреждения тромбоза. Правда, специалисты при этом должны постоянно контролировать состояние пациента, в частности, проверять скорость свертывания крови, присутствие осадка в моче, а также уровень протромбина.
Прием антикоагулянтов после операции
Многочисленные исследования показали, что после хирургического вмешательства антикоагулянтная терапия должна основываться на медикаментах с низкомолекулярным содержанием гепарина или варфарина. Тромбоэмболическое осложнение может возникнуть только в первые семь дней после оперативной процедуры.
Специалисты считают использование Фраксипарина на этом этапе самым безопасным медикаментозным методом.
Препарат нужно вводить внутренне, но не с помощью внутримышечных инъекций. При расчете дозы врач учитывает:
- степень риска;
- вес пациента;
- вид проведенной операции.
Фраксипарин вводится раз в сутки.
При развитии у пациента тромбоза глубоких вен Фраксипарин вводится дважды в сутки с промежутком в 12 часов.
Препарат можно использовать на 4-9 месяце беременности, но только если у пациентки наблюдается высокая вероятность развития венозного тромбоза.
Фраксипарин
Проведение тройной антикоагулянтной терапии (ТАТ)
Такая терапевтическая схема позволяет снизить риск развития тромботического и тромбоэмболического процесса. Соответствующая методика подбирается доктором.
Проведение ТАТ эффективно борется с:
- ИБС;
- инсультом;
- недостаточностью сердца;
- фибрилляцией предсердий;
- острым коронарным синдромом.
ТАТ предполагает совмещение варфарина, клопидогрела и медикаментов на основе ацетилсалициловой кислоты. Продолжительность лечения и дозу определяет только врач. Как правило, лечение длится 3-6 месяцев.
Показание
Наши врачи
Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 46 лет
Записаться на прием
Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Константинова Галина Дмитриевна
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук, профессор
Записаться на прием
Недостатки терапии на основе антикоагулянтов
Главный недостаток лечения – увеличение вероятности возникновения кровотечений. Они могут возникать не только на кожном покрове, но в ЖКТ и мозгу. В группу риска попадают пациенты, принимающие высокие дозы антикоагулянтов или препараты для повышения их эффективности.
Еще один важный минус – цена медикаментов. Самыми доступными антикоагулянтами считаются препараты с варфарином, однако их прием может негативно сказаться на крови. Антикоагулянты с гепарином рассчитаны для стационарного лечения.
Последний, но не маловажный недостаток антикоагулянтов – специфические негативные влияния на организм, среди которых:
- тромбоцитопения;
- проблемы с эпителием (даже некроз);
- тяжелая аллергия или приступ анафилактического шока.
Тромбоцитопения
Кому назначают антикоагулянтную терапию
Препараты из группы антикоагулянтов назначают для профилактики и лечения тромбозов, спровоцированных следующими патологическими состояниями:
- развитие аневризмы левого желудочка;
- операции на сердце или сосудах;
- облитерирующий тромбангиит;
- облитерирующий эндартериит;
- тромбоэмболия легочных артерий;
- тромбофлебит поверхностных вен на ногах;
- варикозное расширение вен;
- стенокардия;
- инфаркт миокарда;
- мерцательная аритмия.
Зачастую тромбы появляются в глубоких венах на ногах, провоцируя покраснение и отечность нижних конечностей. Однако это не самая большая неприятность, связанная с образованием тромба. Гораздо опаснее, когда отделившийся кровяной сгусток с током крови попадает в легкие. В этом случае развивается легочная эмболия.
Еще одним показанием для применения антикоагулянтов является предотвращение развития тромбоза в сосудах сердца. Особенно это актуально для людей, страдающих от нарушения сердечных ритмов, т.е. фибрилляции предсердий. Наконец, отделившийся фрагмент тромба может попасть в сосуды мозга, провоцируя развитие инсульта. От таких тяжелых последствий также спасают правильно подобранные разжижители крови.
Как узнать, что антикоагулянты действуют?
Для проверки эффективности непрямых антикоагулянтов был разработан специальный критерий МНО. Согласно ему:
- у больного, не употребляющего медикамент, МНО меньше 1,0;
- у больного, лечащегося Варварином или его аналогами, МНО достигает 2,0 – 3,0 ( такие показатели сигнализируют о возможном кровотечении);
- МНО 1,0 – 2,0 предупреждает о возможном ишемическом инсульте;
- МНО свыше 4,0 показывает несвертывание крови и возможный геморрогический инсульт.
Действие прямых антикоагулянтов проверить невозможно.
Необходимость проверки эффективности антикоагулянтов возникает в ситуациях, когда пациент потерял сознание. Если в его медкарте нет информации о приеме прямого антикоагулянта, определить его наличие в организме достаточно сложно. В такой ситуации введение новой дозы медикамента может вызвать передозировку.
Потеря сознания
Как определить эффективность антикоагулянтной терапии?
Как мы уже успели заметить, прямые антикоагулянты по многим показателям превосходят непрямые. Однако есть особенность, которая ставит препараты непрямого действия в приоритет. Дело в том, что эффективность их воздействия на организм легко измерить. Для этого разработан особый показатель под названием МНО.
В этом плане:
- пациент, не принимающий антикоагулянты непрямого действия, имеет МНО меньше 1,0;
- у пациента, принимающего Варфарин и его аналоги, показатель МНО колеблется на уровне 2,0–3,0 (данные показатели являются предупреждением о возможном развитии кровотечений);
- показатель МНО находящийся в пределах 1,0–2,0, сигнализирует о том, что больному угрожает ишемический инсульт;
- в случае МНО больше 4,0 риск несвертывания крови, а значит и развития геморрогического инсульта наиболее высок.
А вот эффективность приема прямых антикоагулянтов оценить невозможно и это становится серьезной проблемой для врачей, которые назначают прием таких препаратов. К примеру, необходимость в оценке антикоагулянтного действия возникает при поступлении пациентов в бессознательном состоянии. И если в медицинской карте такого больного нет информации о приеме прямых антикоагулянтов, выявить их в организме довольно сложно. Введением антикоагулянтов в этом случае легко можно спровоцировать передозировку.
Осложнения
Самым опасным и вероятным осложнением при приеме антикоагулянтов становится кровотечение из открытых ран, язв на слизистой ЖКТ или сосудов головного мозга. В зону риска попадают такие пациенты:
- вынужденные принимать антикоагулянты в больших количествах;
- страдающие неконтролируемой гипертензией;
- принимающие препараты, которые вступают в реакцию с антикоагулянтами;
- пожилые люди (старше 75-летнего возраста).
Возможны побочные явления, связанные с особенностями конкретного препарата. Так, при приеме варфина есть вероятность развития некрозов кожи. А гепарин способен значительно понизить количество в крови тромбоцитов.
Осложнение при антикоагулянтной терапии
В любом случае лечение антикоагулянтами не терпит самодеятельности. Оно должно происходить строго под контролем медицинского персонала и при постоянном лабораторном наблюдении.
Антикоагулянтная терапия при фибрилляции предсердий
Лекция доктора медицинских наук Алексея Николаевича Турова, прочитанная в рамках XXX Интернет Сессии.
Оксана Михайловна Драпкина, исполнительный директор Интернет Сессии, секретарь межведомственного совета по терапии РАМН:
— Сейчас я с удовольствием передаю слово нашему другу, доктору медицинских наук Турову Алексею Николаевичу.
Алексей Николаевич представляет НИИ имени Е. Н. Мешалкина из Новосибирска. Это уже его не первое выступление. Мы на прямой связи с Новосибирском.
«Антикоагулянтная терапия при фибрилляции предсердий (ФП)».
Алексей Николаевич Туров, доктор медицинских наук:
— Доброе утро, глубокоуважаемые коллеги.
Это сообщение будет посвящено очень важной проблеме. Все помним высказывание о том, что пациенты не умирают от ФП, они умирают от ее осложнений. Когда мы говорим о ФП, постоянно связываем ее с риском инсультов, который увеличивается примерно в 5-6 раз.
3 миллиона жителей земного шара ежегодно переносят инсульт, связанный с ФП. Инсульты, связанные с ФП, протекают особенно тяжело и ассоциируются с большей частотой инвалидизации.
Инсульт, который возникает у пациента с ФП, протекает с большей клинической симптоматикой, чаще вызывает инвалидизацию и чаще дает летальные исходы на протяжении первого месяца после инсульта.
Я особенно хотел бы подчеркнуть последнюю фразу. Абсолютно точно установлено, что риск инсульта у пациентов с ФП одинаков вне зависимости от ее формы. Пароксизмальная или постоянная форма – мы должны защищать пациента от инсульта совершенно одинаково. Эти пациенты имеют равный риск.
В большинстве случаев риск инсульта у пациентов с ФП можно предотвратить при помощи правильно подобранной антикоагулянтной терапии. Золотым стандартом в настоящее время является использование «Варфарина» («Warfarin»).
Наиболее крупный мета-анализ 29-ти исследований с участием более 28-ми тысяч пациентов показывает, что использование «Варфарина» снижает риск инсульта на 64%. Он еще снижает и смертность от любых причин на 24% по сравнению с плацебо.
Все исследования, которые здесь представлены, продемонстрировали преимущество «Варфарина» перед «Ацетилсалициловой кислотой» («Acetylsalicylicacid») в плане профилактики инсультов у пациентов с ФП. Но и «Аспирин» также снижает риск инсультов, менее существенно, чем «Варфарин», но на 19% по сравнению с плацебо.
02:52
Перед нами встает вопрос. Как проводить стратификацию пациентов. Какому пациенту назначить «Варфарин», какому пациенту – «Аспирин». В настоящее время ситуация предельно ясна. Современные Рекомендации требуют применять «Аспирин» или «Варфарин» в зависимости от наличия факторов риска инсульта.
Факторы риска. В настоящее время у нас имеется прекрасный инструмент для такой стратификации. Это шкала «CHA2DS2 — VASC». Шкала очень простая, если понять, что каждая буква этой шкалы обозначает определенный фактор риска.
Первая буква – это застойная сердечная недостаточность. Н – артериальная гипертензия (АГ). А – возраст старше 75-ти лет. D – диабет. S – предшествующий инсульт. V – сосудистая патология (не только венозная, но и артериальная патология). А – атеросклероз в целом. Затем возраст от 65-ти до 75-ти лет.
Впервые фактором риска инсультов у пациентов с ФП стал женский пол. Это последнее введение в Рекомендации одно-двухлетней давности.
Если мы говорим о пациенте, мужчине 82-х лет с АГ и инсультом в анамнезе, то на долю инсульта мы получаем 2 балла, на долю возраста старше 75-ти лет еще 2 балла. На АГ один балл. Получается, что этот пациент имеет риск инсульта, который равен 5 баллам. В настоящее время оценить риск инсульта – это предельно простая задача.
Что говорят нам современные Рекомендации о дальнейшем лечении пациента в зависимости от риска инсульта. Если пациент имеет 0 баллов по данной шкале, он не имеет риска инсульта. Значит, он может получать или «Аспирин», или (обратите, пожалуйста, внимание) он может ничего не получать.
Современные Рекомендации разрешают нам не назначать антитромботическую терапию, если пациент имеет 0 баллов по этой шкале. Если пациент имеет один балл, он может получать или «Варфарин» или «Аспирин», но лучше «Варфарин». Если пациент имеет 2 балла и больше, он должен получать однозначно только «Варфарин».
Таким образом, современные Рекомендации минимизируют роль «Аспирина». У нас увеличивается впервые доля пациентов, которые могут не получать никакой антитромботической терапии. Значительно увеличивается доля пациентов, которые должны получать «Варфарин». Фактически наличие даже одного фактора риска является основанием для назначения «Варфарина».
05:55
Преимущества «Варфарина» проявляются в зависимости от риска инсульта. Чем больше пациент имеет баллов по шкале «CHA2DS2 — VASC», тем больше преимущество «Варфарина». Напротив, если пациент имеет ноль баллов по шкале «CHA2DS2 — VASC», то есть он не имеет риска, то преимуществ «Варфарин» не имеет.
Мы назначаем сейчас антитромботическую терапию вне зависимости от формы и выраженности мерцательной аритмии. В настоящее время нам необходимо это совершенно четко представлять. Пароксизмальная или хроническая это форма – эти пациенты имеют совершенно равный риск тромбоэмболических осложнений.
Представим двух виртуальных пациентов. Это мужчина 63-х лет, который имеет ишемический анамнез, перенес инфаркт миокарда (ИМ), аорто-коронарное шунтирование (АКШ), имеет хроническую ФП на протяжении 7-ми лет, дилатацию левого предсердия.
Молодую женщину, которая имеет кардиологический букет – АГ, сахарный диабет (СД) и редкие приступы ФП. Не так давно мы мужчине бы назначили «Варфарин», поскольку он имеет хроническую ФП. Женщине бы назначили «Аспирин», поскольку она имеет пароксизмальную форму.
Какую мы сейчас должны назначить терапию. Мужчина по шкале «CHA2DS2 — VASC» получает всего лишь один балл. Он не имеет застойной сердечной недостаточности, достаточного возраста (старше 65-ти лет), чтобы это было фактором риска. Но он имеет сосудистую патологию – ИМ и сосудистая операция. Именно за счет этого он получает один балл. Значит, он может получать «Аспирин».
Женщина получает 3 балла за женский пол, АГ и СД. Таким образом, она должна получать «Варфарин». Несмотря на то, что у женщины имеются редкие пароксизмы ФП, а у мужчины хроническая ФП и дилатация левого предсердия (довольно грубая сердечная патология) и даже сердечная операция.
08:08
Еще раз хотел бы подчеркнуть, что мы должны назначать антитромботическую терапию в соответствии с факторами риска, а не в соответствии с выраженностью аритмии.
В этой шкале имеется две двойки, то есть два фактора получают два балла по шкале «CHA2DS2 — VASC». Это возраст старше 75-ти лет и предшествующий инсульт. Пациенты, которые имеют хотя бы один из этих факторов, облигатно должны получать «Варфарин». Это факторы, которые требуют обязательного назначения «Варфарина».
Помимо шкалы «CHA2DS2 — VASC» аритмологи выделяют еще два показания к использованию «Варфарина». Это наличие тромба в ушке левого предсердия в настоящее время или в анамнезе и затяжные пароксизмы ФП, которые продолжаются более суток.
В этом случае, если пациент окажется в стационаре, и он уже принимает «Варфарин» хорошо подобранным МНО, то ему может быть выполнена как медикаментозная, так и электрическая кардиоверсия в любое время. В этот день, на следующий, в течение недели.
Врачей в данном случае ничего не ограничивает. Не требуется ждать 3-4 недели назначения, насыщения непрямыми антикоагулянтами, если бы этот пациент поступил в стационар на фоне приема «Аспирина».
Таким образом, современные Рекомендации оставляют пальму первенства именно «Варфарину». Согласно этим Рекомендациям большинство пациентов с ФП в настоящее время должны получать «Варфарин». Примерно четверть пациентов должны получать «Аспирин».
Четверть пациентов с ФП в настоящее время могут не получать никакой терапии, если они не имеют факторов риска по шкале «CHA2DS2 — VASC».
Согласно статистическим исследованиям, которые проведены в последние два года, в нашей стране ситуация другая. 75% больных получают различные формы «Аспирина». Лишь 21% больных получают «Варфарин». Неоправданно – низкий процент.
10:31
«Варфарин» является золотым стандартом антикоагулянтной терапии. В то же время к нему предъявляется масса претензий. В частности, непредсказуемый ответ на терапию. Медленное развитие и окончание эффекта, что значительно ухудшает процесс титрования его дозы. Это потребность в постоянном контроле антикоагулянтного эффекта.
Взаимодействие со многими пищевыми продуктами, необходимость соблюдать диету. Взаимодействие со многими лекарственными препаратами. Очень часто отмечается резистентность к «Варфарину». В результате требуется довольно часто корректировать дозу.
Самая главная претензия – узкое терапевтическое окно. Мы должны поддерживать МНО в диапазоне от двух до трех. Если мы выбиваемся из значений меньше двух, мы повышаем у пациента риск. Если мы поднимаем МНО выше трех, мы повышаем у пациента риск внутричерепных кровоизлияний и геморрагических инсультов.
У варфарина достаточно узкий терапевтический диапазон. В этом исследовании был проведен анализ последних семи исследований в отношении «Варфарина». Только 66% больных в этих исследованиях поддерживали правильный терапевтический диапазон МНО. Это пациенты, которые участвовали в исследованиях, то есть со строгим контролем, постоянным мониторингом.
Если говорить о рутинной клинической практике, то меньше половины пациентов имеют правильные адекватные значения МНО. Если говорить о российской действительности, то не более 38% наших пациентов принимают «Варфарин» правильно.
Анализ исследования показывает, что в среднем лишь 51% времени всего исследования пациенты, получающие «Варфарин», находились в правильном диапазоне МНО. Половину времени, находясь в исследовании, они имели ненормальные значения МНО, а значит, имели риск геморрагического или ишемического инсульта.
Врачами неохотно назначается «Варфарин». Назначается он не всем пациентам, а тем, которые требуют его назначения согласно шкале риска. Это показывают и американские и европейские регистры. Лишь от 50% до 65% больных получают «Варфарин» от той популяции, которые должны его получать.
13:25
Большое значение имеет риск геморрагических осложнений. Многие исследования («Active» и «Bafta») показывают, что «Варфарин» имеет сопоставимые риски геморрагии по сравнению с «Аспирином» у пожилых людей и комбинацией «Клопидогрел» («Clopidogrel»)/ «Аспирин».
В то же время у нас имеется четкая шкала кровотечений «HAS-BLED». Здесь имеются следующие факторы: АГ, печеночная или почечная недостаточность, предшествующий инсульт, кровотечения в анамнезе, лабильность показателей МНО, возраст старше 65-ти лет и хронический прием медикаментов или алкоголя.
На каждый из этих факторов приходится по одному баллу риска. Таким образом, пациент может набрать максимально 9 баллов риска. Существенным риском кровотечений считается значение от трех и выше.
Те факторы риска, которые указывают нам на риск ишемического инсульта, косвенно повышают и риск кровотечений. Когда мы диагностируем и прогнозируем у пациента высокий риск тромбоэмболических осложнений и усиливаем антикоагулянтную терапию, тем самым усиливаем у него и риск геморрагических осложнений. Они обычно бывают гораздо более тяжелыми, чем ишемические осложнения.
В последнее время появились новые антикоагулянты. Причем те, которые воздействуют не только на факторы антагониста витамина К, но и непосредственно на десятый и на второй фактор. Это «Ривароксабан» («Rivaroxaban»), «Апиксабан» («Apixaban»), «Дабигатран» («Dabigatran») и «Ксимелагатран» («Ximelagatran»).
Наибольший интерес в настоящее время представляет «Дабигатранаэтексилат» («Dabigatranetexilate»). Это новый низкомолекулярный прямой ингибитор тромбина, который зарегистрирован в России под именем «Прадакса» («Pradaxa»). Это пролекарство, которое превращается в лекарство уже в организме человека. Оно имеет короткий период полувыведения и низкуюбиодоступность (всего 6,5%).
Но в то же время он имеет быстрое развитие эффекта и, самое главное, прямолинейный фармакокинетический эффект. Значит, предсказуемый и стабильный эффект. Очень важно, что имеется низкое взаимодействие с лекарственными препаратами и низкое взаимодействие с пищевыми продуктами.
Наибольшую радость у наших пациентов вызывает то, что не требуется рутинный лабораторный контроль системы гемостаза.
16:22
Красную дорожку для этого препарата открыло исследование «RE-LY». В нем участвовало огромное количество пациентов (18 тысяч) с ФП. Они имели более одного фактора риска ишемического инсульта. Пациенты, которые по всем канонам должны были получать «Варфарин».
При этом «Варфарин» получала треть пациентов. Треть пациентов получала «Дабигатран» в дозе 110 мг два раза в день. Треть пациентов получала «Дабигатран» в дозе 150 мг два раза в день.
«Дабигатран» в дозе 150 мг на 35% снизил риск ишемического инсульта и любых других системных эмболий по сравнению с «Варфарином».
Субанализ. «Дабигатран» в дозе 110 мг имел преимущество у «Варфарина» только у пациентов очень высокой категории риска, которые имели шкалу «CHA2DS2 — VASC» 3-6 баллов. «Дабигатран» в дозе 150 мг имел преимущество перед «Варфарином» независимо от факторов риска этих пациентов.
«Дабигатран» также снижал смертность от сердечно-сосудистых осложнений на 15%. Большой находкой было то, что «Дабигатран» на 69% и 74%, соответственно, снижал риск геморрагических инсультов по сравнению с «Варфарином».
Риск больших кровотечений также снижался, но применительно к «Дабигатрану» 110 мг. Снижалась и частота жизнеугрожающих кровотечений на 20% и на 33%, соответственно.
Таким образом, «Дабигатран» в дозе 150 мг оказывал более выраженный антикоагуляционный эффект по сравнению с «Варфарином» и значимо защищал пациента от инсультов, системных эмболий, снижал смертность по сравнению с «Варфарином». «Дабигатран» в дозе 110 мг вызывал меньшие геморрагические осложнения по сравнению с «Варфарином».
18:21
Таким образом, «Дабигатран» в дозе 150 мг оказался более эффективен, чем «Варфарин». «Дабигатран» в дозе 110 мг оказался более безопасен, чем «Варфарин».
Если мы будем говорить в отношении вторичных конечных точек, таких как негеморрагические осложнения, смертность, то преимущество «Дабигатрана» зависело от стабильности контроля показателя МНО.
(Демонстрация слайда).
Показатель, который здесь обозначен, определяет процент нахождения пациента в правильном диапазоне МНО. Если у пациента хорошо контролируется МНО на фоне «Варфарина», то «Дабигатран» практически не имеет клинических преимуществ перед «Варфарином», за исключением удобства. Это препарат не требует контроля МНО.
Если МНО у пациента контролируется с трудом, то по мере увеличения лабильности показателя увеличивается значение «Дабигатрана» и его вклад в смертность и профилактику инсульта. На основании этого исследования в 2010 – 2011-м годах «Дабигатран» вошел в Рекомендации по ведению пациентов с инсультами и с ФП в качестве альтернативы «Варфарину».
Рекомендации 2011-го года Объединенной Американской Ассоциации сердца. «Дабигатран» является эффективной альтернативой «Варфарину» для профилактики инсульта и системной тромбоэмболии.
Немножко оторвемся от фармакотерапии. Получается, мы оказываем системный антикоагуляционный эффект. Системно разжижаем кровь в организме лишь для того, чтобы предотвратить образование сгустков крови в одном маленьком участке.
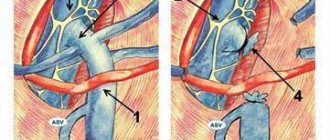
Ушко левого предсердия является виновником 95 – 97% тромбогенныхэмболов, которые поступают в сосуды головного мозга. Существовали попытки локально воздействовать на ушко левого предсердия, закрыть его, начиная с хирургической технологии клипирования.
В настоящее время наиболее интересным подходом является катетерная окклюзия ушка левого предсердия. Имеется два устройства. Это окклюдерWatchman и окклюдерAmplatzer. Ушко окклюзируется, после чего подвергается склерозированию.
20:57
ОкклюдерWatchman. Процедура проводится в рентгеноперационной под местной анестезией. Размер окклюдера подбирается в зависимости от размеров, которые определяются по данным чреспищеводного УЗИ, чтобы окклюдер оказал максимальный обтурирующий эффект ушка.
После окклюзии через несколько недель происходит эпителизацияокклюдера с обеих сторон. Затем ушко заполняется тромбами, организуется и склерозируется.
Окклюдерам ушка было посвящено несколько исследований. Наиболее крупное исследование «Protect», в котором участвовали пациенты с ФП. Они имели более одного балла по шкале «CHA2DS2 — VASC». Окклюдеры ушка сравнивали с золотым стандартом, то есть с «Варфарином».
Пациенты группы контроля получали постоянно «Варфарин». Пациенты после установки окклюдеров ушка прекращали прием «Варфарина» через 40 дней и переходили на «Клопидогрел». Через 180 дней полностью отказывались от антикоагуляционной терапии.
В результате, имплантация окклюдеров ушка на 38% снизила риск первичных точек (инсультов, общей смертности и системных эмболий) по сравнению с приемом «Варфарина» (по сравнению с золотым стандартом).
Смертность от всех причин снизилась на 19% по сравнению с «Варфарином». Риск всех инсультов (как ишемических, так и геморрагических) снизился на 29%. В группе «Варфарина» было большое количество геморрагических инсультов.
Если посмотрим на «кривые» осложнений, то увидим, что осложнений в начале было достоверно больше в группе окклюдеров. Наибольшее количество осложнений приходилось на первый день исследования, то есть на день операции.
Однако при дальнейшем наблюдении, через несколько лет количество осложнений сравнялось и стало сопоставимым, достоверно неразличимым. В группе окклюдеров риск осложнений не нарастал, а в группе «Варфарина» происходило накопление геморрагических осложнений.
23:18
Таким образом, окклюдер ушка может полностью рассматриваться как альтернатива «Варфарину». Показаниями является неэффективность использования «Варфарина». Осложнения от приема «Варфарина». Риск кровотечений на фоне использования «Варфарина», особенно пожилые пациенты и пациенты старческого возраста.
Невозможность правильно подобрать дозу. Невозможность стабильно поддерживать МНО. Организационные трудности контроля МНО, что особенно актуально для пациентов далеко удаленных районов нашей страны. Отказ пациентов (особенно молодых) от пожизненного приема этого довольно агрессивного токсичного препарата.
В результате, около 15% ФП могут оцениваться как кандидаты для окклюзии ушка.
Эти четыре подхода являются в настоящее время альтернативой «Варфарину». ОкклюдерыWatchman – это технологии будущего. Для этого нужно бюджетное финансирование. «Апиксабан» пока не зарегистрирован в России.
«Дабигатран» – это первый препарат, который показал преимущество по сравнению с «Варфарином». Вслед за этим преимущество показал «Апиксабан» в исследовании «Aristotle». «Ривароксабан» – в исследовании «Rocket-AF».
Почему мы не назначаем эти препараты повсеместно. Проблема, главным образом, финансовая. Если мы поймем, что большинство нуждающихся пациентов – это пациенты пожилого и старческого возраста, то нам станет понятно, что эти пациенты будут продолжать принимать более старые препараты.
Проблема в том, что эти препараты требуют еще клинической апробации. Они только начинают поступать в клиническую практику. Несмотря на обнадеживающие данные исследований, после регистрации в мире «Дабигатрана» в первый квартал 2011-го года было зарегистрировано 505 эпизодов больших кровотечений.
Клиническая практика через какое-то время расставит эти препараты по своим местам.
Прогноз экспертов EHRS на 2020-й год. Эксперты считают, что через 8 лет лидирующие позиции будет занимать альтернативные «Варфарину» препараты. В частности, «Дабигатран» и другие препараты.
11% больных должны будут получать окклюдеры ушка. Примерно столько же, сколько будет получать «Варфарин». 16% больных будут продолжать принимать «Аспирин». 22% больных не будут нуждаться ни в какойантитромботической терапии.
Спасибо за внимание.