Инсульт – это реактивное, острое нарушение кровоснабжения головного мозга, сопровождающееся быстрым появлением очагов некроза. В зависимости от времени, в течение которого кровообращение не восстанавливается до нормального уровня, зависит общий прогноз жизни больного. Пациент может умереть в считанные часы. От чего зависит жизнь человека, симптомы, этапы, как умирают от инсульта – это все подробно описано ниже.
Классификации инсультов
На практике пользуются простой классификацией, выделяя две формы инсульта в зависимости от причин, породивших кровоизлияние: ишемический и геморрагический. Кроме этого различают периоды инсульта и степени тяжести.
Ишемический инсульт
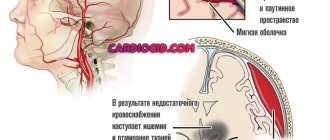
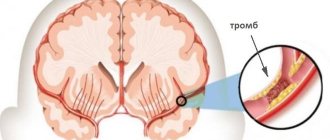
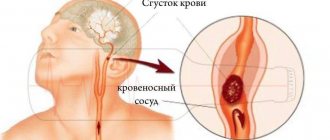
Статистически происходит чаще, до 85% всех случаев, появляясь в результате закрытия просветов сосудов, которые питают определенную часть головного мозга. Закрытие сосуда может происходить из-за тромба, атеросклеротической бляшки или вследствие сужения стенок по причине сильного спазма.
Такой инсульт не наступает одномоментно. Он развивается по нарастающей, один патологический процесс следует за другим.
- Снижается кровоток.
- Происходит резкий выброс глутамата и аспартата, возникает эксайтотоксичность (патологический процесс, который ведет к серьезным повреждениям и гибели нервных клеток, под влиянием нейромедиаторов).
- Внутри каждой клетки происходит накопление кальция.
- Возрастает активация внутриклеточных ферментов, прогрессирует нехватка кислорода, возникают очаги местного воспаления.
- Нейроны головного мозга погибают.
Все этапы проходят с нарастающим отеком головного мозга, клетки увеличиваются в объеме, показатели внутричерепного давления растут. Из-за этого смещаются локальные части головного мозга – височные доли, наступает ущемление среднего мозга, что ведет к сдавливанию продолговатого мозга (из-за вхождения мозжечка в большое затылочное отверстие). При таком развитии чаще всего констатируют смерть от инсульта.
Геморрагический инсульт
Когда-то эту форму инсульта называли «апоплексический удар». Регистрируют в 15% случаев. Образуется из-за разрыва стенки сосуда или аневризмы. Причиной может выступать резкий скачок артериального давления или патологии в самих стенках сосудов. Происходит самопроизвольное кровоизлияние в ткани головного мозга (в субарахноидальное пространство).
Геморрагический инсульт случается из-за повышенных физических или эмоциональных нагрузок. Если после напряжения чувствуются сильные головные боли, окружающее видится в красноватых тонах, возникает тошнота, можно говорить о предпосылках к инсульту.
При такой патологии, возникающей в стволе головного мозга, человек не живет более 48 часов. Он умирает, не приходя в сознание. Внешние признаки смерти от инсульта: кожные покровы бледные, ощущения приближающейся смерти, одна половина тела, с той стороны, где было кровоизлияние – темно-фиолетового цвета. Это одно из специфических внешних проявлений смерти от инсульта.
Периоды инсульта
Нарушение мозгового кровообращения проходит несколько периодов.
- Острейшая фаза.
- Острая.
- Ранний восстановительный период после инсульта.
- Поздний восстановительный период после кровоизлияния.
- Осложнения и последствия перенесенного кровоизлияния.
- Отдаленные последствия.
В периоды острейшей и острой фазы чаще всего наступает смерть.
Степени тяжести
В зависимости от размера области повреждения мозга выделяют три степени тяжести инсульта.
- Малый инсульт (микроинсульт). Проявляются неврологические патологии, симптомы не выражены, можно их спутать с проявлениями других смертельных заболеваний.
- Легкая и средняя тяжесть. Можно наблюдать очаговую симптоматику, признаки измененного сознания или отека мозга отсутствуют.
- Тяжелая степень. Пациент находится без сознания, неврологические нарушения быстро прогрессируют, возникает тяжелый отек мозга. Такое состояние заканчивается смертью.
Важно! Инсульт – динамический процесс. Чем раньше больному будет проведена адекватная высококвалифицированная медицинская помощь, тем больше вероятность восстановления полного объема функций головного мозга. Госпитализация необходима в первые три часа после обнаружения кровоизлияния, чтобы не допустить наступления смерти.
Виды инсульта
Различают 2 вида инсульта – ишемический или геморрагический. Ишемический опасен отмиранием клеток мозга, а геморрагический характеризуется кровоизлиянием в мозговые ткани. Ишемический называют инфарктом мозга. Склонность к этой болезни наблюдается у пациентов старше 60 лет. Она наиболее распространена и диагностируется в 80% случаев обращений больных. Факторы, влияющие на его появление, связывают с созданием неблагоприятных условий для движения по закупоренным сосудам крови, доставляющей кислород к клеткам мозга.
При этом, смерть от геморрагического инсульта встречается наиболее часто среди пациентов на начальном этапе, в первые дни болезни. Большое число неблагоприятных исходов наблюдается после обширного или вторичного инсульта. Несочетающееся с жизненными показателями состояние пациента диагностируют при повреждении дыхательной системы или нарушении функционирования сердечной мышцы. Это происходит, когда погибают клетки в стволовом отделе мозга или мозжечка. Гибель пациента констатируется вследствие остановки сердца и отказа работы органов дыхания.
Статистические данные
Смерть при инсульте и признаки ранней стадии заболевания регистрируют в России все чаще. Инсульт стремительно молодеет. Сказываются факторы неблагоприятной экологической обстановки в крупных городах, постоянные стрессовые ситуации на работе и дома, злоупотребление алкоголем и табачными изделиями. В мировой практике инсульт занимает третье место в общей статистике всех летальных исходов, в России второе.
Больший процент смертности регистрируют от геморрагической формы кровоизлияния в мозг.
| Вид | Процент смертности |
| Ишемический | 12-17% |
| Внутримозговое кровоизлияние | 53-83% |
| Субарахноидальный | 33-65% |
Гендерное распределение рисков, или как умирают от инсульта мужчины и женщины, выглядит следующим образом:
- смерть от инсульта у женщин наступает в более чем 43% случаев;
- мужчины умирают реже – 36,6%.
Большую роль играет реабилитация и профилактика, потому как статистически регистрируют наибольший процент смертности после повторного инсульта.
Для информации. Квалифицированную и своевременную помощь получают только 59,9% обратившихся больных. Остальные занимаются самолечением (34%), другие вообще не получают помощь (5,7%).
Что это за болезнь
Геморрагический вид инсульта, что это такое? Геморрагический инсульт головного мозга, или иногда его ошибочно называют геморроидальный инсульт, отличается от ишемического тем, что ишемический вызван прекращением кровотока в мозг по причине закупорки сосуда тромбом или холестериновым наростом. Инсульт с кровоизлиянием его в мозг является геморрагическим. При нем происходит разрушение стенок сосудов с проникновением крови в мозг. Нарушается работа головного мозга. Медицинские работники под понятием геморрагический инсульт понимают также кровоизлияние головного мозга. Так что такое кровоизлияние в мозг? Кровоизлиянием в мозг является процесс попадания в ткани мозга скапливаемой крови.
По статистическим исследованиям это заболевание встречается очень часто, заняло второе место во всех видах инсультов и является представителем опаснейшего его вида. У взрослых людей пожилого возраста это заболевание встречается часто. Хотя в настоящее время геморрагический инсульт наблюдается и у молодых в возрасте от 30 лет. Как правило, заболевание наступает внезапно днем при сильном физическом напряжении или душевном переживании. Последствия геморрагического инсульта — паралич или даже смертельный исход.
Геморрагические инсульты подразделяются на 2 вида:
- Гематому. Когда происходит кровоизлияние, то в голове образуется гематома. Внутримозговое кровоизлияние происходит в каком-либо определенном участке мозга. Результатом этого процесса является деформация близко лежащих областей мозговых тканей, что является причиной нарушения их питательных процессов и последующего отмирания этих участков.
- Второй вид при кровоизлиянии в мозг называется геморрагическим пропитыванием. При нем происходит распределение элементов крови среди мозговых клеток. По сравнению с первым видом этот поражает большие участки мозга, но при этом виде геморрагического инсульта его последствия более легкие, чем при гематоме.
Внутримозговое кровоизлияние развивается по двум направлениям:
- Первое направление характеризуется разрывом стенок сосудов, при этом происходит выброс крови, через какой-то промежуток времени происходит формирование тромба и закупорка им сосуда. Приблизительно этот процесс длится несколько часов. Хотя может занять и несколько дней.
- Инсульт по геморрагическому его типу, который развивается по второму направлению, происходит из-за потери тонуса стенок сосуда, в результате чего кровь просачивается в мозг, не разрывая их. Этот процесс называется диапедезом.
Причины инсульта
К основным причинам смерти при инсульте (факторам риска) относятся следующие состояния человека:
- перманентно регистрируется повышение артериального давления, что говорит и о повышении внутричерепного давления;
- наследственный фактор: у близких родственников регистрировался инсульт;
- избыточный вес тела;
- злоупотребление курением и алкоголем;
- вегето-сосудистые заболевания;
- наличие аневризмы в анамнезе;
- малоподвижный образ жизни (у лежачих больных риск инсульта возрастает);
- заболевания сахарным диабетом и атеросклерозом;
- приступообразные головные боли, причем очень сильные;
- периодическое онемение какой-либо части тела или лица;
- появление темной пелены перед глазами, временная потеря зрения;
- приступы неожиданной слабости.
Причины и риски
Данная патология представляет собой повреждение одного из сосудов с дальнейшим кровоизлиянием в ткань головного мозга. Кровоизлияние вызывает ряд повреждений непосредственно в очаге поражения, а также в окружающих тканях.
Специализированная помощь должна быть оказана не позднее, чем через 3 часа с момента наступления инсульта, иногда допустимое время может увеличиваться до 6 часов. По прошествии данного периода последствия заболевания убрать невозможно. Вначале врачами констатируется клиническая, а потом биологическая смерть. Если больному удается выжить, то ничего кроме вегетативного состояния его ожидать не может.
К основным причинам геморрагического инсульта специалисты относят:
- Гипертонический криз. В большинстве случаев причиной данного вида заболевания является гипертония.
- Мальформация сосудов. Бывает врожденной и приобретенной. В первом случае она представляет опасность для человека на протяжении всей его жизни. Приобретенная возникает из-за тяжелых нагрузок или заболеваний. К группе риска относятся мужчины всех возрастов.
Одной из форм мальформации сосудов является аневризма. Ее разрыв часто является причиной кровоизлияния.
Факторы, оказывающие влияние на развитие различных деформаций сосудов и гипертонии:
- Заболевания, влияющие на свертываемость крови.
- Бесконтрольное употребление тромболитиков. Даже при медицинских показаниях дозы препаратов необходимо соблюдать, а также контролировать показатели коагулограммы. В противном случае появление микротрещины на артерии или вене способно вызвать разрыв сосуда и кровоизлияние.
- Высокий уровень холестерина вызывает появление на стенках сосудов головного мозга атеросклеротических бляшек. Это затрудняет кровообращение, увеличивает давление, что провоцирует образование небольших трещин и тромбов в сосудах. Прекращение нормального кровотока вызывает инсульт.
- Энцефалопатия, вызванная вирусами, токсинами или аллергией. Провоцирует отек головного мозга, отмирание клеток, образование спаек. Болезнь характеризуется большим количеством осложнений.
- Амилоидная ангиопатия.
- Церебральный васкулит.
- Болезни сердца.
- Сахарный диабет.
- Болезни спинного мозга.
- Новообразования в головном мозге.
К факторам, ускоряющим развитие предынсультных состояний, относят:
- тяжелый физический труд;
- излишнюю массу тела;
- курение;
- употребление наркотических веществ;
- алкоголизм;
- несбалансированное питание;
- возраст;
- травмы головы или позвоночника;
- тепловые удары;
- интоксикацию;
- длительное нахождение в стрессе.
Развитие геморрагического инсульта протекает мгновенно. Последствия для человека напрямую зависят от количества крови, которая попала в мозг из поврежденного сосуда. Только 20% больных, перенесших эту форму инсульта, выживают.
Все базовые рефлексы при этом присутствуют, но осознанной деятельности не наблюдается. Конечным этапом является вегетативная кома. Кома для человеческого организма — тяжелое испытание. Что ожидает больного после выхода из нее, не в силах предугадать даже самый опытный специалист. Кома после обширного инсульта для человека заканчивается следующим:
- утрата слуха, зрения;
- паралич;
- нарушение мышления, спутанность сознания;
- нарушение умственной деятельности;
- потеря способности воспринимать информацию, разговаривать;
- повторный инсульт.
У людей после геморрагического инсульта наблюдаются такие последствия, как:
- кома;
- сопор;
- инвалидизация;
- частичная/полная потеря двигательной функции;
- нарушение способности глотать;
- повреждение речевого центра;
- нарушение мышления и поведения;
- отклонения в психике;
- эпилепсия;
- болевой синдром.
Симптомы инсульта
Внезапная очаговая неврологическая симптоматика в сочетании с менингеальными проявлениями свидетельствуют о наличии острого, резкого нарушения мозгового кровообращения. Головной мозг, недополучая кислород и питательные вещества из-за нарушения кровоснабжения, начинает деструктивно меняться, в первое время эти перемены обратимы, затем эти процессы повернуть назад уже нельзя. Именно поэтому каждый человек должен знать признаки недуга и как выглядит смерть от инсульта, чтобы вовремя оказать помощь близкому человеку или прохожему. К таким симптомам относятся:
- приступ сильной головной боли или головокружения;
- наступивший паралич части лица или тела, выражающийся в заплетающейся речи, невозможности контролировать свои движения, нарушениях мелкой моторики;
- потеря сознания;
- различные виды парезов;
- резкая полная или частичная потеря зрения;
- сильное превышение нормы показателей давления;
- открывшаяся рвота и тошнота;
- проблемы с восприятием окружающей действительности;
- непроизвольная дефекация или мочеиспускание.
Важно! При подозрении на инсульт нужно попросить человека улыбнуться, поднять вверх руки и произнести простую фразу. Если один из уголков рта «съезжает» вниз, образуя кривую улыбку, во время речи «заплетается» язык, и не получается поднять руки, значит необходима срочная профессиональная помощь. В этой ситуации промедление подобно смерти.
Поставить диагноз можно лишь на тщательном изучении общей клинической картины, анамнеза, факторов риска, неврологических симптомов.
Признаки умирания лежачего больного после инсульта
Перед смертью лежачий больной ощущает упадок сил и усталость. Как результат, больной постоянно спит. Сон может быть глубоким или легким (при легком сне слышатся голоса и различные другие звуки).
Перед смертью ощущается и видится то, чего в действительности нет. Зачастую теряется ориентация в пространстве, спутывается сознание. Больной становится замкнутым, у него теряется интерес ко всему происходящему.
Моча становится красного цвета вследствие плохой работы почек, по этой причине также появляются отеки. Лежачий больной дышит часто и нестабильно. Из-за плохой циркуляции крови появляются венозные пятна. Изначально они появляются на ногах. Перед смертью конечности больного становятся холодными, так как кровь приливает к жизненно важным органам. Все это основные признаки приближающейся смерти.
Признаки смерти больного от инсульта проявляются в среднем через 15 минут. Признаки смерти:
- человек не отзывается и не реагирует на нашатырный спирт, а также на удары по щекам;
- зрачки не реагируют на свет;
- зрачки становятся овальными, при сдавливании с боков;
- отсутствует пульс и дыхание;
- роговица глаза становится мутной.
Признаки смерти в течение первых суток:
- сухие слизистые и кожный покров;
- появляется трупное окоченение;
- появление трупных пятен;
- понижение температуры тела вплоть до 25 °С (в прямой кишке).
Врачи уверены, что снизить риск летального исхода можно только придерживаясь профилактических мер. Если правильно питаться и избегать вредных привычек, проверять состояние здоровья, можно избежать риска развития инсульта. Если врач замечает ранние признаки инсульта, которые угрожают здоровью больных, то необходимо выполнить все рекомендации медиков, чтобы никогда не испытать на себе всю тяжесть данного недуга.
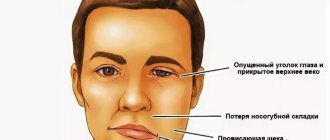
Внешние признаки смерти от инсульта
Определить, что человек, перенесший инсульт, близок к концу, можно по внешним признакам, которые свидетельствуют о необратимых процессах в мозге. Предвестниками приближающейся смерти являются:
- нарушение сознания;
- шаткая походка, размашистость движений;
- больной не может говорить, двигаться, открывать и закрывать глаза;
- глотательный рефлекс отсутствует;
- наблюдается неадекватная двигательная активность, судороги, подергивания рук и ног, больше похожие на конвульсии;
- повышенная температура тела – более 40 градусов (свидетельствует о поражении нейронов регулирующих термодинамику);
- движения глаз нарушены – приподняв веко, можно увидеть, что глаза как бы «плавают», зрачок на стороне кровоизлияния сильно расширен;
- высокое давление, учащение пульса, брадикардия;
- аппетит снижен, стул скудный и более твердый;
- моча более концентрированная и ее количество уменьшается;
- глубокое шумное дыхание (тип дыхания Куссмауэля), имеют место длительные паузы между вдохом и выдохом;
- дыхание то глубокое, то поверхностное.
Шансы: факторы, влияющие на выживание
Если говорить о тяжелых коматозных состояниях после инсульта, то на шансы выживания будет влиять масса сопутствующих факторов. Речь идет о возрасте, поле пациента, наличии хронических болезней, скорости оказания медицинской помощи, степени поражения полушарий мозга, наличии отека мозга и виде инсульта. Сказать об этом можно только после госпитализации и проведения дифференцированной диагностики, которая включает МРТ, КТ, УЗИ, сбор крови и спинномозговой жидкости.Тогда подбирается подходящий курс лечения, рассчитывается время на восстановление. Особенно важным является период в первые три недели, далее год,а после нужно добиться выздоровления и отсутствия повторного приступа в первые два года.
Возраст
Ни для кого не секрет, что возраст имеет значение при лечении болезней. Поэтому пациентам после 60 лет и новорожденным детям сложнее пережить приступ, оправиться от него и восстановить нормальное функционирование организма. Происходит это из-за того, что клетки у них почти не обновляются, возможность проводить операции отсутствует, медикаменты можно вводить в ограниченной дозировке, а симптомы проявляются внезапно.
Хронические болезни
Наличие хронических болезней сосудов, патологий сердца и почек снижает шансы на восстановление и жизнь после инсульта. Так как эти факторы зачастую и становятся причиной развития заболевания. Кроме того, проблемы с сосудами, суставами и сердцем говорят о затруднении кровообращения, тромбозе и атеросклерозе. Тогда поврежденная часть не может нормально восстанавливаться, а значит, и функции организма возвращаются лишь частично.
Нарушение кровообращения мозга в анамнезе
Нарушения кровообращения могут быть связаны с высоким давлением, гипертензией, атеросклерозом, патологией, черепно-мозговой травмой, когда в мозге образуются аневризмы и гематомы. Тогда наблюдается головная боль, мигрень, тошнота, потеря сознания, проблемы с памятью и зрением. Что уже говорит о неправильной циркуляции крови, хаотичном движении и тромбах. Сбор анамнеза (мозговой жидкости) может подсказать о причинах и наличии проблем.
Вид инсульта
Если ишемический инсульт или транзиторную атаку можно пережить и оправиться от последствий даже пенсионерам, то после геморрагического приступа большинство пациентов становится инвалидами, впадает в кому или страдает отеком мозга. Реабилитация и восстановление могут вернуть лишь часть возможностей, так как из-за кровоизлияния нейроны и клетки страдают бесповоротно и глубинно.
Локализация при геморрагическом инсульте
Не меньше значения имеет место расположения очагов инсульта во время приступа, так при поражении субарахноидального пространства, правого полушария или мозжечка последствия наблюдаются более обширные и серьёзные. А при разрыве сосудов в районе спинного мозга, человек чаще всего становится инвалидом до конца жизни.
Объем кровоизлияния
При полном затоплении бассейнов мозга острая фаза инсульта развивается почти мгновенно, времени на медицинскую помощь не остается, так как клетки отмирают мгновенно. При этом наблюдается яркая симптоматика и болевые ощущения, если страдает субарахноидальное пространство, мозжечок или бассейны левого и правого полушария, то на восстановление пораженной части может уйти не меньше года, без гарантии к полному выздоровлению.
Вид и размеры пораженных сосудов
Если страдают связки сосудов в спинном мозге или артериальные сосуды, то можно говорить о тяжелом поражении мозга, мгновенном развитии острой фазы и гибели клеток мозга. При разрыве капилляров кровоизлияние будет не таким масштабным, а значит, кора мозга поражена не настолько сильно. Кроме того, восстановить сосуд гораздо сложнее, особенно, если они были разорваны, а не только забиты тромбами.
Скорость оказания помощи
Но не меньше значения играет скорость оказания медицинской помощи, так как замедление, отказ от госпитализации даже после микроинсульта грозит дальнейшим развитием приступа, смертью или комой
Обычно процесс занимает около двух-четырёх часов и важно начать реабилитацию состояния сразу же. Иначе мозговая ткань страдает глубинно и бесповоротно
Отек мозга
Отек мозга является предпосылкой к коме, говорит о тяжелом повреждении коры головного мозга, так как сосуды были разорваны и началось кровоизлияние. В этом состоянии человек теряет основную часть умственных и физических возможностей, реакция на раздражители понижена, рефлексы почти не работают. Если обобщить, то пациент находится в бессознательном состоянии, когда функции возвращаются лишь частично, и зачастую приходит смерть или кома в течение двух-трех дней.
Как выглядит клиническая смерть от инсульта
Если процесс ишемии прогрессирует, то прогноз будет неблагоприятным. Существует три основных признака (состояния), по которым устанавливают клиническую смерть. Первые 4 минуты являются решающими. После констатации симптомов клинической смерти предпринимаются реанимирующие меры. Если они не увенчались успехом, фиксируют наступление биологической смерти.
Дополнительно в таблице указано как внешне выглядит смерть от инсульта.
| Состояние | Краткое описание |
| Кома |
|
| Апноэ | Полное отсутствие дыхательной активности, нет дыхательных движений грудной клетки. |
| Асистолия |
|
Смерть после перенесенного острого кровоизлияния в область головного мозга может быть вызвана различными причинами (от отека легких до остановки сердца). Только профилактика любых патологий сердечно-сосудистой системы, кровоснабжения, нервной системы, здоровый образ жизни, а также ранняя диагностика инсульта могут помочь снизить показатели наступления смерти от кровоизлияния в головной мозг.
Немаловажную роль играет оказание грамотной помощи на уровне участковой поликлиники, так как зачастую с первыми симптомами инсульта пациент обращается к врачу именно этого медицинского учреждения.
Уход за пациентом
Лежачий больной требует обеспечения соответствующего ухода. Рекомендовано проведение общих гигиенических процедур. Пациента рекомендуется регулярно умывать и чистить зубы. Нужно регулярное проведение протирания тела, особенно в летнее время. Пациент нуждается в помощи во время опорожнения мочевого пузыря и кишечника. Больного рекомендуется мыть полностью минимум один раз в неделю. С этой целью осуществляется применение специальных сухих шампуней.
Пациента располагают на кровати с жестким матрасом. Пациенту нужно ежедневно проводить щадящий массаж всего тела. Если на постельном белье имеются складки, то их нужно расправить. Простыня должна перестилаться один раз в день. Для того чтобы обеспечить приток свежего воздуха рекомендовано регулярно проветривать комнату, в которой находится пациент. Также проводится регулярная влажная уборка в ней.
Кормление пациента проводится в положении полусидя. Для этого под голову подкладываются подушки или поднимается изголовье кровати. После того, как больная примет несколько ложек твердой пищи, ей рекомендуется дать попить. Поить пациента рекомендуется через трубочку, поильник или заварочный чайник. Если поднять пациента запрещается, то им дают только жидкую пищу с бутылочки, на которую предварительно надевается соска.
У лежачих больных после инсульта наблюдается возникновение пролежней. Для устранения этого осложнения рекомендуется регулярно переворачивать пациента. Его кожные покровы нужно регулярно осматривать и обрабатывать соответствующими косметологическими средствами.
Если пациент находится в лежачем положении, то это может привести к нарушениям в работе пищеварительной системе, которые проявляются запорами. Для их устранения рекомендовано проводить массаж живота, использовать диету и медикаменты, которые имеют растительное происхождение. Все эти мероприятия будут способствовать улучшению перистальтики.
Перед смертью от инсульта может диагностироваться застой в легких. При этом у пациентов наблюдается плохое отхаркивание вязкой мокроты. Во избежание застойных явлений рекомендовано проведение дыхательной гимнастики. Пациент должен регулярно надувать воздушный шар или дуть через трубочку в стакан с водой.
Если пациенту разрешается полусидячее положение, то его используют максимально часто. Во избежание застоя рекомендовано проведение массажа, который проводится методом простукивания грудной клетки.
После инсульта человек может чувствовать, что его тело является скованным. Причина патологического процесса заключается в чрезмерном поражении головного мозга. Смертность у таких пациентов наблюдается часто. Ее возникновение объясняется несвоевременным или неправильным лечением инсульта.
Как уменьшить вероятность наступления смерти
В первую очередь следует избегать стрессов, состояний эмоционального перенапряжения и переживаний. В самых нестандартных ситуациях необходимо сохранять спокойствие.
Риск наступления преждевременной смерти от инсульта можно уменьшить, если вести здоровый образ жизни, внимательно следить за состоянием здоровья, своевременно излечивать воспалительные и другие заболевания.
Для уменьшения негативного влияния факторов внешней среды следует избегать сложных климатических условий существования. Также необходимо ограничить употребление соли и животных жиров, организовать правильное и сбалансированное питание. Курение и употребление алкоголя неприемлемо!
Общая статистика по заболеванию
В 2020 году были обнародованы данные международного проекта по изучению глобального бремени заболеваний Global Burden Diseases (GBD). Согласно ему ежегодно в мире регистрируется 10,3 миллиона случаев инсульта, из них 6,5 миллионов заканчиваются летальным исходом. В 11,9% случаев (II место) причиной смерти человека становится острое нарушение мозгового кровообращения.
Заслуженный врач РФ, доктор медицинских наук, профессор, руководитель службы «СТОП-Инсульт» Широков Е. А. проанализировал данные крупных международных исследований (STONE, Syst-Eur, NICS) и пришёл к выводу, что в структуре сердечно-сосудистых патологий инсульты в наши дни преобладают над инфарктами миокарда по частоте приблизительно на 30%.
Академик РАН Гусев Е. И. сообщает, что ишемические инсульты (гибель ткани мозга из-за кислородного голодания) преобладают над геморрагическими (кровоизлияние в мозг вследствие разрыва сосуда). Их доля составляет 80%. Причём эта тенденция характерна для большинства стран мира (по сведениям Donnelly R., Gardner I., Morris A. D. и других), в том числе и России.
По данным НИИ неврологии РАМН медикаментозная терапия геморрагического инсульта менее эффективна, чем хирургическая. Удаление гематом мозга посредством точного введения электродов или микропипеток в любую точку мыслительного органа (стереотаксическая операция) даёт летальность 21,1%, назначение же средств, нормализующих питание тканей головного мозга и улучшающих обменные процессы в нём (пирацетам, эмоксипин и прочих) – 49,1%.
Всё большую значимость приобретает проблема повторного инсульта, поскольку последний увеличивает вероятность летального исхода. Согласно данным Gubitz G. и Sandercock P., вероятность повторения острого нарушения мозгового кровообращения наиболее высока в течение первого года после ишемического инсульта и составляет в среднем 10%. Каждый последующий год риск возрастает на 5-8%. В первый месяц после транзиторной ишемической атаки развитие инсульта возможно в 8% случаев (Lees K. R., Bath P., Naylor A.).
Международные исследования показывают, что повторные инсульты чаще, чем первичные, развиваются у пациентов, страдающих артериальной гипертензией и наличии гипертонических церебральных кризов и транзиторных ишемических атак (временное острое нарушение мозгового кровообращения).
Член Украинской ассоциации по борьбе с инсультом Лебединец В. В. сообщает, что около 30% пациентов умирает непосредственно от подоболочечного кровоизлияния (это частный случай геморрагического инсульта), ещё столько же – в последующие три месяца в результате рецидива.
Специалистами Оксфордского университета установлено, что частота смертельных исходов от острого нарушения мозгового кровообращения среди всех лиц с диагнозом инсульт (летальность) в течение первой недели составляет 12%, первого месяца – 19%, первого года – 31%.
По данным доктора медицинских наук, профессора, академика РАМТН, FIMM International Academy of Manual Therapy Епифанова В. А., а также по информации заседания круглого стола «Мозговой инсульт» (журнал «Здравоохранение», 2012 г., №3), 40-45% больных, перенесших инсульт, умирают в течение года, у каждого пятого в последующие годы развивается повторный инсульт. Самая высокая смертность наблюдается при обширных инсультах в сонных артериальных сосудах – до 60% в первый год после трагедии.
Финансовые убытки РФ, связанные с расходами на лечение пациентов с инсультами, их реабилитацией, а также потерями в производственной сфере, составляют, по сведениям академика РАН, профессора, д. м. н. Суслиной З. А., 16,5-22 миллиарда долларов в год. Для сравнения: в США эти показатели равны 7,5-11,2 миллиардам долларов в год. Некоторые специалисты (Стаховская Л. В., Ключихина О. А, Богатырёва М. Д., Коваленко В. В.) называют такие цифры: общий объём только прямых расходов нашего государства на лечение больных с инсультом, включая стационарное лечение, реабилитацию и вторичную профилактику, составляет 57, 2 миллиарда рублей в год (из расчёта 450 тысяч случаев в год). Лечение одного пациента с острым нарушением мозгового кровообращения обходится России в 127 000 рублей в год.
По предварительным данным доктора психологических наук, профессора Шкловского В. М., уход за близкими людьми с острым нарушением мозгового кровообращения только в 6% случаев осуществляют пенсионеры, в остальных – работающие члены семьи. В 63% случаев родственники вынуждены оставить работу: 17% – на срок от 7 до 28 дней, 25% – от 1 месяца до полугода, 21% – полностью. 85% родственников, осуществляющих уход за больным, не могут воспользоваться очередным отпуском. Длительное и постоянное лечение требует не только временных, но и значительных материальных затрат, которые порой не по силам даже обеспеченным семьям. Не поддаются количественному измерению эмоциональные и физические страдания пациентов и их близких.
60% пациентов, перенесших острое нарушение мозгового кровообращения, становятся инвалидами, способными себя обслуживать, 19-35% – полностью зависят от окружающих и лишь 15-20% возвращаются к трудовой деятельности.
Доктор медицины из отделения неврологии Королевского бесплатного госпиталя (Лондон) J. V. Bowler в 2004 году обнародовал следующие данные:
- через месяц после развития инсульта лишь 55% больных способны самостоятельно передвигаться, через 2 месяца – 79%;
- через полгода после развития инсульта у 7-11% пациентов сохраняются нарушения тазовых функций, 33% – не могут самостоятельно принимать пищу, 31% – не способны одеться без посторонней помощи, 49% – не в силах принять ванну, 19% – не могут сами пересесть с кровати на стул, 15% – утрачивают способность ходить, 15% – испытывают большие трудности в общении.
По данным доктора медицинских наук, доцента кафедры неврологии Университета Джона Хопкинса Rebecca F Gottesman, острое нарушение мозгового кровообращения является второй по распространённости причиной деменции (приобретённого слабоумия) и когнитивных расстройств. Последние, согласно наблюдениям учёного, чаще дают о себе знать при локализации инфаркта в вертебро-базилярном бассейне и проявляются в виде нарушения восприятия пространства и собственного тела, проблем с речью, снижения внимания, способности к обучению, расстройства оперативной памяти.
Специалист из Университетской больницы Гренобля (Франция) Assia Jaillard с коллегами установила, что через две недели после перенесённого инсульта когнитивные расстройства в той или иной степени наблюдаются у 91% больных.
Также инсульт является наиболее частым виновником эпилепсии у взрослых и часто лежит в основе депрессии.
Согласно экспертной оценке Всемирной организации здравоохранения, адекватная система медицинской помощи пациентам с острым нарушением мозгового кровообращения снижает летальность в первые месяцы до 20% и определяет их самостоятельность в повседневной жизни к третьему месяцу до 70%.
Авторитетный российский медик, возглавляющий Научный центр по изучению инсульта Минздрава России, Н. Верещагин сообщает о том, что 2/3 всех инсультов диагностируется у пациентов старше 60 лет и их в ряде случаев можно предотвратить. Учёный убеждён в необходимости создания системы управления факторами риска. Так, если систематически в течение 3 лет уделять внимание лечению повышенного артериального давления, заболеваемость инсультом снизится на 48-50%, инфарктом миокарда – на 18-19%.
По данным д. м. н., профессора Шнайдер Н. А., заболеваемость инсультом у детей первого месяца жизни такая же, как у взрослых 50-55 лет.
Некоторые зарубежные специалисты (S. Paolucci, G. Antonucci, M. G. Grasso, M. Bragoni и другие, Фонд Санта-Лучия, Италия) утверждают, что эффективность постинсультной реабилитации выше у представителей сильной половины человечества. Учёные объясняют сей факт большей мышечной силой мужчин и активностью, склонностью надеяться на себя, а не ждать помощи от окружающих. По наблюдениям итальянских исследователей, уровень положительных результатов реабилитации постепенно снижается с возрастом: от 64% у больных моложе 50 лет до 27% у пожилых.
Согласно данным Центра патологии речи и нейрореабилитации (г. Москва), основателем которого является вышеупомянутый профессор в. М. Шкловский, соотношение мужчин и женщин, прошедших лечение в специализированном реабилитационном отделении, составляет 4:1. В целом же по России эти пропорции равны 2:1.
Профилактика развития инсульта
Профилактикой необходимо заниматься в любом возрасте.
Но особое внимание ей следует уделить людям старше 55 лет.
Профилактика должна заключаться в следующем:
- сдавать кардиограмму 1 раз в год;
- регулярно измерять артериальное давление и пульс;
- сдавать кровь на сахар и холестерин минимум 1 раз в год;
- избавиться от вредных привычек;
- включить в рацион больше фруктов и овощей;
- снизить употребление жирной пищи и соли;
- дробно питаться 5-6 раз в день и не переедать;
- заняться физкультурой.
Для того чтобы не пропустить признаки начавшегося заболевания, необходимо следить за своим состоянием и здоровьем. Нельзя игнорировать предпосылки возникновения заболевания, а это, прежде всего, высокое давление и лишний вес. При соблюдении всех профилактических мер можно исключить появление заболевания и тем самым снизить смертность от инсульта в масштабах человечества.
Источник: vesinsult.ru
Миф №5. Современная медицина снижает риск заболевания инсультом
Безусловно, медицина делает успехи. В вопросах терапии инсульта действительно появилось много действенных средств. Но с точки зрения профилактики инсульта гораздо более важным фактором является образ жизни потенциального больного. Нельзя перекладывать ответственность за собственное здоровье на медицину, злоупотреблять вредными привычками и вредной пищей, надеясь на спасение от рук медиков. Инсульт — болезнь образа жизни, и в первую очередь следить нужно именно за тем, как ты живешь. Тогда, возможно, медицинская помощь и вовсе не понадобится.
Редакция благодарит специалистов портала insult.prо за помощь в подготовке материала.
Долгосрочный прогноз для людей трудоспособного возраста
Пациенты, пережившие инсульт в среднем, молодом возрасте имеют гораздо лучшие шансы прожить длительную жизнь, чем пожилые больные. Сколько лет живут после инсульта люди трудоспособного возраста? Выживаемость у этой категории больных составляет (2):
- 82% — 1 год;
- 75% — 3 года;
- 58% — 7 лет.
Худший прогноз после перенесенного острого нарушения мозгового кровообращения имеют неработающие люди, мужчины, пациенты с геморрагическим инсультом. Показатели выживаемости также уменьшаются с увеличением возраста.
Факторы риска развития патологии
Как и любая другая патология, развивающаяся в организме человека, инсульт имеет свои причины. В основном они связаны с закупориванием кровеносных сосудов, уменьшением в них кровотока и недостаточным снабжением нервных клеток головного мозга питательными веществами, в результате наблюдается некроз (омертвение) клеточного материала центральной нервной системы.
Факторами риска нарушения нормального кровоснабжения выступают:
- артериальная гипертензия;
- развитие мерцательной аритмии;
- наследственная предрасположенность к заболеваниям органов сердечно-сосудистой системы;
- пороки (отклонения от нормы) в строении и развитии сосудов;
- развитие стенокардии;
- курение;
- злоупотребление алкоголем;
- ожирение и избыточный вес;
- развитие заболеваний эндокринной системы, в первую очередь сахарного диабета;
- развитие вегетососудистой дистонии и процессов атеросклероза.
При наличии хотя бы одного фактора риска развития инсульта следует обратиться к профильному специалисту для проведения обследования. Оказанная своевременно профессиональная медицинская помощь может сохранить больному не только здоровье, но и продлить жизнь.
Стремительная смерть пациента
Известны случаи мгновенной смерти от инсульта пациентов с обширным кровоизлиянием. Оно поражает значительные площади тканей мозга, с глубоким проникновением внутрь и повреждением крупных сосудов. Нарушая их целостность, находящаяся кровь распространяется на полушария, тем самым затрагивая жизненноважные центры. Обширный инсульт становится следствием микроинсультов, стабильно повышенного артериального давления, повторных инсультов и т.д. Особенно опасен и чреват мгновенной смертью стволовой обширный инсульт – это разновидность заболевания, характеризующаяся поражением нервного пучка стволового отдела мозга. К сожалению, данный вид инсульта в 95% случаев приводит к параличу и быстрой смерти пациента.
Чтобы избежать повторного развития различных видов инсульта больным, которые уже однажды перенесли его, рекомендовано частое посещение врача и его осмотр, а также санаторно-профилактическое лечение, выполнение реабилитационного назначения, прием необходимых препаратов. От выполнения требований и рекомендаций доктора зависит ваша жизнь – здоровье и долголетие. Если у вас определена генетическая предрасположенность к инсульту или состояние здоровья указывает на вероятность приобрести заболевание, нужно приложить все усилия, чтобы не допустить формирование условий и среды для этого.
Источник: vilechitsaotinsulta.ru
За какое время патология приводит к смерти
Один из вопросов, который задают близкие человека, перенесшего приступ и практически не имеет шансов на выживание: «как долго умирают от инсульта?» При этом ни один специалист не может однозначно ответить на данный вопрос, поскольку все зависит от возраста, масштабов поражения и индивидуальных особенностей организма.
Если пациент в коме, то его шансы сокращаются. Однако существует длительное коматозное состояние, из которого человек может выйти даже через несколько лет после приступа.
На увеличение рисков и сокращение длительности жизнедеятельности влияет развитие осложнений:
- воспаление легких,
- формирование почечной недостаточности,
- значительные пролежни,
- сепсис,
- формирующаяся на фоне ишемического инсульта эмболия артерии легкого.
Возникновение данных негативных последствий свидетельствует о приближении смерти пациента.
Диагностика
При диагностике заболевания проводятся различные обследования. Наиболее часто используемыми являются следующие:
- врач опрашивает больного или, в случае, если больной не в состоянии говорить, то его близких, о симптомах заболевания, о том, какими хроническими болезнями страдает пациент, о том, курит ли он, увлекается алкогольными напитками или наркотиками, какой образ жизни он ведет и прочее;
- проверяется, чувствует ли больной что-нибудь, не пострадало ли зрение, определяется подвижность рук и ног;
- делаются измерения давления и пульса, электрокардиограмма. Это связано с тем, что последствия кровоизлияния в мозг могут проявляться в брадикардии или тахикардии, в повышении артериального давления, могут появиться изменения в ЭКГ;
- делается анализ спинномозговой жидкости на основе результатов люмбальной пункции;
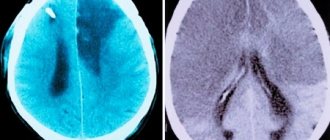
- МРТ помогает определить гематому, опухоль и другие патологии мозга;
- при ангиографии можно увидеть аневризмы, кровоизлияния. Это обследование обычно делают перед хирургическим вмешательством.
Таким образом определяется месторасположение, объем и настоящая причина кровоизлияния.
Немного мировой статистики
Инсульт – одно из по-настоящему опасных заболеваний, которое по смертности ежегодно занимает лидирующие позиции. По неофициальным данным каждые 2-3 секунды один человек в мире переносит приступ.
А несколько десятилетий назад болезнь считалась возрастной. Инсульт в молодом возрасте считался исключением, а не правилом. Однако на данный момент патология не только стала более «молодой», но даже дети умирают от инсульта.
Основная опасность инсульта в том, что приступ носит внезапный характер и ярко симптомы проявляются, когда началось масштабное поражение мозга. Огромную роль играет время и грамотность экстренной помощи.
Важно! Своевременное обращение в больницу и комплексные медицинские воздействия снижают риск повторного приступа и могут предотвратить гибель пациента.
Смерть, ее этапы и признаки
Смерть лежачего больного состоит из нескольких стадий, каждая из которых обладает своими характерными признаками.
| Состояние | Стадия | Описание |
| Терминальное | Преагональное | Защитный механизм снижения страданий. В организме происходят непоправимые процессы разрушения |
| Агональное | Последняя попытка организма продлить жизнь. Все силы выброшены в короткой вспышке активности | |
| Клиническая смерть | Остановка работы сердца и легких. 6-10 минут | |
| Биологическая смерть | Необратимая остановка всех жизненных процессов в организме. 3-15 минут | |
| Окончательная смерть* | Разрушение нейронный связей в мозге. Смерть личности | |
* – термин «окончательная смерть» принят в рамках теории, которая старается вписать разрушение личности в этапы умирания. В соответствии с концепцией разрушение нейронных связей мозга наступает через несколько минут после смерти биологической. Именно с разрушением связей происходит смерть человека как личности.
Терминальное состояние
Преагональная стадия может длиться от нескольких дней до пары часов. На ней у лежачего больного могут наблюдаться следующие симптомы:
- рвота черными массами, такого же цвета остальные биологические жидкости (перед смертью наблюдается неконтролируемое опорожнение мочевого пузыря и кишечника). Чаще всего этот признак наблюдается при онкологии;
- пульс частый;
- рот полуоткрыт;
- падение давления;
- изменение цвета кожи (желтеет, синеет);
- конвульсии и судороги.
Наступлению клинической смерти предшествует стадия агонии. Агония может продолжаться от нескольких минут до получаса (зафиксированы случаи, когда агония тянулась несколько суток). Первый признак начавшейся агонии — вдох, в котором задействована вся грудная клетка, включая мышцы шеи и лица. Ритм сердца ускоряется, артериальное давление кратковременно повышается. В этот период лежачий больной перед смертью может почувствовать облегчение. Меняется система кровообращения: вся кровь перенаправляется на сердце и мозг в ущерб другим внутренним органам.
Первым прекращается дыхание, сердце еще продолжает работать на протяжении 6-7 минут. Клиническую смерть диагностируют при наличии следующих симптомов:
- остановка дыхания,
- пульс на сонных артериях не прощупывается,
- расширенные зрачки не реагируют на свет.
Диагностирует клиническую смерть только врач. Сложность в том: что при некоторых заболеваниях процессы жизнедеятельности не останавливаются, а становятся малозаметными. Возникает так называемая «мнимая смерть».
При отсутствии дыхания на протяжении 5 минут, в головном мозгу начинается гибель клеток. Наступает заключительная стадия смерти — биологическая.
Биологическая смерть
Выделяют ранние и поздние признаки биологической смерти:
| Ранние | Мутная, сухая роговица глаза | Через 1-2 часа |
| Симптом Белоглазова (глаз кошки) | Через 30 минут после смерти. При сжатии пальцами глазного яблока зрачок деформируется, приобретая вытянутую форму | |
| Поздние | Сухость кожи и слизистых | 1,5-2 часа. Губы плотные, темно-бурого цвета |
| Остывание тела | Температура тела снижается по 1 градусу за каждый прошедший час после того, как умирает лежачий больной | |
| Появление трупных пятен | Возникают при умирании (через 1, 5 часа) и продолжают появляться в течение нескольких часов после смерти. Причина в том, что кровь под действием силы тяжести опускается и становится видна через кожу | |
| Окоченение | Лежачий больной после смерти уже через 2-4 часа подвергается окоченению. Полностью окоченение исчезнет только через 2-3 дня | |
| Разложение | /нет/ |
На этапе биологической смерти реанимировать человека уже нельзя.
Конечно, даже заметив и правильно оценив все признаки, нельзя быть абсолютно готовым к смерти близкого человека. Но можно попытаться сделать его последние часы и дни максимально комфортными. Психологи и врачи дают следующие рекомендации для родственников умирающего лежачего больного:
- видеть страдания семьи — тяжелый груз для умирающего, поэтому, если нет сил справиться с эмоциями, лучше воспользоваться успокоительным;
- если человек не признает скорую кончину, нельзя его переубеждать;
- если умирающий изъявит желание — пригласить священника.
Самое главное, что требуется от близких людей в такой момент — внимание и любовь. Разговоры, тактильный контакт, моральная поддержка, готовность выполнить любую просьбу — все это поможет лежачему больному достойно встретить свою смерть.
Распространённость инсульта в зависимости от пола и возраста
На обменные процессы, протекающие в организме, в первую очередь оказывают влияние возрастные изменения и особенности питания. С течением времени биохимический состав многих продуктов, употребляемых человечеством, изменился.
Повышенное содержание в пище нитратов, канцерогенов, эмульгаторов и других химических соединений усложнило процессы метаболизма и вывода из организма опасных и вредных веществ. Всё чаще инсульт диагностируется у молодых людей, хотя совсем недавно его относили к разряду возрастных заболеваний, поражающих преимущественно пациентов пожилого возраста.
Так, среди пациентов от 20 до 40 лет инсульт диагностировался в 0,5% случаев оказания медицинской помощи, у пациентов в возрасте от 40 до 65 лет патология наблюдалась в 7-8%, а вот после достижения 65 лет инсульт устанавливался в 15% случаев.
Организм женщин, в связи с особенностями гормонального баланса, более подвержен развитию патологии. Женская смертность наблюдалась в 43,4%, а вот мужчины умирают в 36,6% случаев.
Лечение инсульта
Во время лечения инсульта за больным нужен постоянный уход. Так как инсульт часто сопровождается нарушением двигательных функций, то пациент не в состоянии ходить, сидеть и выполнять какие-либо действия. Для того чтобы от постоянного нахождения в одном положении не было пролежней, больного необходимо время от времени переворачивать. Периодически нужно делать массаж, менять белье, проводить гигиенические процедуры. Лечение состоит из курса сосудистой терапии, использования лекарственных препаратов, которые улучшают обменные процессы в мозге, восстановительных мероприятий и реабилитации. В реабилитационные мероприятия входят физиолечение, лечебная физкультура и массаж. В течение первых 6 месяцев лечения необходимо приложить максимальные усилия для восстановления больного, потому что основные функции организма: моторика, речь, координация — восстанавливаются именно в этот период. После выписки пациентам выдают реабилитационную программу восстановительных процедур.